CAPÍTULO 9
EL TRASTORNO LÍMITE DE LA PERSONALIDAD
Introducción
Joan, una mujer de unos 35 años, llamó para solicitar terapia. Dijo que su principal problema era que acababa de salir de la escuela para graduados y no tenía motivación para buscar trabajo. Debería estar escribiendo cartas para ofrecer sus servicios, necesitaba concertar entrevistas, pero terminaba dilapidando todo su tiempo sentada al escritorio. Esto había durado varios meses, y se sentía cada vez más desesperada, porque «Soy la única de mi clase que todavía no tiene trabajo».
Poco antes se había casado y también había obtenido una licenciatura en finanzas en una prestigiosa universidad. Ella y el esposo planearon mudarse a Filadelfia para que él lograra allí su doctorado en filosofía, y la paciente había pasado varios meses buscando trabajo en esa ciudad, con buenos resultados. Inesperadamente, al esposo se le presentó la oportunidad de asistir a una escuela para graduados mucho mejor en Chicago; entonces se mudaron de inmediato, sin haber discutido realmente la decisión. Después de eso, Joan no pudo volver a buscar trabajo.
El clínico que vio a Joan en la entrevista inicial diagnosticó un problema de adaptación con rasgos emocionales mixtos; parecía que la terapia sería muy simple y directa. Pero el cuadro se volvió considerablemente más complicado durante la primera sesión de terapia. Cuando el terapeuta discutió con Joan las metas del tratamiento, la paciente, además de hacer hincapié en su falta de motivación para buscar trabajo, también describió una «crisis de identidad» con respecto a la carrera y el matrimonio, períodos de depresión intensa, crisis de angustia, una historia de conflictos con sus superiores, normas exigentes y carentes de realismo para con ella misma y temor a ser objeto de hostilidad por parte de los demás. En síntesis, Joan empezó a poner de manifiesto muchas de las características de la persona con un trastorno límite de la personalidad (TLP), y resultó claro que la terapia no podía ser de ningún modo directa.
El TLP es un trastorno relativamente común que genera un deterioro considerable en la vida del individuo. Lo típico es que la terapia de esos sujetos sea muy complicada y existe el riesgo significativo de un desenlace psicoterapéutico negativo, cualquiera que sea el enfoque empleado en el tratamiento (Mays, 1985). La aplicación directa de técnicas conductuales es menos eficaz con los clientes límite que con los otros (Mays, 1985), y hasta hace muy poco tiempo algunos autores creían que estos clientes no podían tratarse eficazmente con terapia cognitiva (Rush y Shaw, 1983). No obstante, con el desarrollo de conceptualizaciones cognitivo-conductales del TLP (Freeman, Pretzer, Fleming y Simón, 1990; Linehan, 1981,1987a,b; Millón, 1981, 1987; Pretzer, 1983; Young, 1983, 1987; Young y Swift, 1988), ha sido posible establecer orientaciones o consignas para utilizar con eficacia la terapia cognitiva en el tratamiento de esta población difícil.
La historia del concepto de límite
Es importante observar que el término «límite» se ha empleado de diversas maneras, muy distintas de lo que se entiende por TLP en el DSM-III-R, y que el mal uso del rótulo diagnóstico ha sido ampliamente criticado (por ejemplo, Knight, 1953). Al principio se utilizaba esta palabra cuando el clínico no tenía un diagnóstico seguro, porque el cliente presentaba una mezcla de síntomas neuróticos y psicóticos. Muchos clínicos pensaban que estos clientes estaban en el límite entre la neurosis y la psicosis, por lo cual empezaron a emplear esta denominación. En algunos círculos, todavía se usa el diagnóstico de «límite» como «cajón de sastre» donde se amontonan todos los individuos difíciles de diagnosticar, o bien se interpreta que quiere decir «casi psicótico», a pesar de la falta de apoyo empírico para esta concepción del trastorno.
También se ha hablado de una «estructura límite de la personalidad» en la voluminosa literatura generada por los autores de orientación psicodinámica (por ejemplo, Gunderson y Singer, 1975; Kernberg, 1975, 1977; Masterson, 1978). Si bien estos autores difieren entre ellos en alguna medida en cuanto a la definición de esa categoría diagnóstica (véase Stone, 1985), consideran en general que se caracteriza por «una pobre integración de la identidad», «defensas primitivas», «límites relativamente firmes entre el objeto y el sí-mismo», y una «prueba de realidad relativamente intacta» (Masterson, 1978). Es importante observar que además de ser difíciles de definir operacionalmente, esas características no especifican ningún conjunto particular de conductas o síntomas. Cierto individuo puede presentar una sintomatología límite con una estructura límite de la personalidad o sin ella, o poner de manifiesto una estructura límite de la personalidad con síntomas límites o sin ellos. Por ejemplo, Stone (1985) describe a un individuo como un «límite esquizotípico (en el sentido del DSM-III), [que] presentaba una estructura psicótica».
Por fin, con la gran difusión reciente del diagnóstico de «límite» y por la reputación que tienen estos pacientes de ser difíciles de tratar, a menudo se les aplica esta denominación a los casos difíciles, de manera genérica, o como justificación de que la terapia no progrese. Por ejemplo, pensemos en la siguiente conversación imaginaria que resume concisamente algunos diálogos actuales:
Supervisor: ¿Por qué tiene problemas con el señor Schultz?
Terapeuta: Porque es límite.
Supervisor: ¿Por qué piensa que es límite?
Terapeuta: Por los problemas que tengo con él.
Si bien es cierto que los límite pueden ser difíciles de diagnosticar y de tratar, esto de ningún modo ocurre exclusivamente con ellos. La denominación de «límite» como rótulo peyorativo para los clientes difíciles priva al término de toda utilidad.
Los criterios del DSM-III-R proporcionan una definición clara, ampliamente aceptada, de lo que se entiende por un TLP; a lo largo de este capítulo, sólo emplearemos la palabra para referirnos a los individuos que satisfacen los criterios mencionados. La distinción entre los diversos usos no es trivial ni académica. Tiene una importancia especial que se preste atención al modo como los diversos autores definen al límite cuando se trata de la amplia literatura generada por los estudiosos de orientación psicodinámica. Muchos individuos rotulados de límite por estos autores caerían en otros de los trastornos definidos por el DSM-III-R. Por ejemplo, en un estudio de una muestra de pacientes clasificados como límite según los criterios de la estructura de la personalidad, sólo un 40 por ciento satisfacían también los criterios del DSM-III para el TLP.
Características
En el DSM-III-R (APA, págs. 346-347), el TLP es definido como una pauta duradera de percepción, de relación y de pensamiento sobre el entorno y sobre sí mismo en la que hay problemas en diversas zonas: la conducta interpersonal, el estado de ánimo y la autoimagen. Como puede verse en la tabla 9.1, estos individuos experimentan una amplia gama de dificultades. Los rasgos que más impresionan son la intensidad de sus reacciones emocionales, la inestabilidad de sus estados de ánimo y la gran variedad de síntomas que presentan. Pueden pasar abruptamente de un ánimo profundamente deprimido a una agitación ansiosa o a una ira intensa; también emprenden de modo impulsivo acciones que más tarde reconocen como irracionales y contraproducentes. Lo típico es que presenten un patrón de problemas erráticos, incongruentes, impredecibles, y que puedan funcionar con competencia y eficacia en algunas zonas de la vida, mientras que tienen dificultades enormes en otras.
TABLA 9.1 Criterios diagnósticos del DSM-III-R para el trastorno limite de la personalidad
Pauta generalizada de inestabilidad del estado de ánimo, de las relaciones interpersonales y de la autoimagen, que empieza en la adultez temprana y se presenta en diversos contextos, indicada al menos por cinco de los rasgos siguientes:
- Una pauta de relaciones interpersonales inestables e intensas, caracterizada por la alternancia entre extremos de idealización y desvalorización.
- Impulsividad en al menos dos zonas en las que el sujeto puede perjudicarse a sí mismo, por ejemplo los gastos, el sexo, el uso de sustancias tóxicas, el hurto en negocios, el manejo temerario de automotores, el comer descontrolado. (Este ítem no incluye la conducta suicida o de automutilación abarcada en el punto 5.)
- Inestabilidad afectiva: cambios acentuados respecto del estado de ánimo básico, con pasaje a la depresión, la irritabilidad o la ansiedad, que por lo común duran unas horas, o (sólo raramente) unos pocos días.
- Ira inadecuada, intensa, o falta de control de la ira; por ejemplo, frecuentes despliegues de mal humor, cólera constante, luchas físicas recurrentes.
- Amenazas, gestos o conductas suicidas recurrentes, o conducta automutiladora.
- Acentuada y persistente perturbación de la identidad, puesta de manifiesto por la incertidumbre respecto de dos de los ítems siguientes: la autoimagen, la orientación sexual, las metas de largo plazo o la elección de carrera, el tipo de amigos deseado, los valores preferidos.
- Sentimientos crónicos de vacío o aburrimiento.
- Esfuerzos frenéticos tendientes a evitar el abandono real o imaginado. (Este ítem no incluye la conducta suicida o automutiladora abarcada en el punto 5.)
Los individuos límite no están necesariamente en un torbellino continuo, y pueden experimentar períodos prolongados de estabilidad, pero lo típico es que recurran a la terapia en momentos de crisis y que presenten un cuadro clínico complejo y un tanto caótico. Además suelen poner de manifiesto otros problemas, como un trastorno generalizado por ansiedad, un trastorno por angustia, un trastorno obsesivo-compulsivo, trastornos somatoformes, estados de fuga psicógena, depresión, un trastorno bipolar, un trastorno esquizoafectivo, psicosis reactivas breves u otros trastornos de la personalidad (Millón, 1981). Clarkin y sus colaboradores (Clarkin, Widiger, Francés, Hurt y Gilmore, 1983) encontraron que incluso cuando hubo un consenso de tres evaluadores en cuanto a la presencia o ausencia de cada uno de los criterios del DSM-III-R, el 60 por ciento de la muestra de límite también satisfacía los criterios de otros trastornos de la personalidad —paranoide, esquizotípico, histriónico, narcisista, por evitación y por dependencia.
Evaluación
Puesto que no hay invariablemente presente ningún rasgo o patrón de características, y la variabilidad es una de las marcas del TLP, la evaluación y el diagnóstico de este trastorno son más complejos que los de otras categorías diagnósticas. Sería muy útil que los tests psicológicos proporcionaran un índice único de TLP. Hasta ahora, la investigación realizada con los tests tradicionales demuestra que los clientes límite tienden a obtener puntajes altos en las escalas de «Neurosis» y «Psicosis» del MMPI, especialmente en las escalas 2, 4, 6, 7 y 8 (Widiger, Sanderson y Warner, 1986). Los estudios empíricos también han proporcionado algún respaldo a la hipótesis de que los clientes límite tienden a desempeñarse bien en tests estructurados como el Test de Wechsler para Adultos (WAIS), mientras que tul resultados son pobres y presentan signos de trastorno del pensamiento en los tests proyectivos no estructurados. No obstante, no se ha identificado ningún «perfil límite» único. Los tests psicológicos tradicionales pueden proporcionar información útil para identificar a estos clientes pero no un modo único y confiable para diagnosticarlos.
Algunas mediciones destinadas específicamente a evaluar el TLP aparecen en la reseña reciente de Reich (1987) de los instrumentos para evaluar los trastornos de la personalidad. Entre ellos se cuentan los cuestionarios de informe sobre sí mismo (Bell, 1981; Edell, 1984; Hurt, Hyler, Francés, Clarkin y Brent, 1984), los inventarios de personalidad (Millón, 1982) y las entrevistas estructuradas (Barón, 1981; Francés, Clarkin, Gilmore, Hurt y Brown, 1984; Kolb y Gundcrson, 1980; Perry y Klerman, 1980; Stangl, Pfohl, Zimmerman, Bowers y Corenthal, 1985). Todos esos instrumentos tienen alguna utilidad como filtros, pero necesitan más desarrollo y validación para que se les pueda dar un uso clínico. De modo que el clínico no puede confiar en esas nuevas mediciones para diagnosticar, lo cual no quiere decir que no le sirvan para nada.
A pesar de estos problemas, el diagnóstico del TLP no tiene que ser necesariamente difícil. Los criterios del DSM-III-R son suficientemente claros y permiten el diagnóstico confiable cuando se cuenta con la información necesaria. Para muchos clínicos, la dificultad primaria reside en reconocer las indicaciones que aconsejan considerar la posibilidad de un diagnóstico del TLP. La tabla 9.2 enumera algunas características que suelen servir como indicaciones de TLP. No se pretende que sean criterios diagnósticos adicionales, pero pueden ser útiles para recordarle al clínico que el cliente podría tener un trastorno de la personalidad no diagnosticado.
TABLA 9.2 Indicaciones de posible trastorno límite de la personalidad
En los problemas y síntomas presentados:
- Una variedad de problemas y síntomas, que puede cambiar de semana a semana.
- Síntomas o combinaciones de síntomas inusuales.
- Reacciones emocionales intensas y desproporcionadas a la situación.
- Conducta autodestructiva o autopunitiva.
- Conducta impulsiva, mal planeada, más tarde reconocida como necia, «loca» o contraproducente.
- Períodos breves de síntomas psicóticos que satisfacen los criterios del DSM-III-R para la psicosis reactiva breve (pero que podrían haber dado lugar a un diagnóstico erróneo de esquizofrenia).
- Confusión respecto de las metas, prioridades, sentimientos, orientación sexual, etcétera.
- Sentimientos de vacío, posiblemente localizado en el plexo solar.
En las relaciones interpersonales:
- Falta de relaciones íntimas estables (tal vez enmascarada por relaciones estables no íntimas o por relaciones estables mientras no sea posible una intimidad total).
- Tendencia a idealizar o denigrar a los demás, quizá con cambios abruptos de la idealización a la denigración.
- Tendencia a confundir intimidad con sexualidad.
En la terapia:
- Crisis frecuentes, frecuentes llamadas telefónicas al terapeuta, o requerimientos de trato especial en sesiones programadas, arreglos de último momento, etcétera.
- Mala interpretación extrema o frecuente de los dichos, intenciones o sentimientos del terapeuta.
- Reacciones inusualmente fuertes a los cambios de horario o de consultorio, a las vacaciones o la terminación de la terapia.
- Baja tolerancia al contacto ocular directo, al contacto físico o a la proximidad.
- Ambivalencia inusualmente fuerte acerca de muchas cuestiones.
- Miedo al cambio, o resistencia al cambio inusualmente fuerte.
En los tests psicológicos:
- Buen resultado en tests estructurados tales como el WAIS, combinado con resultado pobre o indicaciones de trastorno del pensamiento en los tests proyectivos.
- Elevación de las escalas de «Neurosis» y «Psicosis» del MMPI (escalas 2, 4, 6, 7, 8) o indicaciones de una variedad de problemas inusualmente amplia.
Es particularmente útil estar alerta a seis posibles indicaciones de TLP:
- relaciones intensas e inestables;
- falta de un sentido claro de la identidad (confusión o incoherencia respecto de las metas, las prioridades y los valores);
- episodios de ira intensa e incontrolada;
- conducta impulsiva;
- sentimientos crónicos de vacío, aburrimiento o soledad;
- conductas de acting-out.
Clarkin y sus colegas (Clarkin y otros, 1983) encontraron que aproximadamente el 80 por ciento de los individuos que satisfacción los criterios del DSM-III-R para el TLP presentaban una combinación de relaciones intensas e inestables y perturbación de la identidad, o bien una combinación de relaciones intensas e inestables, impulsividad, ira intensa e incontrolada. Según Nurnburg y colaboradores (Nurnburg, Hurt, Feldman y Suh, 1987), dos conjuntos de criterios proporcionaban el equilibrio óptimo de sensibilidad, especificidad y poder predictivo para la identificación de individuos con TLP. Esos dos conjuntos de criterios eran la combinación de relaciones inestables, caóticas, y conducta impulsiva, o tres de los rasgos siguientes:
- relaciones inestables, caóticas,
- conducta impulsiva,
- sentimientos crónicos de vacío, aburrimiento o soledad, y
- conducta de acting-out.
En el caso de Joan, un repaso completo de la información obtenida en la evaluación inicial de la primera sesión de terapia reveló muchas indicaciones de TLP. Además de la falta de motivación que era el problema presentado, desde mucho antes Joan había padecido ansiedad, crisis de angustia, depresión y cólera, y también dificultades para comunicarse con claridad y ser asertiva con los demás. Se describía como «híper»; dijo que cuando estaba muy ocupada pasaba en blanco una noche tras otra; no obstante, negó tener cualquier otro síntoma de episodios maníacos. Joan se consideraba «sensible» a muchas comidas y seguía una dieta «semivegetariana» debido a su creencia de que era alérgica a algunos alimentos muy comunes. También describió una historia de experiencias psíquicas, incluso sueños que predecían el futuro.
En cuanto a las relaciones con los pares, Joan dijo que en el college había ido a muchas fiestas, pero que nunca formó un gran círculo de amigos. Tenía algunas relaciones duraderas, la mayoría con personas que padecían discapacidades físicas o problemas emocionales. Su esposo era ciego, su último novio había sido un diabético mal controlado, y varios amigos eran depresivos y/o alcohólicos. Tendía a «conectar» y «desconectar» sucesivamente las relaciones con los otros, que por lo general terminaban en un estallido, cuando ella sentía que el amigo o la amiga traicionaban su confianza. Joan se había casado poco antes; dijo que adaptarse al matrimonio le resultaba difícil: «Es como si ya no controlaras tu propia vida».
En apariencia, Joan era muy inteligente y se había desempeñado bien en el estudio y en empleos anteriores. Pero le había resultado difícil elegir carrera: pasó un año en la escuela de derecho y otro año en un programa de asistencia social; después trabajó para un gobierno local antes de decidirse por las finanzas. La paciente informó que en el trabajo experimentaba dificultades interpersonales recurrentes. No soportaba los horarios y las reglas; se sentía constantemente maltratada por sus superiores; finalmente se encolerizaba, se enfrentaba con el jefe y renunciaba impulsivamente o la despedían.
Esta joven había pedido tratamiento en cinco oportunidades anteriores, y había recibido psicoterapia y medicación tradicionales. Tuvo conflictos fuertes con la mayoría de sus terapeutas; a su juicio, ni la terapia ni la medicación habían sido útiles. También dijo haber tenido una fuerte reacción negativa al Elavil, que le hizo sentirse desorientada y «fuera de control».
De esta revisión de la información disponible se desprendía que además del TLP, Joan, según los criterios del DSM-III-R, podía tener un trastorno por angustia y un trastorno ciclotímico.
Conceptualizacion
Se han escrito muchos libros y artículos que presentan análisis teóricos y clínicos del TLP. La gran mayoría de esos trabajos se basan en la teoría de las relaciones objétales, o en otros enfoques psicoanalíticos contemporáneos. Lamentablemente, el vocabulario utilizado hace que esas conceptualizaciones resulten inaccesibles para muchos clínicos no familiarizados con la terminología psicoanalítica. Traducida al lenguaje cognitivo-conductual, el núcleo de la idea de las relaciones objétales es la afirmación de que el individuo límite tiene una concepción extrema, mal integrada, de la relación con los primeros cuidadores, y como consecuencia de ello sus expectativas acerca de las relaciones interpersonales carecen de realismo. Se entiende que esas expectativas dan una forma sistemática a la conducta y las respuestas emocionales, y son responsables de la amplia gama de síntomas que experimentan estos individuos. Los autores de orientación psicodinámica suponen que el modo más adecuado de resolver esta situación es realizar una terapia tal que esas expectativas se pongan de manifiesto en la relación del cliente con el terapeuta, donde es posible resolverlas mediante la aplicación de técnicas psicoanalíticas en una terapia prolongada.
El TLP ha recibido mucha menos atención de los autores conductuales y cognitivo-conductuales. Pero en años recientes Linehan (1981, 1987a,b). Millón (1981, 1987b), Pretzer (1983; Freeman y otros, 1990) y Young (1983, 1987; Young y Swift, 1988) han presentado una variedad de perspectivas cognitivo-conductuales de este trastorno.
La concepción de Millón (1981,1987b), basada en la teoría del aprendizaje social, atribuye un papel central a la falta de sentido coherente de la propia identidad que padece el individuo límite. Sostiene que esta falta resulta de factores biológicos, psicológicos y sociológicos que se combinan para dañar el desarrollo logrado de un sentido de la identidad. Puesto que un aspecto que esa carencia del paciente límite consiste en la falta de metas claras y coherentes, de este problema resultan acciones mal coordinadas, impulsos mal controlados y la ausencia de logros sólidos. Como no hay una estrategia coherente para abordar los problemas que surgen, estos individuos manejan mal sus propias emociones y dificultades. Millón dice que, como consecuencia, el paciente límite se vuelve muy dependiente de los otros (en quienes busca protección y seguridad), y también es muy sensible a cualquier signo de pérdida de apoyo. Esa situación —continúa Millón— se ve complicada por los intensos conflictos que tienen que ver con la dependencia y la afirmación, y por la comprensión de que la cólera que provoca el estar atrapado en la dependencia puede llevar a perder la seguridad que esa dependencia procura.
Linehan (1981, 1987a,b) presenta una conceptualización más conductual de la terapia para el TLP, que esta autora denomina «terapia conductual dialéctica». Su idea es que la característica nuclear del TLP es una «disfunción de la regulación emocional», de base probablemente fisiológica. Se cree que esa disfunción es la responsable de las dramáticas reacciones y los actos impulsivos exagerados del individuo límite. Una hipótesis adicional es que, en el curso de su desarrollo, estos individuos tienen una extensa experiencia con otros significativos que desestiman sus emociones e insisten en que el sujeto límite potencial ponga de manifiesto una «actitud positiva» a pesar de su malestar. Como resultado, estos individuos (ya proclives fisiológicamente a las respuestas emocionales desproporcionadas) reciben una educación inadecuada respecto de la regulación de las emociones, y al mismo tiempo aprenden a asumir una actitud despectiva y punitiva respecto de lo que ellos mismos sienten.
La actitud despectiva y punitiva, y los miedos realistas del individuo a no ser capaz de controlar sus emociones intensas, la impiden tolerar las emociones fuertes durante un tiempo suficiente para hacer el duelo por las pérdidas significativas. Cuando 10 producen nuevas pérdidas, el sujeto experimenta una «sobrecarga de duelo». La combinación de respuestas emocionales intensas, capacidad inadecuada para la regulación emocional, conducta impulsiva y actitud despectiva respecto de las propias emociones genera una serie de crisis inexorables y situaciones frecuentes que el sujeto no logra controlar con eficacia a pesar de sus esfuerzos. Entonces llega a la conclusión de que en muchas situaciones es necesario apoyarse en otros. No obstante, como ha aprendido que es necesario mantener una «actitud positiva», es incapaz de pedir ayuda asertivamente, o de buscar ayuda revelando su necesidad. De esto resulta una fachada de capacidad mientras se trata de obtener ayuda por vías sutiles e indirectas. Pero las respuestas emocionales fuertes y los actos impulsivos del individuo le hacen difícil ser sistemáticamente sutil en la búsqueda de ayuda.
Young (1983, 1987; Young y Swift, 1988) ha desarrollado un enfoque general cognitivo-conductual del tratamiento de los trastornos de la personalidad que él denomina «terapia cognitiva centrada en el esquema». Su enfoque difiere del modelo estándar de la terapia cognitiva y postula que durante la niñez pueden desarrollarse patrones de pensamiento extremadamente estables y duraderos (él los llama «esquemas inadaptados tempranos») capaces de generar pautas inadaptadas de conducta que a su vez los refuerzan. Estos esquemas son objeto de una elaboración ulterior a lo largo de todo el desarrollo y hasta la edad adulta. Para este autor, cada uno de los trastornos de la personalidad se caracteriza por un cierto subconjunto de los 18 esquemas inadaptados tempranos que él ha identificado hasta ahora. Young propugna que estos esquemas se conviertan en centro de atención de la terapia.
Los esquemas inadaptados tempranos que Young considera característicos del TLP aparecen en la tabla 9.3. Si bien él no presenta un modelo detallado del TLP, da por sentado que cuando esos esquemas inadaptados tempranos son activados por acontecimientos que guardan relación con ellos, resultan distorsiones del pensamiento, fuertes respuestas emocionales y conducta problemática. Se podría suponer que la gran cantidad de esquemas inadaptados tempranos postulados para los pacientes límite (los otros trastornos de la personalidad tienen un promedio de 2,5 esquemas inadaptados tempranos cada uno) explica la amplia gama de síntomas que experimentan estos pacientes, y sus frecuentes crisis. No obstante, Young no presenta una descripción detallada del modo como los esquemas de la tabla 9.3 producen el TLP.
TABLA 9.3. «Esquemas inadaptados tempranos» postulados por Young como características del trastorno límite de la personalidad

Nota: Adaptación de Schema-Focused Cognitive Therapyfor Personality Dlsoréifi, S. Young, 1987, manuscrito inédito.
Las tres perspectivas precedentes se centran en aspectos muy diferentes del TLP. Millón (1981, 1987b) subraya que el trastorno de la identidad de los individuos límite desempeña un papel central en el resto de sus problemas; Linehan (1981, 1987a,b) postula que en el núcleo del trastorno hay un defecto de la regulación emocional y tres «dialécticas» entre las que el individuo vacila; para Young (1983, 1987; Young y Swift, 1988), este trastorno se basa en supuestos muy fuertes, adquiridos tempranamente en el desarrollo, que desempeñan un papel importante durante toda su vida. Si bien nuestras propias ideas (Pretzer, 1983; Freeman y otros, 1990) se han desarrollado con independencia de esas teorías, el modelo siguiente del TLP incorpora todos los factores a los que acabamos de referirnos, en una comprensión global basada primordialmente en la concepción psicopatológica de Beck (Beck, 1976; Beck, Rush, Shaw y Emery, 1979).
Según la teoría de Beck, los supuestos básicos del individuo desempeñan un papel central, al influir en la percepción e interpretación de los acontecimientos y conformar la conducta y las respuestas emocionales. En la terapia cognitiva con individuos límite se suelen descubrir tres supuestos básicos que parecen desempeñar un papel central en el trastorno: «El mundo es peligroso y malo», «Soy impotente y vulnerable» y «Soy intrínsecamente inaceptable». Por ejemplo Joan tenía la fuerte convicción de que sus superiores en el trabajo, los terapeutas y 101 mecánicos, entre otros, eran universalmente autoritarios, manipuladores, controladores, injustos, tramposos y hostiles. Se percibía sistemáticamente a sí misma como desamparada y maltratada, e incapaz de desempeñarse bien en el trabajo y en su vida personal. También tenía una fuerte convicción de que para ser aceptada debía llegar a cierta «habilidad» social y profesional, que según creía no estaba a su alcance.
Es obvio que la creencia de un individuo de que el mundo es en general peligroso y él es relativamente impotente tiene consecuencias importantes, más generalizadas que los miedos más específicos. Esa creencia lleva directamente a la conclusión de que siempre es peligroso bajar la guardia, asumir riesgos, revelar la propia debilidad, «perder el control», estar en una situación de la que no se puede escapar con facilidad, y así sucesivamente. Entonces aparecen una tensión y una ansiedad crónicas, una actitud de alerta ante posibles signos de peligro, cautela en las relaciones interpersonales y malestar con las emociones difíciles de controlar, entre otras cosas. La vigilancia incesante del individuo le lleva a percibir muchos signos de peligro aparente, lo cual tiende a perpetuar la idea del mundo como un lugar en general peligroso y también a respaldar otros miedos específicos. La tendencia a la cautela, a evitar riesgos y a permanecer en guardia, en lugar de abordar simplemente los problemas a medida que surgen, respalda la creencia del individuo en que esa conducta es necesaria, y le impide descubrir que un enfoque más directo y confiado también puede ser eficaz. En consecuencia, las experiencias del sujeto tienden a respaldar la idea de que él es relativamente impotente y vulnerable, y de que debe seguir estando alerta y a la defensiva.
Algunas personas que ven el mundo como peligroso y malo creen que pueden confiar en su propia fuerza y capacidad para enfrentarse a las amenazas (véase el examen del trastorno paranoide de la personalidad en el capítulo 6 de este libro). Pero la creencia de los pacientes límite de que son débiles e impotentes les impide acceder a esta solución. Otros individuos que creen no ser capaces de enfrentarse con eficacia a las exigencias de la vida cotidiana resuelven su dilema haciéndose dependientes de alguien que consideran capaz de cuidarles (y desarrollan una pauta de dependencia). En cambio, la creencia de los sujetos límite de que son intrínsecamente inaceptables bloquea esta opción, pues les lleva a pensar que la dependencia entraña un serio riesgo de rechazo. Los individuos límite enfrentan todo un dilema: convencidos de estar relativamente desamparados en un mundo hostil, pero sin una fuente posible de seguridad, tienen que vacilar entre la autonomía y la dependencia, sin confiar ni en la una ni en la otra.
Un factor cognitivo que ha recibido poca atención en las otras concepciones cognitivo-conductuales del trastorno agrava considerablemente el estado de estos individuos. Como lo ha demostrado Beck (1976; Beck y otros, 1979), los seres humanos suelen cometer errores de pensamiento que él denomina «distorsiones cognitivas» y que a menudo provocan una percepción carente de realismo de las situaciones. Los individuos límite pueden experimentar toda la gama de distorsiones cognitivas, pero una en particular, que Beck llama «pensamiento dicotómico», es muy común en ellos y especialmente problemática. El pensamiento dicotómico tiende a evaluar las experiencias en términos de categorías mutuamente excluyentes (por ejemplo, buenas o malas, éxito o fracaso, lealtad o traición) y no a verlas distribuidas en continuos. Puesto que faltan las categorías intermedias, este modo de pensar en «blanco o negro» impone la interpretación extrema de acontecimientos que normalmente caen en la zona central de un continuo. Según la concepción cognitiva, la evaluación extrema de las situaciones lleva a respuestas emocionales y acciones también extremas.
Además, la percepción dicotómica de la experiencia fácilmente genera cambios abruptos de una opinión extrema a la opuesta. Por ejemplo, una persona que ha demostrado ser digna de confianza será vista como completamente digna de confianza hasta la primera vez que no esté a la altura de las expectativas. Entonces aparecerá como completamente indigna de confianza, puesto que no se cuenta con categorías para los niveles intermedios de fiabilidad o no fiabilidad. La idea de que una persona sea fiable casi siempre es incompatible con el pensamiento dicotómico. Como este modo de pensar produce respuestas emocionales y acciones extremas, y cambios abruptos entre estados de ánimo opuestos, podría ser en gran medida responsable de las oscilaciones anímicas súbitas y de los cambios espectaculares de conducta que constituyen la marca del TLP. Linehan (1987b) tiene razón al observar que la incapacidad del sujeto límite para ejercer un control adaptativo de las respuestas emocionales extremas desempeña un papel principal en sus dificultades, pero no parece necesario postular una base fisiológica para este problema.
La combinación del pensamiento dicotómico con los supuestos básicos del sujeto límite es particularmente poderosa. Muchas personas encuentran que la vida cotidiana presenta una variedad de riesgos y amenazas, y toleran bien ese conocimiento. Pero el pensamiento dicotómico da por resultado la concepción del mundo como completamente benigno o absolutamente destructor. De modo análogo, todas las personas tienen defectos y carencias, y la mayoría de los individuos aceptan este hecho. En cambio, la categorización dicotómica que los sujetos límite se aplican a sí mismos tanto como a los demás, en el sentido de que son perfectos o completamente inaceptables, les conduce a la conclusión de que, si tienen cualquier carencia, no valen absolutamente nada. La convicción de que son intrínsecamente inaceptables les lleva a pensar que tienen que ocultar el hecho para lograr ser aceptados. Entonces evitan la intimidad y la apertura, por miedo a ser «descubiertos». Cuando esto impide satisfacer el deseo de contacto y seguridad, el pensamiento dicotómico hace inferir fácilmente que «Nunca conseguiré lo que quiero; nada vale la pena». Además, como el sujeto límite se oculta para evitar el rechazo, nunca tiene la oportunidad de descubrir que no es intrínsecamente inaceptable.
El pensamiento dicotómico crea también y perpetúa algunos de los conflictos de estos individuos. Por ejemplo, la frustración (real o prevista) del deseo de proximidad y dependencia suele llevar a una ira intensa, tan devastadora para el individuo que suprime cualquier posibilidad de relación estrecha si llega a expresarse. Por otro lado, la satisfacción de ese mismo deseo es vista como intolerablemente peligrosa, porque en un mundo hostil ser dependiente es estar desamparado y ser vulnerable. Este intenso conflicto relacionado con la dependencia y la cólera desaparecer si el sujeto límite pudiera adoptar un punto de vista más moderado y decir: «Convendría expresar mis insatisfacciones con diplomacia para no provocar más problemas» y «Como existe la posibilidad de que me hieran o me defrauden, debo usar mi buen criterio para saber de quién puedo depender y cuánto puedo confiar en él». Como lo ha subrayado Linehan (1987b), los individuos límite suelen vacilar entre buscar la dependencia y evitarla activamente, pero no saben confiar en los otros en una medida moderada.
Millón (1981) ha hecho hincapié en que el factor final que parece desempeñar un importante papel en el TLP es un sentido débil o inestable de la identidad. La confusión acerca de las metas y prioridades les hace difícil a estos individuos trabajar con regularidad y eficacia para alcanzar metas no inmediatas, teniendo sobre todo en cuenta sus cambios emocionales abruptos. De esto resulta una ineficacia real y un bajo sentido de la propia eficacia, lo que a su vez lleva a una falta de motivación y de perseverancia, con un éxito aún más limitado cuando las condiciones son adversas. La falta de un sentido claro del sí-mismo les dificulta la toma de decisiones en situaciones ambiguas y provoca una baja tolerancia a la ambigüedad. También les hace difícil cuestionar su creencia de que son intrínsecamente inaceptables, como mantener un sentido claro de la propia identidad cuando entran en relaciones con otros que expresan con trabas sus opiniones y sentimientos.
Los supuestos básicos, el pensamiento dicotómico y un débil sentido de la identidad no generan el TLP en virtud de su yuxtaposición simple. Forman un sistema complejo, con algunos ciclos que tienden a autoperpetuarse y se resisten a ser modificados por las experiencias del individuo. Por ejemplo, la convicción de Joan de que las personas con posiciones de autoridad tienen malas intenciones y son manipuladoras y controladoras hacía que estuviera alerta para detectar cualquier signo de maltrato. Como resultado, advertía muchos desdenes, ejemplos de injusticia, etcétera, que parecían confirmar su idea. El hecho de que viera a sus superiores como malos era uno de los factores que la llevaban a posponer la búsqueda de empleo. No obstante, a ella le parecía que la posposición indicaba que no era capaz de desempeñarse bien en el trabajo, lo cual, a su vez, exacerbaba su parálisis.
Los supuestos clave del individuo límite se sostienen con fuerza, pero además estos ciclos de autorrefuerzo dan origen a un sistema capaz de resistir al cambio a menos que sean abordados con una estrategia.
La estrategia de intervención
Las conceptualizaciones de Millón (1981, 1987b), Linehan (1981, 1987a,b) y Young (1983, 1987; Young y Swift, 1988) sugieren, respectivamente, que la intervención debe centrarse en establecer un claro sentido de la identidad, mejorar la capacidad para controlar las emociones y cambiar las creencias y los supuestos inadaptados. Los tres enfoques de la intervención propuestos por estos distintos autores son compatibles con nuestro modelo. Pero de la conceptualización del TLP que presentamos en este capítulo se desprende que ninguna de esas tres intervenciones debe ser el punto de mira inicial de la terapia. Se postula que el pensamiento dicotómico desempeña un papel importante en las relaciones extremas y en los abruptos cambios de estado de ánimo característicos del TLP; también amplifica el impacto de los supuestos disfuncionales y genera muchos de los dilemas a los que se enfrenta el sujeto límite. Si es posible reducir o eliminar el pensamiento dicotómico al principio de la terapia, los síntomas ceden en intensidad, se simplifica la tarea de modificar los supuestos subyacentes y resulta más fácil ayudar a encontrar soluciones a los dilemas. Una vez abordado el pensamiento dicotómico, es más fácil instrumentar las intervenciones propuestas por Millón, Linehan y Young.
Pero el terapeuta no puede atacar el pensamiento dicotómico en la primera sesión. Para abordarlo con eficacia es necesario que establezca una relación terapéutica cooperativa, con una comprensión compartida del problema, suficiente como para que el paciente le encuentre «sentido» al cuestionamiento del pensamiento dicotómico. Esto no es fácil de lograr, porque la visión del mundo del sujeto límite complica mucho el proceso de establecer una relación terapéutica y adoptar la posición de «empirismo cooperativo» característico de la terapia cognitiva.
Después de todo, el terapeuta forma parte del mundo que el sujeto límite ve como peligroso y malo; por lo tanto, le parece muy peligroso depositar su confianza en el profesional. Además el conflicto entre el deseo de ayuda y aceptación, por un lado, y pm el otro el miedo a la vulnerabilidad y el rechazo, produce una fuerte ambivalencia respecto de la participación en la terapia una ambivalencia que no es fácil superar. Si bien las intervenciones destinadas a reducir o eliminar el pensamiento dicotómico pueden ser muy eficaces, es necesario dedicar previamente un esfuerzo considerable a lograr confianza y una relación cooperativa. Por fortuna, el tiempo invertido con ese propósito no se pierde, porque cuando se alcanza el objetivo, la buena relación socava el supuesto del sujeto límite acerca de los peligros que representan los otros y su propia inaceptabilidad intrínseca.
Intervenciones específicas
Desarrollo de una relación de trabajo
La relación entre terapeuta y cliente desempeña en la terapia del límite un papel mucho más importante que lo habitual en terapia cognitiva. Muchos de los problemas del cliente límite conciernen a las relaciones personales y se despliegan tanto en la relación terapéutica como fuera de las sesiones. Si bien esto complica mucho la terapia, también le proporciona al terapeuta la oportunidad de observar los problemas tal como se producen, sin tener que confiar primordialmente en la descripción del propio cliente; también le permite utilizar la relación para cuestionar los prejuicios del cliente sobre los demás, y llevarle a desarrollar una conducta interpersonal más adaptativa.
Con los clientes límite, el proceso de establecer una relación cooperativa es complejo. La colaboración requiere algún grado de confianza e intimidad; no obstante, a la mayoría de los individuos límite la confianza y la intimidad les parecen al principio intolerablemente peligrosas. Los enfoques psicoterapéuticos estratégicos, centrados en el problema, como la terapia cognitiva y otras terapias cognitivo-conductuales, requieren que terapeuta y cliente acuerden metas específicas y mantengan centrada la intervención en su objetivo de sesión en sesión. Pero entre los problemas del individuo límite, que carece de una identidad clara y estable, se cuenta la confusión respecto de las metas y prioridades, que pueden fluctuar de una semana a otra. Los terapeutas cognitivo-conductuales están acostumbrados a establecer con sus clientes relaciones directas, de tipo práctico, que minimizan la «transferencia» y otras complicaciones interpersonales. No obstante, los sujetos límite se caracterizan por sus reacciones emocionales intensas dentro de la sesión de terapia; es probable que reaccionen con fuerza al terapeuta a pesar del enfoque directo que parte de éste. Los terapeutas cognitivos prevén ayudar al cambio de sus clientes con rapidez y eficacia, pero estos pacientes suelen temer y resistir al cambio súbito; lo típico es que necesitan mucho más de quince o veinte sesiones de terapia. Los terapeutas que intentan trabajar con límites sin tener en cuenta estos rasgos corren el riesgo de proporcionar un tratamiento inadecuado; los clientes interrumpen la terapia prematuramente, o son empujados a una crisis grave (May, 1985; Rush y Shaw, 1983).
Como el sujeto límite ha descubierto a través de su penosa experiencia que confiar en otras personas puede ser muy peligroso, y comprende que en la relación terapeuta-cliente él será a veces muy vulnerable, pocas veces da resultado tratar de establecer la confianza por medio de la persuasión, la discusión o aduciendo las propias credenciales. El límite no es tan tonto como para confiar en los demás sólo porque ellos dicen que son dignos de confianza o porque tienen diplomas. La confianza se logra mejor por medio del reconocimiento explícito y la aceptación de las dificultades del cliente para confiar en el terapeuta (una vez que resultan evidentes), después de lo cual éste debe tener el cuidado de comportarse sistemáticamente de un modo fiable. Es importante cuidar más que de costumbre la comunicación clara, asertiva y franca con el cliente; hay que evitar los equívocos, mantener la coherencia entre lo que se dice y las claves no verbales, y cumplir todo lo acordado. Con el transcurso del tiempo, este enfoque genera pruebas de que se es fiable. Es importante no presionar al cliente para que asuma riesgos en la terapia mientras no se haya alcanzado un nivel suficiente de confianza, y dejar en claro que siempre tiene la opción de no hablar sobre temas delicados hasta que no se sienta dispuesto a hacerlo. (Véase una discusión mu detallada de estas cuestiones en la sección sobre la cooperación con los pacientes paranoides, en el capítulo 6 de este libro).
Las crisis, las llamadas telefónicas de emergencia y el pedido de trato especial son comunes durante las primeras etapas de la terapia con muchos clientes límite. Tradicionalmente, esta conducta se ha considerado una «puesta a prueba» de la Habilidad y el interés del terapeuta. Si bien nada demuestra que las crisis tempranas en la terapia sean montadas intencionalmcnte para ver cómo se comporta el terapeuta, esto es lo que hacen a menudo. Después de todo, ¿de qué modo puede un cliente escéptico saber si el terapeuta actuará como promete hacerlo, a menos que observe su conducta concreta? Es importante que el terapeuta maneje con eficacia las llamadas telefónicas de emergencia y los pedidos de trato especial, para que el cliente no abandone el tratamiento. Esto no significa que tenga que acceder a los pedidos o alentar las llamadas telefónicas a medianoche. Es importante que pondere hasta dónde está dispuesto a llegar en su respuesta al cliente y que establezca límites claros y coherentes.
Si el cliente no encuentra respuesta, es probable que se enoje o abandone abruptamente la terapia. Si el terapeuta no es coherente al poner límites, el cliente necesitará ensayos reiterados para saber cuáles son. Si el terapeuta no establece límites adecuados y empieza a sentirse agraviado por los requerimientos del cliente, es probable que ese resentimiento obstaculice la terapia. Por otro lado, si el terapeuta establece límites claros y dentro de ellos responde al cliente, la mayoría de estos sujetos pueden respetarlos. Una política que suele dar resultado es acceder a llamadas telefónicas breves que sólo den lugar a intervenciones de crisis, mientras se ofrece una sesión de terapia lo antes posible, en ve* de un contacto telefónico prolongado. También es en general recomendable que el terapeuta no otorgue ningún trato especial que no pueda extender a otros clientes en una situación análoga. Los terapeutas descubren una y otra vez que las excepciones a sus políticas normales resultan contraproducentes a menos que estén bien pensadas; a las excepciones suelen seguirles nuevos requerimientos de un trato especial.
A menudo la incomodidad del individuo límite con la intimidad se extiende a algunos aspectos del encuadre terapéutico; cuando esto sucede, ciertos aspectos sutiles de la interacción interpersonal entre terapeuta y cliente pueden suscitar en este último una ansiedad intensa. Cosas tan sencillas como dar la mano, mantener un contacto ocular directo, un cambio en la postura del terapeuta o su franqueza, pueden resultarle a este tipo de paciente totalmente molestas. A veces es útil evitar el contacto físico, la familiaridad o la franqueza del terapeuta al principio del tratamiento, para no exceder la tolerancia del cliente a la intimidad. Pero es muy difícil prever qué acciones pueden perturbarlo; tal vez lo más productivo sea que el terapeuta esté atento a los signos de malestar y que responda a ellos con sensibilidad.
Puede ser especialmente valioso que el cliente participe de modo explícito en el proceso de evitar los niveles incómodos de intimidad. Si el terapeuta solicita retroalimentación en este sentido y deja en claro que tendrá seriamente en cuenta cualquier sugerencia para que la terapia sea más cómoda, el cliente tendrá algún control sobre el nivel de intimidad durante la sesión. Una vez que el cliente comprende que tiene algún control sobre las posiciones, los temas examinados, etcétera, ese control en sí hace menos amenazante la intimidad en la relación terapéutica, puesto que está claro que dicha intimidad no es inevitable ni puede ser impuesta.
El fenómeno de la «transferencia» (la respuesta del cliente al terapeuta basada en sus experiencias de relaciones anteriores) ha recibido una considerable atención por parte de los autores de orientación psicodinámica, pero pocas veces se ha examinado desde una perspectiva conductual o cognitivo-conductual. Las relaciones emocionales del cliente al terapeuta por lo general no desempeñan un papel prominente en la terapia cognitiva ni en otras terapias cognitivo-conductuales, pero es probable que sí lo hagan en la terapia cognitiva con pacientes de TLP.
Esto puede ser problemático para los terapeutas no acostumbrados a tratar con respuestas emocionales fuertes, no provocadas.
Las relaciones «transferenciales» se pueden comprender fácilmente en la terapia cognitiva si postulamos que el cliente responde sobre la base de creencias y expectativas generalizadas, que no tienen una relación directa con el terapeuta como individuo. En una situación interpersonal ambigua como la de la psicoterapia psicoanalítica, muchas de las respuestas del individuo se basan en sus creencias y expectativas porque la conducta del terapeuta es difícil de interpretar. Un enfoque terapéutico activo, directivo, tal como el que se aplica en la terapia cognitiva, evita en gran medida esa situación, porque el terapeuta asume un papel directo y carente de ambigüedad. Sin embargo, esto no elimina por completo tales respuestas emocionales fuertes, en particular en clientes como los límite, que tienen convicciones firmes sobre la naturaleza humana y están alertas para detectar cualquier indicación de que cobra realidad lo que esperan o temen.
Por ejemplo, Joan tenía la fuerte convicción de que las personal con posiciones de autoridad son malintencionadas, manipuladoras y controladoras. Inicialmente, esa convicción se basó en las interacciones con sus padres, y a lo largo de los años la habían sostenido muchas experiencias de interacciones con maestros y jefes. Como ya se ha observado, tenía una larga historia de incomodidad por los horarios, las reglas y el trato de los superiores. Finalmente explotaba, tenía un enfrentamiento fuerte con su superior y renunciaba o la despedían.
A pesar de los esfuerzos del terapeuta tendientes a determinar de común acuerdo con la cliente las tareas a realizar en su casa y de sus explicaciones racionales sobre el pago y la cancelación de sesiones, Joan sacó muy pronto la conclusión de que el terapeuta pretendía controlarla o manipularla. No obstante, no expresó el resentimiento que experimentaba por ello. Era claro que su ira podría seguir creciendo hasta llegar a estallar. Esto había sucedido por lo menos una vez con un terapeuta anterior, poniendo fin prematuramente a un curso terapéutico productivo.
Cuando se producen respuestas emocionales fuertes, es esencial abordarlas de modo rápido y directo, para obtener primero una comprensión clara de lo que el cliente piensa y siente, y después despejar los errores de concepto y juicio en términos francos y explícitos. Tiene una especial importancia que el terapeuta aclare perfectamente a través de sus palabras y acciones que el cliente no será explotado ni rechazado por el terapeuta a causa de sus reacciones.
El terapeuta de Joan había tenido bastante éxito en evitar las confrontaciones explosivas manteniéndose alerta a las indicaciones no verbales de cólera y resentimiento tales como los puños crispados, rubor en el rostro o una actitud desafiante de disconformidad. Entonces podía desactivar la situación indagando sobre los sentimientos de ira y resentimiento, alentando a Joan a expresar sus reacciones ante la tarea encomendada o cualquier otro aspecto y haciéndole ver que no pretendía controlarla ni manipularla. Pero la ira de Joan podía desencadenarse muy pronto y el terapeuta no siempre era lo suficientemente perceptivo como para esquivar esos estallidos. Conseguía que fueran breves y no malograran la terapia teniendo el cuidado de no defenderse ni castigar. Por el contrario se centraba en las ideas falsas que habían provocado la cólera y ponía en claro sus verdaderas intenciones y sentimientos. Si en algunas ocasiones el terapeuta había sido desconsiderado o no cooperativo, reconocía abiertamente sus errores.
Ese enfoque no sólo impidió que la cólera inadecuada de Joan malograra la terapia, sino que, con el tiempo, proporcionó experiencias que contradecían los prejuicios de la cliente sobre las figuras de autoridad, mientras también se le subrayaban muchos ejemplos de la vida real para ayudarla a manejar su cólera más adaptativamente.
Debido a su fuerte previsión de que serán rechazados, es probable que los clientes límite experimenten intensas reacciones emocionales y crisis potenciales cuando se producen interrupciones de la terapia, en particular si hay que dar por terminado el tratamiento antes de completarlo. Es importante que el terapeuta inicie la discusión de las expectativas, los temores y los sentimientos del cliente mucho antes de la interrupción de la terapia, y que vuelva a esos temas varias veces si al principio el cliente insiste en que la conclusión del tratamiento no lo preocupa mucho. La experiencia clínica indica que suele ser recomendable dedicar a este proceso no menos de tres meses. Cuando se da por concluida la terapia porque se han alcanzado las metas del cliente, a menudo es útil reducir gradualmente la frecuencia de las sesiones, pasando de entrevistas semanales a entrevistas primero quincenales y después mensuales.
El terapeuta que trabaja con clientes límite descubrirá que de vez en cuando las interacciones con ellos suscitan intensas reacciones emocionales en él mismo, reacciones que oscilan entre sentimientos empáticos de depresión y fuerte atracción, desamparo, miedo o cólera. Es importante que el terapeuta tome conciencia de esas reacciones y las considere en forma crítica, para que no influyan indebidamente en sus respuestas. En particular, muchos terapeutas se encolerizan con sus clientes límite cuando emprenden conductas que parecen manipuladoras, no cumplen con tareas asignadas, o no responden a intervenciones que ajuicio del terapeuta tienen que ser eficaces. En tales casos puede ser valioso que el terapeuta preste atención a sus propios pensamientos automáticos (quizá llevando un registro de pensamientos disfuncionales). No es inusual que el terapeuta descubra que atribuye malas intenciones a los clientes, o que supone que «no quieren mejorar». Si el terapeuta puede hacer un alto y captar mejor el punto de vista del cliente, esas interacciones frustrantes y problemáticas le perturbarán mucho menos.
Por ejemplo, después de varias semanas de intentar persuadir a Joan de que cumpliera con una tarea asignada, el terapeuta se encontró pensando: «Si no quiere cambiar, ¿por qué demonios tengo que preocuparme?», mientras se sentía cada vez más frustrado. Pero después de reflexionar sobre lo que esa tarea significaba para la paciente, comprendió que ella temía los encargos que iban a seguir y que la aterraban. También se dio cuenta de que se estaba manifestando la tendencia de Joan a rebelarse indirectamente contra las figuras de autoridad, que ella veía como controladoras. La cliente se enfrentaba con un dilema: temía que el terapeuta se enojara por su falta de cooperación, pero le resultaba imposible cumplir a causa de la intensidad de su ira y evitación. También tenía miedo de que si se negaba en forma abierta a realizar el encargo, el terapeuta se enojara igualmente. El terapeuta comprendió que no se trataba de que Joan «no quisiera cambiar», sino de que temía cumplir con el encargo y también plantear sus objeciones con franqueza.
Siempre que a un terapeuta le cuesta comprender sus propias respuestas, o duda acerca de cómo manejar una situación problemática, conviene que recurra al punto de vista objetivo de un colega.
Lejos de ser un impedimento, los sentimientos fuertes son muy útiles si el terapeuta logra comprenderlos. Las respuestas emocionales no se producen al azar. Cuando el terapeuta experimenta una respuesta inusualmente intensa, es probable que se deba a algún aspecto de la conducta del cliente; la comprensión de lo ocurrido puede proporcionar información valiosa. No es inusual que el terapeuta responda a una conducta del cliente mucho antes de que esa pauta haya sido reconocida intelectualmente. La interpretación precisa de las respuestas emocionales acelera el reconocimiento de esas pautas. No obstante, hay que reflexionar acerca de si conviene o no expresar tales reacciones emocionales. La excesiva franqueza y confianza del terapeuta eleva el nivel de intimidad y puede ser amenazante para el cliente; por otro lado, la negación de una respuesta emocional obvia para el cliente en virtud de indicios no verbales, reduce la confianza y estimula el miedo.
Es aconsejable que el terapeuta se esfuerce por lograr un enfoque tranquilo, metódico, a lo largo de toda la terapia, y que resista a la tendencia a responder a cada nuevo síntoma o crisis como si fuera una emergencia. Muchos de esos nuevos síntomas y esas nuevas crisis resultan ser problemas transitorios que desaparecen tan pronto como aparecieron, sobre todo si el terapeuta los acoge con calma. En cuanto a los problemas que sí se convierten en centro de la terapia, es importante evaluar la situación en detalle antes de intervenir, y no precipitarse a intentar intervenciones «estándar» que quizá no den en el blanco. En particular, si el cliente límite empieza a manifestar una agitación extrema, signos de trastorno del pensamiento u otras indicaciones de psicosis reactiva breve, una respuesta tranquila y mesurada del terapeuta suele bastar para tranquilizarle y disipar el episodio psicótico.
Cuando no se puede prevenir el desarrollo de la psicosis, esto no es necesariamente una tragedia. Aunque quizá se requiera una hospitalización breve y puede ser útil la medicación psicotrópica, tales reacciones psicóticas muy pocas veces tienen efectos duraderos si el cliente y el terapeuta no deciden que son signos de «locura» y renuncian a la terapia. Los síntomas que se presentan durante una psicosis reactiva breve pueden asemejarse a una esquizofrenia, pero para diagnosticar este último trastorno el episodio tiene que prolongarse por lo menos seis meses. Una psicosis reactiva breve suele durar solamente unos días (APA, 1987).
La elección de las intervenciones iniciales
La amplia gama de problemas y síntomas que presentan los clientes límite plantea una dificultad cuando hay que decidir cuáles serán los objetivos iniciales de la intervención terapéutica, sobre todo porque la confusión de metas y prioridades es uno de los síntomas del trastorno. Si bien la elección de las prioridades debe ser un proceso cooperativo, el terapeuta propondrá un objetivo inicial del tratamiento que probablemente permita algún progreso inmediato y sirva como buena base para las primeras intervenciones. Centrarse inicialmente en metas conductuales concretas puede ser muy útil para minimizar los problemas que tiene el paciente límite con la intimidad y la confianza. Con la mayoría de estos clientes, trabajar con problemas que exigen poca introspección y tienen su foco en la conducta (no en los pensamientos y sentimientos) es menos amenazador que abordar directamente la relación terapéutica o dificultades personales profundas. Así se tiene la oportunidad de ganarse gradualmente la confianza del cliente y de aumentar su tolerancia a la intimidad, mientras se realiza un progreso demostrable hacia las metas a alcanzar y de tal modo se aumenta la motivación para persistir en la terapia.
En el trabajo con un paciente límite se produce un conflicto entre la sensibilidad por las preocupaciones inmediatas del cliente y mantener un abordaje estratégico focalizado. Las preocupaciones y los problemas del cliente suelen cambiar de una semana a otra, pero si cada sesión se dedica a una cuestión diferente, será muy poco lo que se logre. Por otro lado, si el terapeuta insiste en ceñirse a un conjunto determinado de metas y prioridades, se arriesga a parecer insensible y a alejar al cliente, o a quedar atrapado en una lucha de poder por la agenda de temas a tratar. Es sobre todo importante mantener un enfoque cooperativo, aunque ello signifique revisar periódicamente las metas y prioridades y ser más flexible que de costumbre. Tal vez sea posible mantener un enfoque sistemático en la terapia mediante la simple medida de discutir las ventajas y desventajas de ese método, o acordando reservar una parte de la sesión para los problemas del momento, después de los cuales se pasa a las metas de fondo.
Pero con algunos clientes es necesario enfocar cada semana una crisis inmediata distinta y conservar la continuidad abordando las cuestiones subyacentes en la crisis del momento. Por ejemplo, cuando Joan insistió en hacer a un lado el trabajo de reducir la procrastinación y centrarse en el conflicto con el consejero laboral o el mal trato recibido del mecánico, resultó claro que su percepción de las figuras de autoridad como hostiles y de ella misma como impotente constituía un rasgo importante de las tres situaciones. En consecuencia, fue posible mantener un enfoque sistemático mientras se respondía a esta serie de problemas diferentes pero relacionados: se abordó la cuestión subyacente mientras se trabajaba en cada problema específico.
En el trabajo con clientes límite, es particularmente importante mantener un enfoque cooperativo estratégico basado en el descubrimiento guiado, y no en preconceptos teóricos. Como la terapia cognitiva es rica en técnicas específicas destinadas a abordar problemas específicos, resulta fácil caer en un enfoque del tipo «receta de cocina»: el terapeuta empieza a pensar en destinar cada técnica a un problema, en lugar de basar las intervenciones en un planteamiento conceptual sobre cada cliente. Este enfoque da resultado en muchas situaciones, pero puede provocar problemas significativos con un cliente «especial». Bajo problemas aparentemente comunes, se dan en el cliente límite cogniciones idiosincrásicas, y las intervenciones basadas en los preconceptos del terapeuta no darán en el blanco. Cuando el terapeuta adopta un enfoque de descubrimiento guiado y no de «receta de cocina», terapeuta y cliente obtienen constantemente datos nuevos. Esto sensibiliza al terapeuta a las pautas inusuales que están detrás de síntomas aparentemente comunes, y proporciona la información necesaria para escoger problemas clave como objetivo de la intervención.
Reducción de la disconformidad
Los clientes límite suelen ser muy sensibles a las cuestiones de control. En una terapia activa y directiva, es fácil que terapeuta y cliente queden bloqueados en una lucha de poder por la agenda de temas a tratar o por los encargos a realizar. Pero es difícil que un cliente emprenda una lucha de poder si el terapeuta se niega a participar activamente en ella. Cuando el terapeuta está de acuerdo con el modelo cooperativo que subyace en la terapia cognitiva, y permite que el cliente participe en la confección de la agenda y en la determinación de los encargos; cuando el sensible a los requerimientos y tiene el cuidado de trabajar con el cliente, las luchas de poder son menos probables. Es importante que el terapeuta se abstenga de insistir con rigidez en encargos «estándar». No hay ningún recurso mágico para controlar y cuestionar pensamientos, aprender a relajarse, etcétera, y los clientes suelen ser mucho más aquiescentes si tienen un papel activo en la adaptación de las técnicas estándar a sus propias necesidades y preferencias.
Cuando aparecen problemas de disconformidad, pocas veces es útil que el terapeuta asuma un papel autoritario y se limite a insistir en que los clientes realicen los encargos. A menudo resulta mucho más productivo reconocerle al cliente el derecho de negarse a hacer lo que no quiera hacer, y a continuación explorar con él las ventajas y desventajas de realizar o no realizar las tareas. Si la justificación racional de una tarea es clara, y el cliente reconoce que elige realizarla y no se lo fuerza a hacerlo, es mucho menos probable que surjan problemas de disconformidad. Si la disconformidad persiste, la exploración de los pensamientos del cliente cuando decide no realizar las tarea propuestas ayuda a identificar cuestiones adicionales que es preciso abordar.
El miedo al cambio es un factor que suele contribuir a crear problemas de disconformidad; también puede generar un malestar acrecentado durante la terapia o llevar a una interrupción prematura del tratamiento. Dada la visión del mundo que tienen estos pacientes, no sorprende que le teman al cambio. Cuando alguien está en una situación peligrosa (o que él considera peligrosa) tiende a confiar en sus respuestas «probadas y seguras», que por lo menos le permiten salir del paso, son familiares y tienen desenlaces predecibles. Intentar una nueva respuesta supone entrar en terreno desconocido, aceptar un riesgo de fracaso y tolerar la incertidumbre por el resultado. Las respuestas usuales del cliente límite tal vez sean totalmente insatisfactorias, pero quizás a él le resulte mucho menos terrorífico mantener la conducta disfuncional que intentar nuevas respuestas no puestas a prueba.
El miedo al cambio que tiene el cliente límite se puede reducir en alguna medida abordándolo abiertamente cuando resulta evidente, y examinando los riesgos involucrados en intentar nuevas respuestas. No obstante, por lo general es necesario realizar cambios, pero paulatinamente y sin ninguna presión para acelerar el proceso. A menudo el terapeuta experimenta el deseo de «dar el golpe de gracia» cuando ve la oportunidad de una intervención espectacular capaz de producir un cambio súbito. Con los clientes límite, en general es mejor equivocarse por ser demasiado cauteloso. Es mucho más fácil trabajar con un cliente que ve un cambio gradual y está ansioso por continuar, que con un cliente que está aterrorizado por los cambios súbitos y es reacio a seguir con la terapia. El propio cliente puede ser una guía valiosa para pautar los tiempos del tratamiento, si el terapeuta le solicita retroalimentación y está atento a los signos de mayor malestar o reticencia.
El miedo al cambio se intensifica cuando el cliente supone que la terapia terminará en cuanto los problemas queden superados, y teme que el terapeuta lo abandone abruptamente. Si existen esos miedos, es importante dejar en claro que, sea cual fuere la mejoría, la finalización de la terapia será resultado de una decisión conjunta.
Reducción del pensamiento dicotómico
Lo típico es que el pensamiento dicotómico sea un componente tan profundo del funcionamiento cognitivo del individuo límite que le resulte difícil pensar en términos de dimensiones continuas, y no de categorías discretas. El trabajo eficaz para reducir el pensamiento dicotómico exige en primer lugar demostrarle al cliente que él piensa de esa manera y convencerle de que le interesa dejar de hacerlo. Algunos clientes límite —como Jean— comprenden que ellos «lo ven todo como blanco o negro» mientras que las otras personas perciben «matices de gris», pero a muchos otros hay que ayudarlos a reconocer esta pauta señalándoles ejemplos a medida que aparecen, así como a considerar si el pensar en términos de continuos es más realista y adaptativo que el pensamiento dicotómico. Esto se puede hacer escogiendo una dimensión que venga al caso, por ejemplo la fiabilidad, y pidiéndole al cliente definiciones operacionales claras para los dos extremos, que permitan clasificar a los individuos que conoce en una de las dos categorías; cuando trate de hacerlo, se verá si ese pensamiento dicotómico se basa o no en la realidad. Por ejemplo:
Terapeuta: Por el modo como habla, parecería que para usted la confianza es una cuestión de todo o nada. Se puede confiar en alguien por completo o no se puede confiar en esa persona en absoluto.
Cliente: Claro, así son las cosas.
Terapeuta: Bien, como una de las situaciones que le afectan se produce cuando le ha traicionado alguien en quien usted confió, quizá tengamos que prestar más atención a esto. Según usted lo ve, ¿qué características tiene alguien real y verdaderamente digno de confianza? Supongamos que llega un marciano que no sabe nada de la Tierra, y quiere identificar a los humanos en los que él podría confiar. ¿Qué tendría que buscar?
Cliente: Las personas fiables cumplen con lo que dicen.
Terapeuta: ¿Siempre?
Cliente: Sí.
Terapeuta: ¿Se podría decir algo más?
Cliente: Hum… Nunca mienten, no permiten que nada les impida cumplir sus promesas, no traicionan ni perjudican a la gente.
Terapeuta: ¿Eso es todo, o hay que tener algo más para ser verdaderamente digno de confianza?
Cliente: Creo que es todo.
Terapeuta: ¿Cómo llamaríamos a las personas en quien no se puede confiar?
Cliente: Supongo que «traicioneras».
Terapeuta: ¿Cuáles serían las características de una persona verdaderamente traicionera?
Cliente: No cumple con lo que dice.
Terapeuta: ¿Y en cuanto a mentir?
Cliente: Miente y engaña constantemente, y en cuanto tiene la oportunidad, se aprovecha de uno.
Terapeuta: Usted dice que la gente digna de confianza no permite que nada le impida hacer lo que ha prometido. ¿Qué relación tiene esto con la gente traicionera?
Cliente: Cuando ellos tratan de perjudicar, encuentran toda clase de excusas para justificar lo que ha sucedido.
Terapeuta: ¿Esto basta para definir a la gente traicionera?
Cliente: Creo que sí… Espere…, hay algo más… Hacen promesas y después traicionan. Eso realmente me indigna.
Terapeuta: Muy bien, veamos hasta qué punto funciona este modo de ver la cuestión de la confianza. Comencemos por su cuñada, ya que yo sé algo de ella. ¿Se puede confiar en ella, o es traicionera?
Cliente: Oh, puedo confiar en ella.
Terapeuta: Pero consideremos sus criterios. El primero era que la gente en quien se puede confiar siempre hace lo que ha dicho que hará. ¿No se acuerda de que la semana pasada usted se enojó porque ella había prometido hablarle por teléfono y no lo hizo?
Cliente: Sí, pero después se disculpó.
Terapeuta: Pero ya no es completamente fiable, según su definición. ¿Significa eso que es traicionera? ¿Miente y engaña constantemente?
Cliente: De ningún modo; se puede confiar en ella.
Terapeuta: De modo que ella no es absolutamente fiable según sus normas, pero tampoco es completamente traicionera. ¿Qué conclusión saca?
Cliente: Que no es o blanco, o negro…
Terapeuta: Bien, veamos. Imagine una escala en la que el 10 corresponde a la persona absoluta, completamente fiable, y el 0 a la completamente traicionera. ¿Cómo calificaría a su cuñada?
Cliente: Creo que le pondría un 8. Está muy ocupada y se olvida de las cosas.
Terapeuta: ¿Y cómo calificaría a su madre?
Este enfoque evita gran parte de la resistencia que el terapeuta encuentra si se limita a tratar de convencer al cliente de que las cosas no siempre son blancas o negras. Como es improbable que los conocidos del cliente caigan en uno u otro de los extremos de cualquier continuo, suele ser fácil demostrar que la calificación en una escala es más realista, y presenta ventajas significativas para pensar en cómo tratar con personas y situaciones. Con un poco de práctica, los clientes límite aprenden a cuestionar su propio pensamiento dicotómico, que gradualmente declina. Pero podría ser necesario que el terapeuta emplee este enfoque con varios conceptos, antes de que el cliente incorpore por completo el método y cuestione ese modo de pensar por propia iniciativa.
Control creciente de las emociones
Al ceder el pensamiento dicotómico suele producirse una disminución notable de la frecuencia de las oscilaciones súbitas de estado de ánimo; también decrece la intensidad de las reacciones emocionales del cliente, debido a que las situaciones problema son evaluadas en términos menos extremos. Pero el cliente puede lograr un control adicional de las respuestas emocionales mejorando su capacidad para considerar con espíritu crítico sus propios pensamientos en las situaciones problema, y aprendiendo modos adaptativos de expresar las emociones. Si bien las técnicas utilizadas en el control y el cuestionamiento de pensamientos y en el desarrollo de respuestas activas, asertivas, son las mismas con los clientes límite que con los otros grupos clínicos (véanse Beck y otros, 1979; Coche, 1987; Linehan, 1979; D’Zurilla y Goldfried, 1971), con los límite es particularmente importante no presionarles y estar alerta a las complicaciones.
Muchos clientes límite creen que si expresan ciertos sentimientos, como la ira, de inmediato se producirá el rechazo o el ataque. En consecuencia, suelen tratar de suprimir toda expresión de esas emociones, y son extremadamente reticentes a considerar un enfoque activo, asertivo, que incluya la manifestación de fastidio o niveles moderados de otras emociones problemáticas. Tanto en la terapia individual como en la grupal, la relación terapéutica proporciona una excelente oportunidad para trabajar in vivo con el control adaptativo de las emociones. La terapia es una situación en la que el cliente puede experimentar con la expresión de sus sentimientos sin tener que temer consecuencias devastadoras. El terapeuta instrumenta este proceso preguntándole periódicamente cómo se siente cuando surgen situaciones capaces de producir fastidio u otras emociones desagradables en el cliente promedio. A continuación reconoce y acepta explícitamente las emociones que el cliente esté dispuesto a expresar, modela las respuestas adecuadas a esa expresión y le proporciona al cliente retroalimentación sobre el efecto de sus propias reacciones. Podría parecer que es posible acelerar ese proceso provocando intencionalmente irritación u otras emociones, pero lo mejor es aprovechar las situaciones que surgen naturalmente, o bien suscitar reacciones con el consentimiento del cliente, por medio de la dramatización o la visualización; la autenticidad y la sinceridad del terapeuta son muy importantes para mantener una relación de trabajo sólida.
Mejora del control de los impulsos
Los mismos tipos de intervención útiles para mejorar el control de las emociones lo son también para mejorar el control de los impulsos. No obstante, la consideración de la secuencia de los pasos necesarios para que un individuo controle un impulso (véase la figura 9.1) sugiere diversos puntos de intervención adicionales. A menudo el primer paso para mejorar el control es abordar la respuesta encubierta del cliente: «¿Por qué demonios tengo que hacerlo?». A gran cantidad de clientes límite muchas figuras de autoridad les han dicho a lo largo de los años que tenían que controlarse más, «o en caso contrario…». Cuando el terapeuta les plantee el tema, quizá se opongan abiertamente. Es importante que el terapeuta deje claro que no trata de obligar al cliente a controlar sus impulsos ni de imponer las normas de la sociedad, sino de ayudarle a desarrollar la capacidad para elegir si ha de actuar o no obedeciendo a un impulso, para no comportarse de un modo que más tarde tenga que lamentar.
FIGURA 9.1. Puntos de intervención posible en el proceso de control de los impulsos
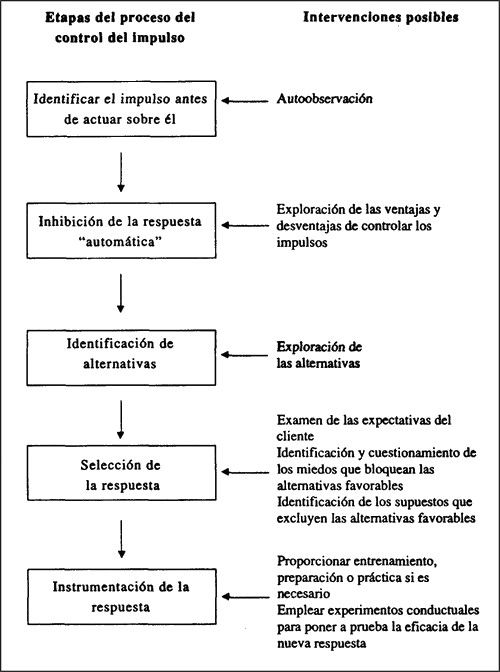
Cuando esto ya ha quedado establecido, suele ser mucho más fácil lograr que el cliente aborde situaciones problema específicas, que explore las ventajas y desventajas de controlar el impulso en cuestión y que desarrolle métodos para hacerlo. Quizá sea necesario trabajar explícitamente sobre cosas muy básicas, como advertir los impulsos moderados antes de que crezcan hasta que resulte difícil controlarlos, e identificar las alternativas adaptativas. Una vez identificadas estas alternativas, el entrenamiento de autoinstrucción (Meichenbaum, 1977) puede ser útil para ayudar a los clientes a instrumentar esas nuevas conductas.
La conducta impulsiva autodestructiva puede ser particularmente problemática, puesto que quizá sea necesario eliminarla pronto y a menudo suscita reacciones emocionales muy fuertes en el terapeuta. Es importante que se comprenda con claridad su motivación, examinando en primer lugar los pensamientos y sentimientos, y después inquiriendo directamente: «¿Qué quiere Usted lograr con esta acción?», o «¿Qué pretende con eso?». Los intentos de suicidio, la automutilación y otros actos autodestructivos pueden responder a muchos motivos diferentes: el deseo de castigar a otros con los que el cliente está encolerizado, el deseo de castigarse a sí mismo o de aliviar la culpa, el deseo de apartar otras obsesiones aún más aversivas, y así sucesivamente.
Una vez comprendida la motivación, es posible trabajar con el Cliente en la búsqueda de otros métodos para alcanzar el mismo resultado pero de un modo más adaptativo o con menos efectos secundarios negativos. Por ejemplo, como recurso, a veces es posible reemplazar un acto autodestructivo (por ejemplo, herirse) por otro que sólo lo es en grado mínimo (dibujarse rayas con un marcador). Después esta conducta puede a su vez sustituirse por una alternativa más adaptada. Desde luego, si el riesgo de que el cliente realice actos seriamente autodestructivos es alto y las Intervenciones que hemos descrito no demuestran ser eficaces en el poco tiempo del que se dispone, puede ser precisa una hospitalización que proporcione el tiempo necesario para obtener resultados. En Leibenhuft, Gardner y Cowdry (1987) el lector encontrará un excelente informe sobre los puntos de vista que cinco clientes límite tenían de sus episodios de automutilación.
Fortalecimiento del sentido de identidad del cliente
En alguna medida, la técnica terapéutica cognitiva que escoge metas específicas y las aborda de modo activo y asertivo genera como efecto lateral un sentido más claro de las propias metas, prioridades, capacidades y logros. Pero es posible facilitar aún más el desarrollo en el cliente de un sentido más claro de la identidad ayudándole a detectar sus características y logros positivos, proporcionando retroalimentación positiva a sus buenas decisiones y su comportamiento adecuado, y ayudándole a evaluar con realismo sus propias acciones. Por lo general es prudente ser moderado y evitar efusiones, pues al principio el cliente límite puede sentirse muy incómodo con la retroalimentación positiva. Es especialmente importante que éste sea sincero; si carece de realismo, no hace más que reducir la credibilidad del terapeuta y da la impresión de que intenta «mimar» al cliente. Ahora bien, cuando un cliente con TLP funciona mal, es difícil proporcionarle retroalimentación positiva sincera. Pero en un marco de referencia apropiado, el terapeuta presta atención a los pequeños progresos y a los intentos reales del cliente; entonces es posible encontrar oportunidades de retroalimentación positiva mucho antes de que el cliente se conduzca mejor día tras día. Por ejemplo, es muy difícil que un cliente límite se arriesgue a revelar un acto del que se avergüenza, o a expresar la ira que le provoca el terapeuta. Cuando lo hace, ello constituye un paso importante en el progreso de la terapia. El terapeuta aprecia el hecho de que el cliente asuma esos riesgos, aunque la forma como reconoce la vergüenza o expresa la cólera sea muy imperfecta.
Abordar los supuestos
El proceso de identificar y cuestionar los supuestos o esquemas subyacentes del cliente difiere de la terapia cognitiva estándar de la depresión (Beck y otros, 1979), sobre todo a causa de la intensidad de la creencia de estos clientes en sus supuestos. En consecuencia, suele ser más eficaz (1) recurrir a «experimentos conductuales» para poner a prueba la validez de las creencias, y (2) pensar en «ir desmenuzando» poco a poco las creencias, en lugar de intervenir intensivamente y eliminarlas en unas pocas sesiones.
La convicción del cliente de que la vida diaria está llena de peligros y de que se halla desamparado se puede socavar gradualmente confrontando sus expectativas con la experiencia previa, ideando experimentos conductuales que la pongan a prueba y ayudándole a desarrollar nuevas capacidades y habilidades para conducirse adecuadamente. Por ejemplo, la convicción de Joan de que estaba desamparada ante el trato injusto se modificó levemente con la revisión de sus experiencias en sus empleos y en la escuela para graduados, donde esa convicción de desamparo se debilitó aún más cuando amplió considerablemente su capacidad para la autoafirmación y la resolución de problemas, pero no desapareció por completo hasta que en un nuevo empleo se enfrentó con éxito a varios episodios de trato injusto.
La convicción del paciente límite de que en él hay una falla intrínseca que provocará rechazo si es descubierta suele ser muy difícil de modificar. Lo típico es que se resista mucho a poner a prueba su creencia arriesgándose a «abrirse» y observar las reacciones de los demás. Puede ser útil hablar explícitamente con él de este dilema, para que trate de determinar si en efecto tiene defectos inmutables y universalmente inaceptables, y considere el precio que paga al evitar la intimidad a fin de no ser «descubierto». No obstante, la relación terapeuta-cliente presenta la oportunidad más poderosa para atacar ese supuesto. En el curso de la terapia, el cliente revela poco a poco la totalidad de su «locura», muchos de los actos que le avergüenzan o por los que se siente culpable, y las emociones que considera intolerables. Si el terapeuta lo acepta tal como es y le comunica su aceptación con empatía e interés, le proporcionará al cliente la mejor prueba de que puede ser aceptado aunque se conozcan sus peores secretos. También es importante que los clientes comprendan que no todo el mundo los aceptará, y que sepan conducirse ante el rechazo tanto como ante la aceptación mientras se corren riesgos de una mayor apertura y de relaciones más estrechas fuera de la terapia.
Conclusiones
La terapia cognitiva con individuos límite puede ser muy ardua, y se recomienda al clínico que determine el número máximo de estos casos que acepta como clientes; no obstante, también pueden resultar muy gratificadores.
Por ejemplo, Joan asistió a sesiones semanales durante cinco meses. Al final de la terapia no había tenido problemas de Oscilación del estado de ánimo, ansiedad o depresión durante dos meses. Había superado la posposición de la búsqueda de trabajo; había encontrado buen empleo en su profesión y se desempeñaba bien; no experimentaba resentimiento por los horarios, las reglas y el trato injusto que se puede sufrir en una empresa importante.
Joan se sentía también más cómoda en su matrimonio, reaccionaba con más moderación cuando surgían problemas y era asertiva con su esposo. Sólo tenía problemas comunes, sabía «bordarlos correctamente» y sabía a qué atenerse sobre cómo quería tratar los problemas más importantes que pudieran aparecer en el futuro.
Al final de la terapia esta cliente seguía más bien tensa y todavía trabajaba para relajar las normas demasiado exigentes que se fijaba. Aún no había hecho muchas amigas en Chicago, porque consagraba su tiempo y energía a mejorar su matrimonio. No obstante, se sentía preparada para continuar trabajando en esas cuestiones por sí misma y para retomar el contacto con el terapeuta si dejaba de realizar progresos.
La mejoría de Joan fue más rápida que lo habitual porque ella había sacado mucho partido de la terapia previa, a pesar de que al principio pretendía lo contrario. Nuestra experiencia sugiere que un cliente límite que no haya tenido una extensa terapia previa puede requerir sesiones semanales durante un año y medio a dos años y medio. (Las metas más limitadas suelen alcanzarse en un período más breve, mientras se prepara al cliente para la conclusión del tratamiento).
Este es un marco temporal muy diferente de las quince o veinte sesiones típicas de la terapia cognitiva de una depresión unipolar no complicada; no se trata de una terapia breve. Pero no sale mal parado al compararlo con el tratamiento alternativo más importante, la psicoterapia psicoanalítica. Como la psicoterapia psicoanalítica del TLP se basa en la transferencia, sin centrarse en síntomas o cogniciones específicos (Kernberg, 1977), lo típico es que la terapia cognitiva produzca mucho más rápidamente la reducción de los síntomas importantes. Los psicoanalistas especializados en el tratamiento del TLP dicen que requiere por lo general de cinco a siete años (Masterson, 1982). La terapia cognitiva de estos pacientes no es ciertamente rápida y fácil, pero promete ser un tratamiento más eficaz que las otras alternativas con las que ahora se cuenta.
Las investigaciones empíricas sobre la eficacia de la terapia cognitiva u otras terapias cognitivo-conductuales del TLP están en sus etapas iniciales, y poco se sabe al respecto. Linehan y sus colaboradores (Linehan, Armstrong, Alimón, Suárez y Miller, 1988; Linehan, Armstrong, Suárez y Alimón, 1988) han examinado recientemente la eficacia de la terapia conductual dialéctica en comparación con el «tratamiento habitual» de una muestra de sujetos límite crónicamente parasuicidas. Los pacientes que recibieron terapia conductual dialéctica tuvieron una tasa de deserción significativamente inferior y conductas significativamente menos dañosas para sí mismos que los sujetos control. No obstante, en doce meses de tratamiento con ambos enfoques sólo hubo pequeñas mejorías en las depresiones y otras sintomatologías; ninguno demostró una clara superioridad general. Estos resultados son modestos; sin embargo, es alentador descubrir que un año de terapia cognitivo-conductual pudo producir una mejoría duradera de la conducta parasuicida en una muestra de sujetos que no sólo satisfacían los criterios diagnósticos para el TLP, sino que también eran crónicamente parasuicidas, tenían historias de hospitalización psiquiátrica múltiple y no conservaban sus empleos debido a sus síntomas psiquiátricos. Es obvio que se necesitan muchas investigaciones que examinen tratamientos alternativos y pongan a prueba las diversas conceptualizaciones cognitivo-conductuales de este trastorno.
Nuestra experiencia clínica con el enfoque que hemos presentado del tratamiento del cliente límite ha sido muy alentadora, sobre todo teniendo en cuenta los pobres resultados que se han comunicado para intervenciones cognitivo-conductuales que no consideraron las características de este trastorno (Mays, 1985; Rush y Shaw, 1983). No obstante, innecesario es decir que se necesitan amplias investigaciones empíricas. Existen obvios problemas prácticos cuando se trata de reunir una muestra grande de sujetos límite para estudiar los resultados del tratamiento tradicional o poner a prueba las hipótesis. El refinado diseño de caso único utilizado por Turkat y Maisto (1985) en su investigacion sobre el tratamiento conductual de los trastornos de la personalidad quizá proporcione un modo práctico de desarrollar un enfoque validado empíricamente para comprender y tratar a estos individuos tan complejos.