1
Membres fantômes et cerveaux plastiques
J’adore les expériences folles. Je les réalise toujours.
Charles Darwin
Quand j’étais étudiant en médecine, j’ai examiné un patient prénommé Mikhey au cours de mon stage en neurologie. Des tests cliniques de routine m’ont amené à piquer son cou avec une aiguille. Cela aurait dû être légèrement douloureux, mais à chaque piqûre, il riait de plus en plus fort, déclarant que cela le chatouillait. Je compris que je me trouvais devant le paradoxe ultime : le rire en lieu et place de la douleur, sorte d’abrégé absurde de la condition humaine. Je n’ai jamais eu l’opportunité de creuser le cas de Mikhey comme je l’aurais voulu.
Peu après cet épisode, je décidai d’étudier la vision et la perception humaines, une décision largement influencée par l’excellent ouvrage de Richard Gregory, Eye and Brain. J’ai passé plusieurs années à faire des recherches sur la neurophysiologie et la perception visuelle, d’abord au Cambridge Trinity College, puis en collaboration avec Jack Pettigrew à Caltech (California Institute of Technology).
Je n’ai jamais oublié les patients tels que Mikhey, rencontrés au cours de mes études. En neurologie, maintes questions demeurent sans réponse. Pourquoi Mikhey riait-il quand on le piquait ? Pourquoi le petit orteil se redresse-t-il quand on caresse le flanc externe du pied d’un patient victime d’un AVC ? Pourquoi les patients souffrant de lésions du lobe temporal pensent-ils avoir rencontré Dieu et souffrent-ils d’hypergraphie (écriture incessante incontrôlée) ? Pourquoi des patients par ailleurs intelligents et parfaitement lucides ayant subi des lésions du lobe pariétal droit nient-ils l’existence de leur bras gauche ? Pourquoi une anorexique chétive à la vue tout à fait normale se voit-elle obèse dans un miroir ? Ainsi, après des années de spécialisation dans la vision, je suis retourné à mes premières amours : la neurologie. Après avoir passé en revue les nombreuses questions irrésolues du domaine, j’ai décidé de me concentrer sur un problème spécifique : les membres fantômes. Je ne savais pas alors que mes recherches allaient apporter des preuves sans précédents de l’incroyable plasticité et de l’adaptabilité du cerveau humain.
On sait depuis plus d’un siècle que lorsqu’un patient perd un bras suite à une amputation, il continue à ressentir fortement la présence de ce bras – comme si le fantôme de son membre hantait son moignon. Il y a eu de nombreuses tentatives d’expliquer ce surprenant phénomène – des nébuleux scénarios freudiens de désirs d’accomplissement à l’invocation d’une âme immatérielle. Insatisfait de ces explications, je décidai d’adopter une perspective neuroscientifique.
Je me rappelle un patient nommé Victor sur qui j’avais mené de curieuses expériences durant un mois. Son bras gauche avait été amputé sous le coude environ trois semaines avant sa venue. Je vérifiai d’abord que tout était normal d’un point de vue neurologique : son cerveau était intact, son esprit fonctionnait normalement. Mû par une intuition, je lui bandai les yeux et commençai à toucher différentes parties de son corps à l’aide d’un coton-tige, lui demandant de me dire ce qu’il sentait, et à quel endroit. Ses réponses étaient normales jusqu’à ce que je touche la partie gauche de son visage. Là, une chose très étrange se produisit.
– Docteur, je le sens dans ma main fantôme. Vous touchez mon pouce.
– J’utilisai alors mon marteau médical de genou pour caresser une partie de sa joue.
– Et maintenant ?
– Je sens un objet pointu se déplacer de mon petit doigt à ma paume.
En répétant cette procédure, je découvris qu’une carte entière de la main manquante était dessinée sur son visage. Cette carte était étonnamment précise et cohérente, avec les doigts clairement délimités (Figure 1.1). Une fois, je pressai un coton-tige humide contre son visage et fit couler une perle d’eau sur sa joue, comme une larme. Il sentit l’eau se déplacer normalement sur sa joue, mais affirma pouvoir aussi sentir la goutte couler le long de son bras absent. À l’aide de son index droit, il traça même le chemin de la perle sur l’espace vide au bout de son moignon. Par curiosité, je lui demandai de lever son moignon et de pointer son doigt fantôme vers le plafond. À sa surprise, il sentit la goutte suivante couler vers le haut de son bras fantôme, défiant les lois de la gravité.
Figure 1.1
Un patient avec un bras gauche fantôme.

Toucher différentes parties de son visage lui procure des sensations à divers endroits de son membre fantôme. P : petit doigt. T : pouce. B : bout du pouce. I : index.
Victor ne connaissait pas l’existence de la main virtuelle sur son visage, mais une fois au courant, il trouva le moyen d’en faire bon usage. Quand sa main fantôme le démangeait – une occurrence fréquente et qui le rendait fou –, il pouvait désormais se soulager en grattant la partie correspondante sur sa joue.
Que se passait-il ? La réponse, réalisai-je, avait trait à l’anatomie du cerveau. La surface intégrale de la peau de la partie gauche du corps est représentée sur une bande de cortex appelée gyrus postcentral (voir la figure 2 dans l’introduction). Si cette carte est globalement précise, certaines portions peuvent être bousculées par l’agencement curieux du corps. Notez que la carte du visage est située à côté de celle de la main au lieu d’être près du cou. Tel était la clé que je cherchais.
Pensez à ce qui se produit quand un bras est amputé. Le bras a disparu, mais la carte cérébrale du bras demeure. La tâche de cette carte, sa raison d’être, est de représenter ce bras. Et n’ayant rien d’autre à faire, elle s’exécute. Ainsi, elle continue à représenter le bras, heure après heure, jour après jour. La persistance de cette carte explique le phénomène des membres fantômes – la sensation d’une présence persistante, longtemps après la disparition du membre de chair et de sang.
À présent, comment expliquer l’étrange superposition des sensations tactiles du visage avec celles du fantôme de la main ? La carte orpheline du cerveau continue de représenter le bras et la main absents, mais elle ne reçoit plus aucun message sensoriel. Comme si elle écoutait une radio morte, elle qui est avide de signaux. Il y a alors deux explications possibles pour ce qui se produit ensuite. La première est que le signal sensoriel allant de la peau du visage à la carte faciale du cerveau commence à envahir le territoire vacant correspondant à la main manquante. Les fibres nerveuses de la peau du visage se projettent normalement sur le visage du cortex et font germer des milliers de filaments neuronaux qui rampent progressivement sur la carte du bras et établissent de puissantes nouvelles synapses. En conséquence de cette surimposition, les signaux du toucher liés au visage non seulement activent dans le cortex la carte du visage, comme d’habitude, mais aussi celle de la main, qui transmet le signal « main ! » aux autres régions du cerveau. Résultat : le patient ressent dans sa main fantôme une sensation de toucher chaque fois que son visage est touché.
Figure 1.2
Carte Penfield de la surface de la peau sur le gyrus postcentral
(voir Figure Int. 2).

Le dessin montre une section coronale (en gros, une coupe transversale) passant au milieu du cerveau, au niveau du gyrus postcentral. Cette représentation fantasque d’une personne à la surface du cerveau montre l’exagération de certaines parties du corps (le visage et la main) ainsi que la position de la main, juste au-dessus de la carte du visage.
Une seconde possibilité est que, avant même l’amputation, le signal sensoriel du visage était non seulement envoyé à la zone faciale mais mordait déjà partiellement sur la région de la main, un peu comme si des troupes de réserve étaient prêtes à envahir le territoire. Mais ces connexions anormales sont ordinairement silencieuses. Peut-être sont-elles habituellement inhibées ou minorées par l’activité continuelle de la main. L’amputation aurait réveillé ces synapses habituellement en sommeil, de sorte qu’une pression faciale active des cellules dans la région manuelle du cerveau. Ainsi, le patient ressent des sensations émanant de sa main manquante.
Quelle que soit la véritable raison, on peut en tirer un enseignement crucial. Des générations d’étudiants en médecine ont appris que les milliards de connexions neuronales s’établissaient dans le fœtus et au cours de la petite enfance, et que les cerveaux adultes ne pouvaient ensuite plus former de nouvelles connexions. Ce manque de plasticité – la faculté d’être remodelé – était souvent invoqué pour expliquer aux patients qu’ils ne devaient pas s’attendre à une complète récupération de leurs fonctions après un AVC ou une lésion cérébrale traumatique. Nos observations contredisent catégoriquement ce postulat en montrant, pour la première fois, que les cartes sensorielles primaires du cerveau d’un adulte peuvent se déplacer de plusieurs centimètres. Les techniques d’imagerie cérébrale nous ont permis de prouver que notre théorie était juste : les cartes du cerveau de Victor avaient bel et bien été modifiées comme nous l’avions présupposé (Figure 1.3).
Figure 1.3
Une carte MEG (magnétoencéphalographe) de la surface du corps chez
un amputé du bras droit.
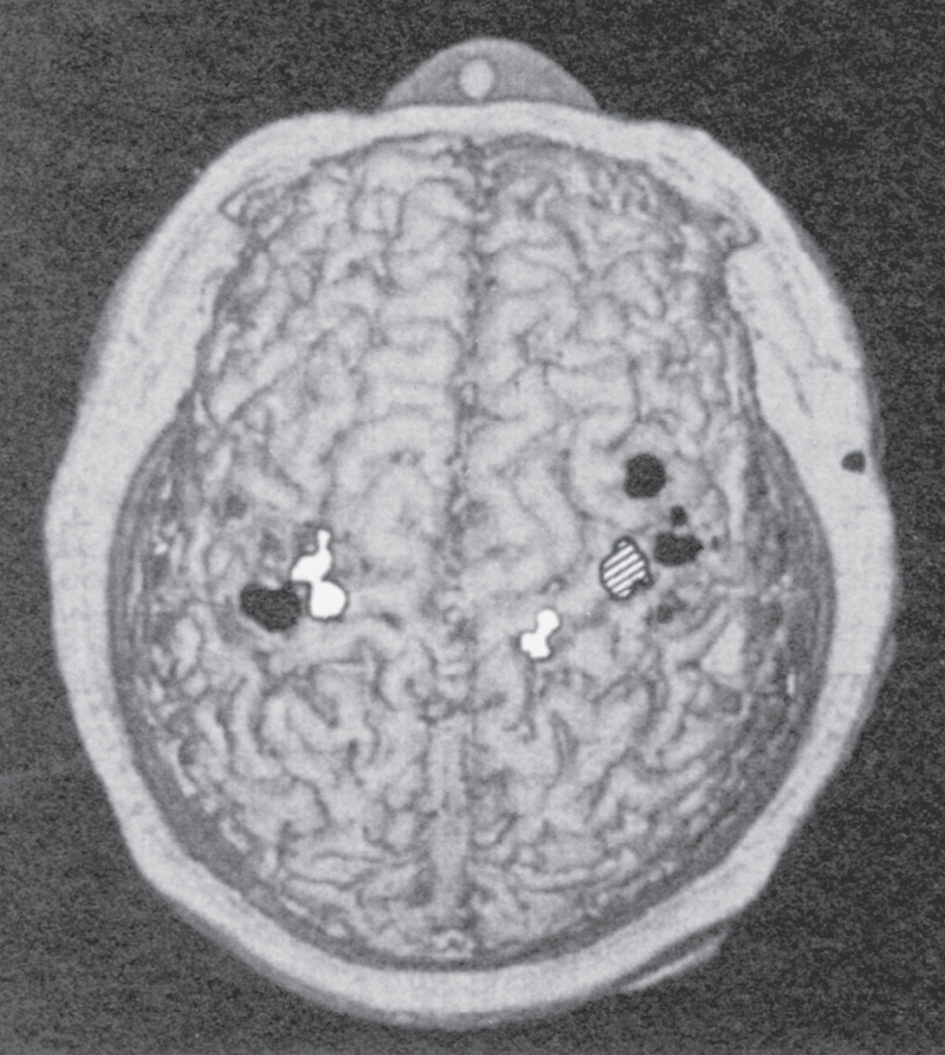
Zones rayées : main. Zones noires : visage. Zones blanches : haut du bras. Remarquez que la région correspondant à la main droite (zone rayée) est absente de l’hémisphère gauche, mais que cette région est activée par le toucher du visage ou du haut du bras.
Peu après la publication de nos résultats, différentes équipes de recherche ont confirmé et complété ces découvertes. Deux chercheurs italiens, Giovanni Berlucchi et Salvatore Aglioti, ont découvert qu’après l’amputation d’un doigt, la carte d’un doigt se dessinait soigneusement sur celle du visage, comme on pouvait s’y attendre. Chez un autre patient, le nerf trijumeau (le nerf sensoriel alimentant le visage) avait été endommagé et bientôt, une carte faciale apparut sur la paume : l’exact opposé de l’exemple que nous avons vu. Chez un troisième patient amputé d’un pied, des sensations du pénis ont été ressenties dans le pied fantôme. (En effet, le patient affirmait que son orgasme se répandait dans son pied et était ainsi « bien plus puissant que d’habitude »). Cela était dû à une autre étrange discontinuité de la cartographie cérébrale du corps : la carte des organes génitaux est contiguë à celle du pied.
Ma seconde expérience sur les membres fantômes fut encore plus simple. En un mot, je créai une installation simple à l’aide de miroirs ordinaires pour mobiliser les membres fantômes et réduire la douleur fantôme. Pour comprendre son fonctionnement, je dois d’abord vous expliquer pourquoi certains patients sont capables de « bouger » leur membre fantôme alors que d’autres non.
De nombreux patients dotés de membres fantômes ont l’impression vivace d’être capable de bouger leur membre absent. Ils font des commentaires tels que « Je vous fais un signe de la main » ou « Je tends le bras pour répondre au téléphone ». Bien sûr, ils savent parfaitement que leurs mains ne font rien de tout cela – ils n’ont pas d’hallucinations – mais subjectivement, ils ont la sensation réelle de pouvoir bouger leur membre absent. D’où viennent ces sensations ?
J’ai supposé qu’elles provenaient du centre de commande moteur à l’avant du cerveau. Vous vous rappelez sans doute que le cervelet corrige nos actions grâce à un processus en boucle, un feedback. Je n’avais cependant pas précisé que les lobes pariétaux participaient à ce processus de contrôle via un mécanisme similaire. En bref : les signaux moteurs envoyés aux muscles sont (effectivement) envoyés en copie aux lobes pariétaux, où ils sont comparés aux signaux sensoriels émanant des muscles, de la peau, des articulations et des yeux. Si les lobes pariétaux détectent le moindre décalage entre les mouvements intentionnels et les mouvements effectifs de la main, ils peuvent apporter des ajustements, des corrections à la prochaine émission de signaux moteurs. Vous utilisez ce système de contrôle en boucle continuellement. C’est ce qui vous permet par exemple de poser un lourd pichet de jus de fruit sur la table du petit-déjeuner sans en faire gicler le contenu ou le cogner contre un objet. À présent, imaginez ce qui se passerait si votre bras était amputé. Les centres de commande moteurs à l’avant du cerveau ne « savent » pas que le bras est amputé – ils sont en pilote automatique – aussi continuent-ils à envoyer des signaux de commande moteurs au bras manquant. Dans le même temps, ils continuent à envoyer des copies de ces signaux aux lobes pariétaux. Ces signaux affluent dans la région orpheline et avide de messages du centre d’imagerie corporelle du lobe pariétal. Ces copies de signaux de commandes moteurs sont interprétées de manière erronée par le cerveau comme des mouvements réels du membre fantôme.
Dès lors vous devez vous demander pourquoi, si tel est le cas, vous n’avez pas le même genre de sensations vivaces lorsque vous imaginez votre main se mouvoir alors qu’elle est immobile. Voilà l’explication que j’ai avancée il y a quelques années, et qui a été depuis confirmée par l’imagerie cérébrale. Lorsque votre bras est immobile, les feed-back sensoriels des récepteurs de la peau, des muscles et des articulations de votre bras, ainsi que de vos yeux, témoignent à l’unisson que votre bras ne bouge pas. Même si votre cortex moteur envoie le signal « bouge le bras » à votre lobe pariétal, le contre-témoignage du feed-back sensoriel agit comme un puissant veto. Résultat : vous n’avez pas la sensation que le mouvement imaginé est réel. En revanche, si le bras a disparu, vos muscles, articulations, peau et yeux ne peuvent fournir aucune vérification concrète. En l’absence de veto, le signal le plus puissant qui pénètre votre lobe pariétal est celui de la commande moteur. Dès lors, vous expérimentez une réelle sensation de mouvement.
Bouger un membre fantôme peut sembler bizarre, mais il y a plus étrange encore. De nombreux patients aux membres fantômes ont le sentiment exactement inverse : leur membre fantôme est paralysé. « Il est gelé, Docteur ». « C’est un bloc de ciment ». Chez certains de ces patients, le membre est tordu, figé dans une position bizarre et extrêmement douloureuse. « Si seulement je pouvais le bouger, me dit un jour un patient, cela allégerait la douleur. »
La première fois que je fis ce constat, j’étais abasourdi. Cela n’avait aucun sens. Ces personnes avaient perdu leur membre, mais les connexions moto-sensorielles de leurs cerveaux étaient apparemment les mêmes qu’avant l’amputation. Perplexe, j’étudiai les dossiers de ces patients et trouvai l’indice que je cherchais. Avant l’amputation, nombre de ces patients souffraient d’une réelle paralysie du bras, causée par une lésion du nerf périphérique : le nerf qui répondait habituellement aux stimuli du bras avait été arraché de la colonne vertébrale – comme un cordon téléphonique débranché – par un violent accident. Ainsi, le bras était intact, mais paralysé plusieurs mois avant l’amputation. Je commençai à me demander si cette période de paralysie réelle avait pu conduire à un état de paralysie apprise, qui serait née de la façon suivante.
Au cours de la période de pré-amputation, chaque fois que le cortex moteur envoyait un ordre de mouvement au bras, le cortex sensoriel du lobe pariétal recevait un feedback négatif des muscles, des articulations, de la peau et des yeux. La boucle tout entière était morte. En outre, il a été établi que l’expérience modifie le cerveau en renforçant ou affaiblissant les synapses qui relient les neurones. Ce processus de modification est connu comme l’apprentissage. Quand les motifs sont constamment renforcés – quand le cerveau constate que l’événement B suit systématiquement l’événement A, par exemple – les synapses entre les neurones de A et B sont renforcées. À l’inverse, si A et B cessent toute relation de cause à effet, les neurones représentant A et B perdent leurs connexions pour refléter cette nouvelle réalité.
Nous avons là une situation où le cortex moteur continue d’envoyer des ordres de mouvements au bras, alors que le lobe pariétal n’enregistre aucun retour musculaire ou sensoriel. Les synapses utilisées pour renforcer la corrélation forte entre commande motrice et feedback sensoriel deviennent trompeuses. Chaque nouveau signal moteur impuissant renforce cette tendance, de sorte que les synapses s’affaiblissent et finissent par devenir moribondes. Autrement dit, la paralysie est enregistrée par le cerveau, imprimée dans le circuit où l’image corporelle du patient a été élaborée. Plus tard, après l’amputation du bras, la paralysie apprise est appliquée au membre fantôme, qui se sent paralysé à son tour.
Comment prouver une théorie aussi saugrenue ? J’eus l’idée de construire une boîte à miroirs (Figure 1.4). Je plaçai un miroir vertical au centre d’une boîte de carton dont le dessus et le dessous avaient été ôtés. Si vous vous teniez debout devant la boîte, les mains placées de part et d’autre du miroir, et que vous regardiez vers le bas selon un angle précis, le reflet de l’une de vos mains se surimposait à la localisation ressentie de votre autre main. Autrement dit, vous aviez la sensation vivace et néanmoins fausse de voir vos deux mains. En fait, vous regardiez simplement votre main existante et son reflet.
Figure 1.4
Le positionnement du miroir

Le patient « place » son bras fantôme paralysé et douloureux derrière le miroir et sa main droite intacte devant. En regardant le reflet de sa main droite sur le côté droit du miroir, il a l’illusion que le fantôme a été ressuscité. Mouvoir la main réelle fait apparaître le fantôme en mouvement, et il a alors la sensation nette qu’il bouge – parfois pour la première fois depuis des années. Chez plusieurs patients, cet exercice a soulagé la crampe fantôme et la douleur associée. Au cours de tests cliniques, le feed-back visuel par miroir s’est avéré plus efficace que les traitements conventionnels pour le syndrome de douleur localisée chronique et la paralysie résultant d’un AVC.
Si vous aviez deux mains intactes, il était amusant de jouer avec l’illusion de la boîte à miroirs. Par exemple, vous pouviez bouger vos mains simultanément et symétriquement durant quelques instants – faire semblant de diriger un orchestre fonctionne bien – puis soudain, les désynchroniser. Même en sachant que c’était une illusion, cela provoquait aussitôt un effet de surprise dans votre esprit, dû au brusque décalage entre deux séries de réponses : les feedbacks des muscles et de la peau émanant de la main derrière le miroir vous disent une chose, alors que les messages visuels provenant du reflet – votre lobe pariétal étant convaincu qu’il s’agit de la main cachée – en rapportent une autre.
À présent, voyons en quoi cette boîte à miroirs peut aider une personne dotée d’un membre fantôme paralysé. Le premier patient sur qui je l’ai testé, Jimmie, avait le bras droit intact et un fantôme en guise de bras gauche. Son fantôme saillait de son moignon tel un avant-bras de mannequin en résine. Pire encore, il souffrait de terribles crampes, que les médecins ne parvenaient pas à soulager. Je lui montrai la boîte à miroirs et lui expliquai qu’il s’agissait d’une expérience originale, sans garantie de résultats. Néanmoins, il accepta de l’essayer avec enthousiasme. Il plaça son membre fantôme paralysé sur le côté gauche du miroir, regarda du côté droit de la boîte et positionna soigneusement sa main gauche, de manière à ce que le reflet se superpose à la main fantôme. Cela lui donna aussitôt l’impression visuelle que son fantôme avait été ressuscité. Je lui demandai ensuite de réaliser des mouvements symétriques avec ses deux bras et ses deux mains, tout en fixant le miroir. Il s’écria : « C’est comme si on l’avait rebranché ! » À présent, non seulement il avait l’impression que le fantôme obéissait à ses ordres, mais à sa grande stupeur, il sentit ses douloureux spasmes fantômes s’estomper, et ce pour la première fois depuis des années. C’était comme si les feedbacks visuels par miroir (FVM) avaient permis à son cerveau de « désapprendre » la paralysie enregistrée.
Plus remarquable encore, l’un de nos patients, Ron, emporta la boîte à miroirs chez lui et joua avec trois semaines, durant son temps libre. Après quoi, son membre fantôme disparut, purement et simplement. Nous étions tous sous le choc. Un simple miroir avait exorcisé un fantôme ? Comment ? Personne n’a encore apporté de preuves de ce mécanisme, mais voilà comment je le soupçonne de fonctionner. Quand le cerveau est confronté à une somme de messages sensoriels contradictoires – pas de réactions des muscles ou articulations, copies impuissantes de signaux de commandes moteurs – il abandonne et finit par dire : « Ça suffit ! Il n’y a pas de bras ! » Le cerveau est capable de déni. Je dis souvent à mes confrères que c’est le premier cas d’amputation réussie d’un membre fantôme. La première fois que j’ai constaté la disparition du fantôme grâce aux FVM, moi-même je n’y croyais pas. L’idée de pouvoir amputer un membre fantôme paraissait absurde, pourtant l’expérience a été reproduite par d’autres groupes de chercheurs, en particulier Herta Flor, un neuroscientifique de l’université de Heidelberg. La réduction de la douleur fantôme a également été confirmée par l’équipe de Jack Tsao, au Walter Reed Medical Center du Maryland. Elle a mené une étude clinique avec le contrôle d’un placebo sur vingt-quatre patients (dont seize sous placebo). La douleur fantôme a disparu au bout de trois semaines chez les huit patients ayant utilisé le miroir, alors qu’aucun des patients sous placebo ne ressentit la moindre amélioration. Puis, quand le groupe sous placebo utilisa à son tour le miroir, la douleur s’évanouit progressivement, comme dans le groupe expérimental.
Fait notoire, les FVM sont désormais utilisées pour accélérer la récupération des paralysies dues à des AVC. Mon collègue Eric Altschuler et moi rapportâmes les premiers ces résultats dans The Lancet en 1998, mais notre échantillon était restreint – seulement neuf patients. Un groupe allemand mené par Christian Dohle a récemment testé cette technique sur cinquante patients victimes d’AVC, lors d’une étude en « triple aveugle », et démontré que la majorité d’entre eux avaient retrouvé leurs fonctions à la fois sensorielles et motrices. Étant donné qu’une personne sur six souffrira dans sa vie d’un AVC, il s’agit d’une découverte majeure.
De nouvelles applications cliniques des FVM continuent d’émerger. L’une a trait à un curieux désordre lié à la douleur, au nom tout aussi étrange – le syndrome douloureux régional complexe-Type II (SDRC-II) – un nom compliqué pour dire : « C’est terrible ! Je n’ai aucune idée de ce que c’est ! ». Quel que soit son nom, cette affection est en fait plutôt commune – elle se manifeste chez environ 10 pour cent des victimes d’AVC. La variante la plus connue se produit après une petite blessure telle que la fracture anodine d’un métacarpe (un os de la main). Au début, le patient ressent une douleur, ce qui est normal pour une main brisée. Habituellement, la douleur se réduit graduellement à mesure que l’os guérit. Mais chez une fraction infortunée de ces patients, cela ne se passe pas ainsi. Ils se retrouvent bientôt avec une douleur pénible et chronique, qui persiste bien après la guérison de la blessure. Il n’existe pas de traitement connu – c’est du moins ce que l’on m’a enseigné en faculté de médecine.
Il m’est apparu qu’une approche évolutionniste de ce problème pourrait s’avérer pertinente. Nous considérons souvent la douleur comme une affection unique, mais d’un point de vue fonctionnel, il existe au moins deux types de douleurs. Une douleur aiguë – lorsque par exemple vous posez accidentellement votre main sur une poêle chaude, criez, et la retirez aussitôt ; et une douleur chronique – celle qui persiste durant une période indéfinie, comme lors d’une fracture de la main. Bien que les deux types engendrent la même sensation (douloureuse), elles ont des fonctions biologiques et des origines évolutionnistes différentes. La douleur aiguë vous fait automatiquement retirer la main de la poêle pour éviter tout dommage additionnel. La douleur chronique vous incite à garder votre main brisée immobile pour éviter toute nouvelle blessure en cours de guérison.
Je m’interrogeai alors : si la paralysie apprise pouvait expliquer les fantômes immobilisés, peut-être que le CRPS-II était une forme de « douleur apprise ». Prenez un patient avec une main fracturée. Imaginez maintenant que, durant sa longue convalescence, la douleur vrille sa main à chaque fois qu’il la bouge. Son cerveau enregistre un motif récurrent de type « A entraîne B », où A est le mouvement et B la douleur. Dès lors, les synapses entre les neurones représentant A et B se renforcent quotidiennement – des mois durant. Au final, chaque tentative de mouvement du bras provoque une douleur atroce. Cette souffrance peut même se communiquer à tout le bras, et l’obliger à se figer. Dans quelques cas, le bras non seulement se paralyse, mais devient enflé et enflammé, et dans le cas de l’atrophie de Sudek, l’os peut même s’atrophier. Tous ces exemples peuvent être considérés comme d’étranges manifestations du dérèglement de l’interaction entre le corps et l’esprit.
Lors du symposium sur « La décennie du cerveau » que j’ai organisé à l’université de Californie, à San Diego, en octobre 1996, j’ai suggéré que la boîte à miroirs pouvait alléger la douleur apprise de la même façon qu’elle affectait les membres fantômes. Le patient pouvait mouvoir ses membres de façon synchronisée tout en regardant le miroir, ayant alors l’illusion que le bras douloureux se mouvait librement, sans souffrance. En répétant régulièrement l’exercice, le cerveau « désapprenait » la douleur apprise. Quelques années plus tard, cette technique fut testée par deux équipes de chercheurs et se révéla efficace dans le traitement du CRPS-II pour une majorité de patients. Les deux études furent réalisées avec des contrôles par placebo. Pour être honnête, je fus assez surpris par les résultats. Depuis, deux autres études aléatoires en double aveugle ont confirmé l’efficacité surprenante de cette procédure. J’ai alors utilisé la boîte à miroir en y ajoutant une nouvelle astuce. J’ai demandé à mon patient, Chuck, de regarder le reflet de son membre intact de façon à ressusciter optiquement son membre fantôme. Mais cette fois, au lieu de lui demander de bouger le bras, je l’exhortai à rester immobile pendant que j’installai une lentille concave rétrécissante entre son champ de vision et le reflet du miroir. Du point de vue de Chuck, son membre fantôme lui apparaissait désormais un tiers, voire moitié plus petit.
Chuck parut surpris et me dit : « C’est incroyable, Docteur. Mon fantôme non seulement a l’air plus petit, mais il est aussi moins sensible. » Et devinez quoi ? La douleur avait diminué elle aussi ! Elle était environ un quart moins forte qu’auparavant.
Cela soulevait une question intrigante : une souffrance réelle, dans un bras réel, provoquée par une piqûre d’épingle, serait-elle aussi apaisée par la réduction optique de l’aiguille et du bras ? Dans la plupart des expériences que je viens de décrire, nous constatons combien le facteur visuel (ou son absence) peut influer sur une douleur fantôme ou une paralysie motrice. Si ce genre d’anesthésie optique était efficace sur une main intacte, cela serait un autre exemple stupéfiant de l’interaction entre l’esprit et le corps.
Nous pouvons dire avec justesse que ces découvertes – couplées aux études pionnières sur les animaux de Mike Merzenich et John Kaas, ainsi que les ingénieux travaux cliniques menés par Leonardo Cohen et Paul Bach y Rita – ont ouvert une toute nouvelle ère en neurologie, et tout particulièrement en neurorééducation. Elles nous ont amenés à revoir radicalement notre façon de penser le cerveau. L’ancien mode de pensée, qui prédominait dans les années 1980, était que le cerveau était constitué de plusieurs modules spécialisés, programmés depuis la naissance pour accomplir des tâches spécifiques. (Les diagrammes boîtes-flèches de la connectivité neuronale des ouvrages d’anatomie ont favorisé cette vision trompeuse dans les esprits de générations d’étudiants en médecine. Aujourd’hui encore, certains ouvrages continuent de représenter cette vision « précopernicienne ».)
Mais au début des années 1990, la vision statique du cerveau a été supplantée par une image bien plus dynamique. Les soi-disant modules du cerveau ne fonctionnent pas de façon isolée. Il y a de fortes interactions entre eux, contrairement à ce que l’on pensait auparavant. Un changement dans le fonctionnement d’un module – dû par exemple à une lésion, une maturation, un apprentissage ou une expérience – peut engendrer des mutations significatives dans le fonctionnement de plusieurs autres modules auxquels il est connecté. Étonnamment, un module peut même assumer les fonctions d’un autre. Loin d’être préprogrammé selon une planification génétique rigide, établie à la naissance, la programmation du cerveau est extrêmement malléable – et pas seulement durant la petite enfance, mais aussi tout au long de l’âge adulte. Comme nous l’avons vu, même la carte primaire du toucher du cortex peut être modifiée de façon significative, et un membre fantôme peut être « amputé » à l’aide d’un miroir. Nous pouvons maintenant affirmer avec certitude que notre cerveau est un système biologique extraordinairement plastique, en équilibre dynamique avec le monde extérieur. Même ses connexions basiques sont constamment mises à jour en réponse aux changements sensoriels. Et si vous prenez les neurones miroirs en compte, nous pouvons en déduire que votre cerveau est aussi en phase avec d’autres cerveaux – à l’instar d’un Internet global ou d’un réseau d’amis sur Facebook qui s’enrichissent et s’influencent continuellement.
Aussi remarquable que soit ce nouveau paradigme, sans parler de son importance clinique, vous devez vous demander ce que ces histoires de membres fantômes et de plasticité du cerveau ont à voir avec la singularité humaine. Cette plasticité à l’échelle d’une vie est-elle une caractéristique distinctive de l’humanité ? En fait, non. Les singes ont-ils des membres fantômes ? Oui, ils en ont. Leur membre cortical et la représentation de leur visage se remodèlent-ils après une amputation ? Absolument. Alors, en quoi cette plasticité nous rend-elle uniques ?
La réponse est que cette plasticité longue durée est l’un des principaux acteurs de la singularité humaine dans l’évolution. Par le biais de la sélection naturelle, notre cerveau acquiert la capacité d’exploiter l’apprentissage et la culture pour enclencher des phases de transition mentale. Nous pourrions aussi bien nous appeler des Homo plasticus. Certes, les cerveaux d’autres animaux font preuve de plasticité, mais nous sommes la seule espèce à l’utiliser comme acteur central de l’amélioration et de l’évolution du cerveau. L’un des moyens principaux que nous avons trouvé pour élever la neuroplasticité à des hauteurs stratosphériques est la néoténie – l’enfance et la jeunesse presque absurdement prolongées, qui nous laissent à la fois hyperélastiques et hyperdépendants des générations plus âgées pour plus d’une décennie. L’enfance humaine permet de poser les bases de l’esprit adulte, mais la plasticité demeure une force majeure durant la vie entière. Sans néoténie et sans plasticité, nous ne serions encore que de grands singes nus dans la savane – sans le feu, les outils, l’écriture, les traditions, les croyances et les rêves. Nous ne serions vraiment « rien d’autre » que des singes, au lieu d’anges potentiels.
Cela dit, bien que je n’aie pas eu l’opportunité d’étudier Mikhey – le patient qui riait quand il souffrait –, je n’ai jamais cessé de réfléchir à son cas. Les rires de Mikhey soulevaient une question intéressante : pourquoi rit-on ? Le rire – et son pendant cognitif, l’humour – est une caractéristique universelle, présente dans toutes les cultures. Certains singes sont connus pour « rire » quand on les chatouille, mais je doute que voir l’un de leurs compagnons corpulents glisser sur une peau de banane les fasse rire. Jane Goodall n’avait jamais évoqué de chimpanzés en train de faire un sketch ou une pantalonnade. Pourquoi et comment l’humour a-t-il évolué ? Cela demeure un mystère. Mais le cas difficile de Mikhey m’a donné un indice.
Toute plaisanterie ou trait d’humour a la forme suivante. Vous racontez une histoire étape par étape, guidant votre auditeur sur un sentier connu, puis vous introduisez un fait inattendu, une chute surprenante, dont la compréhension oblige votre auditeur à réinterpréter les événements précédents. Mais cela ne suffit pas : aucun scientifique dont l’édifice théorique est démoli et totalement remis en question par un seul fait malheureux ne trouve cela amusant. (Croyez-moi, je l’ai vécu !) La déflation des attentes est nécessaire, mais pas suffisante. L’ingrédient clé est que la nouvelle interprétation doit être sans conséquence. Laissez-moi vous donner un exemple. Le doyen de l’université de médecine marche sur un chemin, quand il glisse sur une peau de banane et tombe. Si son crâne est fracturé et que le sang jaillit, vous courez chercher de l’aide et appelez une ambulance. Mais s’il se relève sans dommages et ôte la banane de son pantalon chic, vous vous mettez à rire. C’est ce qu’on appelle un gag. La différence clé est que dans le premier cas, il y a une véritable alerte qui nécessite une réaction urgente. Dans le second cas, il s’agit d’une fausse alerte, et par le rire vous informez votre entourage qu’il est inutile qu’il perde son temps à chercher de l’aide. C’est une forme de signal signifiant « Tout va bien ». Ce qui reste inexpliqué est le léger aspect schadenfreude de tout cela – à savoir se moquer du malheur d’autrui.
En quoi cela explique-t-il le rire de Mikhey ? Je ne l’ai compris que plusieurs années plus tard, lorsque j’ai examiné une patiente du nom de Dorothy avec un syndrome similaire de « rire provoqué par la douleur ». Une tomographie informatique (TI) révéla que l’une des voies de transmission de la douleur dans son cerveau était endommagée. Nous pensons que la douleur est une sensation monolithique, alors qu’elle comporte plusieurs strates. La sensation de douleur est d’abord traitée par une petite structure appelle l’insula (du mot latin pour « île »), profondément enfouie sous le lobe temporal, de chaque côté du cerveau (voir Figure Int. 2 de l’introduction). De l’insula, l’information de la douleur est transférée au cingulaire antérieur des lobes frontaux. C’est là que vous ressentez le mal-être – la souffrance – ainsi qu’une sensation de danger. Quand cette transmission est coupée, comme dans le cas de Dorothy (et sans doute de Mikhey), l’insula continue d’envoyer les signaux basiques de la douleur, mais cela n’entraîne pas la souffrance attendue : le cingulaire antérieur n’a pas reçu le message. Il dit en effet : « Tout va bien ». Aussi avons-nous deux ingrédients clés pour le rire : une indication palpable et imminente que l’alerte est justifiée (par l’insula) suivi d’un « Rien de grave ! » complémentaire (issu du silence du cingulaire antérieur). Résultat, le patient rit de manière incontrôlée.
Le même raisonnement s’applique aux chatouilles. Un adulte s’approche d’un enfant d’un air menaçant. L’enfant est une proie facile, à la merci de son impressionnant adversaire. Une part instinctive de lui – son être primate intérieur, habitué à fuir les terribles aigles, jaguars et pythons – ne peut s’empêcher d’interpréter la situation ainsi. Mais le monstre se révèle en réalité gentil. Il anéantit sa crainte du danger. Les crocs et les griffes du prédateur ne sont en réalité que des doigts chatouilleurs. Et l’enfant rit. Peut-être le chatouillement a-t-il évolué en tant que répétition précoce de l’humour adulte.
La théorie de la fausse alerte explique l’humour gaguesque, et on imagine facilement comment l’évolution a pu le coopter (on parle « d’exaptation » en théorie de l’évolution) pour produire l’humour « cognitif » – autrement dit les plaisanteries. L’humour cognitif peut de façon similaire servir à désamorcer des attentes de danger inutiles, qui constituent un gaspillage de ressources face à des dangers imaginaires. En effet, on pourrait même aller jusqu’à dire que l’humour agit comme un antidote efficace au danger ultime : la crainte omniprésente de la mort chez les êtres conscients que nous sommes.
Pour finir, examinons ce signe de bienvenue universel chez les humains : le sourire. Quand un singe voit s’approcher un autre singe, il présuppose par défaut qu’il s’agit d’un étranger potentiellement dangereux, aussi lui signale-t-il qu’il est prêt à se battre en faisant apparaître ses canines par une grimace. Cette mimique a évolué et s’est ritualisée en une expression de menace moqueuse, un signe d’avertissement agressif prévenant l’intrus de possibles représailles. Mais si le singe s’avère être un ami, l’expression menaçante (montrer les crocs) se mue en une expression d’apaisement et d’amitié. De nouveau, une menace d’attaque potentielle est brutalement écartée – l’ingrédient clé du rire. Pas étonnant que le sourire soit lié au même sentiment subjectif que le rire. Il suit la même logique et repose sur les mêmes circuits. Il est comique de se dire que lorsque votre amoureux vous sourit, il vous montre en fait ses canines, réminiscence de ses origines bestiales.
Voilà, nous avions débuté par un étrange mystère, digne d’un roman d’Edgar Allan Poe, nous lui avons appliqué les méthodes de Sherlock Holmes, nous avons diagnostiqué et expliqué les symptômes de Mikhey et, cerise sur le gâteau, mis en lumière l’évolution et la fonction biologique possibles de l’un des aspects les plus précieux et énigmatique à la fois de l’esprit humain.