
Юлия Попова
Малокровие: самые эффективные методы лечения
Вступление
Вам мешают жить непонятная слабость, общий упадок сил, беспричинные головные боли, накатывающие головокружения? Вы испробовали все, что могли, чтобы вернуть себя в привычную физическую форму, а облегчения не наступило? В таком случае, может быть, стоит задуматься еще об одной причине недомоганий – малокровии? Или анемии, как подобное состояние именует официальная медицина, причем не совсем верно. Дело в том, что буквальный перевод термина означает «отсутствие крови», но у вас-то кровь в жилах течет! Значит, уместнее и правильнее употребить в этом случае хорошее русское слово – «малокровие». В народе это болезненное состояние носит и еще более точные названия – худосочие, бледная немочь. Малокровие характеризуется пониженной концентрацией гемоглобина в крови, которое вызывается разными причинами. Как правило, анемия может развиваться как при других заболеваниях, так и при определенных физиологических состояниях, следовательно, она является не самостоятельным заболеванием, а всего лишь следствием чего-то, что исподволь подтачивает ваше здоровье. Поэтому, устранив причину, мы вылечим малокровие. Что же происходит при анемии?
В крови, как известно, есть эритроциты, или красные кровяные тельца, – клетки, наполненные белком, названным «гемоглобин». Его священная обязанность утилитарна и сводится к переносу молекул кислорода к органам и тканям всего организма. Но этот животворный процесс дыхания клеток возможен только при наличии в молекулах гемоглобина достаточного количества атомов железа, того самого, который окрашивает кровь в красный цвет. А при дефиците гемоглобина дыхание клеток делается неполноценным и недостаточным для обеспечения здорового функционирования всех органов и систем человека. Из понимания происходящего процесса логично следует вывод о том, что анемия – это нехватка гемоглобина или эритроцитов (потому что может быть так, что гемоглобина в эритроцитах вполне достаточно, а самих эритроцитов угрожающе мало, или наоборот, но в любом случае перенос кислорода недостаточен для полноценного дыхания клеток).
Малокровие развивается вне зависимости от возраста больного, причем не только при различных его болезнях, но и сопровождая определенные физиологические состояния: беременность, лактацию, усиленный рост. Развитие малокровия может быть сопряжено с нарушением питания, болезнями желудочно-кишечного тракта, мочевыводящих путей, аутоаллергиями; анемия может развиться в пубертатный период или после обширного хирургического вмешательства. Часто случается так, что малокровие служит единственным признаком скрытопротекающих инфекций или раковых заболеваний. Особого внимания требует малокровие, развивающееся у маленьких детей. Если его вовремя не заметить, оно повлияет на физическое развитие ребенка и становление обмена веществ.
Для того чтобы выбрать верное лечение, необходимо определить причины анемии. В первую очередь необходимо правильно классифицировать недуг. В нашем случае следует сказать, что классификация анемий во многом условна и относительна. В большинстве признанных в научно-медицинском мире классификаций механизм развития заболевания делится на три основные группы.
1. Анемия, вызванная обильным кровотечением, острым или хроническим, известным как постгеморрагические анемии.
2. Анемия, вызванная короткой продолжительностью жизни эритроцитов, что является результатом гемолиза эритроцитов (их разрушения) или укорочения по разным причинам продолжительности жизни эритроцитов в крови, в норме составляющей 4 месяца.
3. Анемия, вызванная нарушением образования гемоглобина. Другими словами, это результат повреждения другого процесса – эритропоэза (производства эритроцитов костным мозгом, гемоглобинообразования).
В каждом конкретном случае у каждого отдельного больного встречаются различные сочетания перечисленных механизмов, в конечном итоге приводящие к единому печальному итогу – малокровию. Конечно, в профессиональной медицине, занимающейся «кровными» проблемами, в которой работают специалисты-гематологи, существуют более углубленные классификации, учитывающие тонкие нюансы развития малокровия, но они интересны скорее самим медикам, чем нам. И все же для самых любознательных читателей приведем в качестве примера такие классификации.
Этиопатогенетическая классификация
I. Анемии вследствие кровопотери (постгеморрагические):
• острые;
• хронические.
II. Анемии вследствие нарушения кровообразования:
1. Дефицитные анемии:
• железодефицитные;
• белководефицитные;
• витаминодефицитные.
2. Анемии, связанные с нарушением синтеза и утилизации порфиринов:
• наследственные;
• приобретенные;
• апластические;
• метапластические;
• дисрегуляторные.
III. Анемии вследствие повышенного кроверазрушения (гемолитические):
1. Наследственные:
• мембранопатии;
• ферментопатии;
• гемоглобинопатии.
2. Приобретенные.
Классификация по Л. И. Идельсону
I. Анемии, связанные с кровопотерей:
• острые постгеморрагические анемии;
• хронические постгеморрагические анемии.
II. Анемии, связанные с нарушенным кровообразованием:
1. Анемии, связанные с нарушением образования гемоглобина:
• анемии, связанные с нехваткой железа (так называемые железодефицитные анемии);
• анемии, связанные с нарушением образования или утилизации порфиринов (так называемые сидероахрестические).
2. Анемии, связанные с нарушением синтеза ДНК и РНК (мегалобластные анемии):
• анемии, связанные с дефицитом витамина В12 (В12 –дефицитная анемия);
• анемии, связанные с недостатком фолиевой кислоты (так называемая фолиеводефицитная анемия).
3. Анемии, обусловленные нарушением процессов деления эритроцитов (дизэритропоэтические анемии):
• наследственные дизэритропоэтические анемии;
• приобретенные дизэритропоэтические анемии.
4. Анемии, связанные с угнетением пролиферации клеток костного мозга (гипопластические и апластические анемии):
• наследственные формы;
• приобретенные формы.
III. Анемии, связанные с повышенным кроверазрушением (гемолитические анемии):
1. Наследственные гемолитические анемии:
• передающееся по наследству малокровие, вызванное нарушениями в мембранах эритроцитов;
• наследственные гемолитические анемии, связанные с нарушением активности ферментов эритроцитов;
• наследственные гемолитические анемии, связанные с нарушением структуры или синтеза гемоглобина.
2. Приобретенные гемолитические анемии:
• гемолитические анемии, связанные с воздействием антител (изоиммунные, трансиммунные, гетероиммунные, аутоиммунные);
• гемолитические анемии, связанные с изменением структуры мембраны, обусловленным соматической мутацией (болезнь Маркиафавы – Микели);
• гемолитические анемии, связанные с механическим повреждением оболочки эритроцитов;
• гемолитические анемии, обусловленные химическим повреждением эритроцитов;
• гемолитические анемии, обусловленные недостатком витаминов (дефицит витаминов Е, В12, фолиевой кислоты);
• гемолитические анемии, обусловленные разрушением эритроцитов паразитами (плазмодий малярии).
Эти классификации носят сугубо прикладной характер и предназначены для специалистов. На наш взгляд, большинству читателей будет полезнее запомнить основные настораживающие признаки, которые позволяют заподозрить (у себя или в близком окружении, не дай бог, конечно) начинающееся заболевание крови или кроветворной системы. Это даст возможность принять необходимые предупредительные меры. Подозрительными могут быть самые общие, неспецифические жалобы: незначительное повышение температуры, слабость, недомогание, снижение работоспособности, повышенная утомляемость, которые встречаются при большинстве болезненных состояний любого происхождения. Но есть нюансы: особое внимание должны привлекать жалобы на одышку и сердцебиение при отсутствии признаков поражения сердечно-сосудистой и дыхательной систем. В самом начале развития патологического процесса лишь небольшая часть больных может конкретизировать свои жалобы, которые характерны для малокровия, причем вне зависимости от вида анемии. Просто перечислим специфические симптомы анемии любого происхождения.
• Извращения вкуса: у больных появляется сильное и порой непреодолимое желание есть продукты, обычно в пищу не употребляемые (мел, глину, уксус, сырые крупы и т. п.), или появляется тяга к специфическим запахам (бензина, нитрокраски). Забегая вперед, скажем, что перечисленные симптомы характерны для больных с железодефицитной анемией или скрытым дефицитом железа.
• Ощущения жжения в языке, жалобы на нарушения чувствительности и иногда параличи характерны для больных В12 –дефицитной анемией и объясняются развитием воспаления языка и поражением периферической нервной системы. Но неприятные ощущения в языке в сочетании с нарушениями глотания могут быть и при малокровии, вызванном недостатком железа.
• Повышенная кровоточивость свидетельствует о нарушениях в системе свертывания крови, первичных или вторичных, осложняющих заболевания других органов и систем.
• Увеличение лимфоузлов является внешним проявлением начинающихся в них патологических процессов.
• Кожный зуд является частым симптомом при кожных заболеваниях, но в этом случае видны высыпания различного рода, если же сыпи на коже нет, цвет ее не изменен, то непременно следует подумать о поражении кроветворной системы. Это подозрение становится более обоснованным, если кожный зуд сочетается с лихорадкой, обильным потоотделением по ночам.
• Непременными спутниками поражения кроветворной системы являются изменение цвета кожи, кровоизлияния, разрыхленность и кровоточивость десен, кровоизлияния в суставы, кровотечения из носа, кишечника, матки, изменения на небных миндалинах, слизистой щек.
• У больных заболеваниями крови нередко определяются увеличенные печень и селезенка.
По мере прогрессирования болезни обязательно будут присоединяться жалобы, специфичные для конкретного вида малокровия, что отчасти помогает врачу убедиться в правильности поставленного диагноза.
На сегодняшний день медицине известно большое количество разновидностей анемии, в чем мы уже частично убедились, лишь просмотрев вышеприведенные классификации болезни. В следующих главах рассмотрим самые часто встречающиеся виды малокровия. Но для лучшего понимания материала начнем с введения в физиологию крови. Да, кровь имеет свое строение и физиологию, как любая другая система органов – дыхательная, пищеварительная, сердечно-сосудистая, ибо «кровь наша не водица», а «становая жила» всего человеческого организма.
Глава 1
Здоровье в капле крови
Кровь – это жидкая ткань (да-да, именно ткань!), циркулирующая по разветвленному кровеносному руслу, которое обслуживает даже самые удаленные уголки в организме человека.
Кровь имеет цвет от ярко– до темно-красного у всех без исключения позвоночных животных. Такой цвет крови обусловлен наличием в эритроцитах крови гемоглобина.
Основное предназначение крови заключается в обеспечении всех живых клеток, тканей и органов не только кислородом, но и питательными веществами. На обратном пути с кровью удаляются конечные продукты обмена веществ.
Состав крови
Кровь – это не однородная жидкая субстанция, основными ее компонентами являются плазма и взвешенные в ней форменные элементы.
Кровяная плазма состоит из воды, в которой растворены различные вещества – белки и прочие органические и минеральные соединения. Основными белками плазмы служат:
• альбумины;
• глобулины;
• фибриноген.
Кроме того, плазма крови содержит такие питательные вещества, как глюкоза и липиды, гормоны и витамины, ферменты и неорганические ионы, а также промежуточные и конечные продукты метаболизма организма.
Форменные элементы крови – это большая группа составляющих кровь единиц. Главными являются эритроциты, тромбоциты и лейкоциты.
Эритроциты (или красные кровяные тельца) – самая многочисленная часть форменных элементов. Причем они не однородны, не похожи один на другой, а находятся в постоянном развитии и созревании, которые занимают весь их жизненный цикл.
Например, зрелые эритроциты обходятся без ядра, отчего имеют характерную форму двояковогнутых дисков. В таких эритроцитах содержится железосодержащий белок – гемоглобин, который призван транспортировать в связанной форме поступающий в организм кислород. В легочных альвеолах гемоглобин связывает кислород, в результате чего превращается в оксигемоглобин, который придает артериальной крови светло-красный оттенок. Дойдя до клеточных структур в тканях в таком связанном виде, кислород освобождается из связи. В итоге вновь получается свободный гемоглобин, а венозная кровь темнеет. Следует добавить, что, кроме кислорода, гемоглобин может связывать некоторое количество углекислого газа, образуя с ним соединение карбогемоглобин, транспортируемое в легкие, где и освобождается от него.
Тромбоциты (или кровяные пластинки) не менее сложные образования, несмотря на скромные размеры. Они образованы из обрамленных клеточной мембраной фрагментов цитоплазмы гигантских клеток костного мозга (мегакариоцитов). Вместе с белками кровяной плазмы (такими как, например, фибриноген) тромбоциты способствуют процессу свертываемости крови при повреждении целостности сосуда, что приводит к остановке кровотечения. В этом заключена главная защитная функция тромбоцитов – предотвращение опасной кровопотери.
Лейкоциты (или белые клетки крови) также служат защитниками нашего организма, являясь основной частью иммунной системы человека. Лейкоциты имеют уникальную возможность выходить за границы кровяного русла непосредственно в ткани, где и включаются при необходимости защитные силы. Таким образом, белые клетки крови участвуют в иммунных реакциях, вырабатывают антитела, связывают или убивают вредоносные агенты. Лейкоциты вырабатываются организмом по мере надобности, поэтому в норме их в крови меньше, чем прочих форменных элементов.
Составляющие кровь элементы неустанно обновляются. Для поддержания боевой формы в организме постоянно идет процесс разрушения старых и образования новых форменных элементов в органах кроветворения. Основным поставщиком новых молодых элементов служит красный костный мозг, который расположен главным образом в тазовых костях и в эпифизах длинных трубчатых костей. Процесс постоянного кроветворения в теле взрослого человека поддерживает в кровеносном русле оптимальное количество крови, составляющее от 6 до 8% от общей массы (или 65—80 мл крови на 1 кг массы тела, или 5—6 литров у взрослого мужчины). У ребенка количество крови чуть больше: около 8—9%, что понятно – детский организм растет, процессы, в нем проходящие, более интенсивны и поэтому требуют повышенного снабжения.
В случае патологии объем крови может изменяться:
• в сторону уменьшения (гиповолемия);
• в сторону увеличения по сравнению с нормой (гиперволемия).
Группы крови
Всем известно, что кровь делится на группы. Почему существует такое разделение? Что положено в его основу? Кровь делят на группы, по признаку некой общности антигенных свойств. Причем такая общность не зависит от внешних факторов, а является врожденной и сохраняется на протяжении всего периода жизни человека. В мировой практике принято делить кровь на четыре группы по системе AB0 и на две группы – по системе «резус-фактор».
Отрадным для родителей будущего ребенка можно считать тот факт, что, зная их группы крови, врач в состоянии установить группу крови будущего ребенка.
Нормальные клинические показатели
Кроме принадлежности к определенной группе и наличия определенного резус-фактора, кровь человека характеризуется целым рядом других показателей. Причем числовые значения этих показателей должны укладываться в пределы некой условной нормы, характеризующей здоровые физиологические пределы среднестатистического человека. Оценивая полученные в итоге какого-либо анализа крови числовые значения показателей, следует всегда помнить, что понятие «норма» не может иметь четких границ, раз и навсегда установленных и одинаковых для всех здоровых людей. Очень часто случается так, что нормальные показатели серьезно отличаются у людей разного пола и разного возраста, что служит лишним свидетельством того, что каждый отдельно взятый человек – это целый мир, индивидуальный космос.
Далее в порядке любопытной информации приведем средние лабораторные значения некоторых показателей крови здорового взрослого человека.
Уровень гемоглобина:
мужчины 130—170 г/л;
женщины 120—150 г/л.
Число эритроцитов:
мужчины 4,0—5,1 х 1012;
женщины 3,7—4,7 х 1012.
Цветовой показатель: 0,85—1,05.
Количество ретикулоцитов: 0,5—1,5%.
Количество лейкоцитов: 4,0—8,8 х 109.
Лейкоцитарная формула, под которой имеется в виду процентное соотношение различных видов лейкоцитов:
базофильные гранулоциты – 0—1%;
эозинофильные гранулоциты – 0,5—5%;
нейтрофильные гранулоциты:
юные – 0—0,5%;
палочкоядерные – 1—6%;
сегментоядерные – 50—70%.
Лимфоциты – 19—37%.
Моноциты – 3—11%.
Число тромбоцитов: 180—320 х 109.
Гематокрит:
мужчины 0,40—0,50;
женщины 0,36—0,46.
Скорость оседания эритроцитов (СОЭ):
мужчины 1—10 мм/ч;
женщины 2—15 мм/ч.
Отклонение от нормы в разные стороны может свидетельствовать о том или ином скрыто– и вялотекущем патологическом процессе и имеет значение для точного установления диагноза.
Клинический анализ крови
Общий клинический анализ крови – самый распространенный анализ, сдавать который не единожды приходилось каждому человеку. Общий анализ крови широко используется как один из самых важных методов обследования при большинстве заболеваний, а в диагностике заболеваний системы кроветворения ему отводится ведущая роль. Изменения, происходящие в крови, чаще всего неспецифичны, но в то же время отражают изменения, происходящие в целом организме. Клеточный состав крови здорового человека довольно постоянен, поэтому различные изменения его, наступающие при заболеваниях, могут иметь важное диагностическое значение.
Общий анализ крови включает:
• изучение количественного и качественного состава форменных элементов крови (клеток крови): определение числа, размеров, формы эритроцитов и содержание в них гемоглобина; определение гематокрита (отношение объема плазмы крови и форменных элементов); определение общего числа лейкоцитов и процентного соотношения отдельных форм среди них (лейкоцитарная формула);
• определение числа тромбоцитов;
• исследование СОЭ.
При некоторых физиологических состояниях организма состав крови часто изменяется как количественно, так и качественно. Например, при беременности и во время менструации; незначительные колебания фиксируются в течение дня после приема пищи, под влиянием интенсивной работы, психологического стресса и тому подобных состояний. Учитывая такие возможные колебания, врачи настоятельно рекомендуют забирать кровь для повторных анализов в одинаковых условиях в одно и то же время суток. Специальной подготовки к исследованию не требуется. Рекомендуется осуществлять забор крови натощак или как минимум через 2 часа после последнего приема пищи. Срок готовности результатов общего анализа крови всего 1 день.
Полностью интерпретировать общий анализ крови может только врач. Однако, взглянув на свой анализ, вы тоже можете составить общее представление о своем здоровье. Возьмем только основные показатели.
Гемоглобин
Гемоглобин – основной компонент эритроцитов (красные кровяные тельца), представляет собой сложный белок, состоящий из гемма (железосодержащая часть) и глобина (белковая часть). Главная функция гемоглобина состоит в переносе кислорода от легких к тканям, а также в выведении углекислого газа (CO2) из организма и регуляции кислотно-основного состояния.
Нормальные показатели гемоглобина в крови

Снижение уровня гемоглобина как раз и будет свидетельствовать о развитии малокровия. Например:
• повышенные потери гемоглобина при кровотечениях – геморрагическая анемия;
• повышенное разрушение (гемолиз) эритроцитов – гемолитическая анемия;
• нехватка железа, необходимого для синтеза гемоглобина или витаминов, участвующих в образовании эритроцитов (преимущественно В12, фолиевая кислота) – железодефицитная или В12 –дефицитная анемия;
• нарушение образования клеток крови при специфических гематологических заболеваниях – гипопластическая анемия, серповидно-клеточная анемия, талассемия.
Анемия также может возникать вторично при разного рода хронических заболеваниях, не связанных с патологией крови.
Патологические формы гемоглобина также выявляются при лабораторном исследовании крови:
• карбогемоглобин – образуется при отравлении угарным газом (СО), при этом гемоглобин теряет способность присоединять кислород;
• метгемоглобин – образуется под действием нитритов, нитратов и некоторых лекарственных препаратов.
Эритроциты
Эритроциты (красные кровяные тельца) – наиболее многочисленные форменные элементы крови, содержащие гемоглобин, транспортирующие кислород и углекислый газ. Образуются из ретикулоцитов по выходе их из костного мозга. Зрелые эритроциты не содержат ядра, имеют форму двояковогнутого диска. Средний срок жизни эритроцитов – 120 дней.
Нормальные значения содержания эритроцитов в крови


Эритроцитарные индексы
Эритроцитарные индексы – это расчетные величины, позволяющие врачам количественно характеризовать важные показатели состояния эритроцитов.
1. MCV (mean cell volume), средний объем эритроцита, – это более точный параметр, чем визуальная оценка размера эритроцитов. Однако он не является достоверным при наличии в исследуемой крови большого числа аномальных эритроцитов (например, серповидных клеток).
Единицы измерения – fl (фемтолитры), в норме показатель колеблется в пределах 80—100 fl. На основании значения MCV различают анемии микроцитарные (MCV < 80 fl), нормоцитарные (MCV от 80 до 100 fl) и макроцитарные (MCV > 100 fl).
• Микроцитоз характерен для железодефицитных анемий, талассемии, сидеробластных анемий.
• Макроцитоз – для В12 – и фолиеводефицитных анемий.
• Нормоцитарные анемии – гемолитические, после кровопотерь, гемоглобинопатии.
• Апластическая анемия бывает нормо– или макроцитарной.
2. Показатель MCH (mean cell hemoglobin) определяет среднее содержание гемоглобина в отдельном эритроците. Он аналогичен цветовому показателю, но более точно отражает синтез гемоглобина и его уровень в эритроците.
Единицы измерения – pg (пикограммы); обычно показатель находится в пределах 25—36 pg. На основании этого индекса анемии можно разделить на нормо-, гипо– и гиперхромные.
Нормохромия характерна для здоровых людей, но может встречаться и при гемолитических и апластических анемиях, а также анемиях, связанных с острой кровопотерей.
Гипохромия обусловлена уменьшением объема эритроцитов (микроцитоз) или снижением уровня гемоглобина в эритроците нормального объема. То есть гипохромия может сочетаться как с уменьшением объема эритроцитов, так и наблюдаться при нормо– и макроцитозе. Встречается при железодефицитных анемиях, анемиях при хронических заболеваниях, талассемии, при некоторых гемоглобинопатиях, свинцовом отравлении, нарушении синтеза порфиринов.
Гиперхромия не зависит от степени насыщения эритроцитов гемоглобином, а обусловлена только объемом красных кровяных клеток. Наблюдается при мегалобластных, многих хронических гемолитических анемиях, гипопластической анемии после острой кровопотери, гипотиреозе, заболеваниях печени, при приеме цитостатиков, контрацептивов, противосудорожных препаратов.
3. Показатель MCHC (mean cell hemoglobin concentration) – средняя концентрация гемоглобина в эритроците – отражает насыщение эритроцита гемоглобином и характеризует отношение количества гемоглобина к объему клетки. МСНС, в отличие от МСН, не зависит от объема эритроцита.
Единицы измерения – грамм на литр (г/л). Нормальные значения: 310—370 г/л. Повышение МСНС вызывают гиперхромные анемии (врожденный сфероцитоз и другие сфероцитарные анемии). Понижение МСНС:
• железодефицитные анемии;
• сидеробластические анемии;
• талассемия.
4. Гематокрит (hematocrit, Ht) – это объемная фракция эритроцитов в цельной крови (соотношение объемов эритроцитов и плазмы), которая зависит от количества и объема эритроцитов. Величина гематокрита широко используется для оценки степени выраженности анемии, при которой он может снижаться до 15—25%. Но этот показатель нельзя оценивать вскоре после потери крови или ее переливания, так как можно получить ложно повышенные или ложно заниженные результаты. Гематокрит может несколько снижаться при взятии крови в положении лежа и повышаться при длительном сжатии вены жгутом при заборе крови.
Нормальные показатели уровня

Понижение гематокрита свидетельствует о развитии анемии.
Лейкоциты
Лейкоциты (белые кровяные тельца) – это также форменные элементы крови, основной функцией которых является защита организма от чужеродных агентов (токсинов, вирусов, бактерий, отмирающих клеток собственного организма и др.). Образование лейкоцитов (лейкопоэз) проходит в костном мозге и лимфатических узлах. Существует 5 видов лейкоцитов: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Количество лейкоцитов в циркулирующей крови – важный диагностический показатель, который зависит от скорости притока клеток из костного мозга и скорости выхода их в ткани. Число лейкоцитов в течение дня может изменяться под действием различных факторов, не выходя, однако, за пределы допустимых значений. Физиологическое повышение уровня лейкоцитов (физиологический лейкоцитоз) возникает, например, после приема пищи (поэтому желательно сдавать кровь на анализ натощак), после физической нагрузки (не рекомендуются физические усилия до взятия крови) и во второй половине дня (желательно осуществлять забор крови для анализа утром), при стрессах, воздействии холода и тепла. У женщин физиологическое повышение количества лейкоцитов отмечается в предменструальный период, во второй половине беременности и при родах.
Нормальные значения лейкоцитов в крови

Так как уровень лейкоцитов – простой и наглядный показатель состояния организма, то остановимся на его интерпретации немного подробнее.
Повышение уровня лейкоцитов (лейкоцитоз) свидетельствует о протекании в организме острых инфекций, особенно если возбудителями являются кокки (стафилококк, стрептококк, пневмококк, гонококк), но не стоит забывать о том, что целый ряд острых инфекций (тиф, паратиф, сальмонеллез и др.) может в отдельных случаях привести к лейкопении (снижению числа лейкоцитов).
Лейкоцитоз будет зафиксирован при различных воспалительных состояниях, при травмах и ожогах, при ревматической атаке или интоксикации, в том числе эндогенной (диабетический ацидоз, эклампсия, уремия, подагра).
Уровень лейкоцитов повышен при злокачественных новообразованиях, острых кровотечениях (особенно если кровотечение внутреннее: в брюшную полость, плевральное пространство, сустав, в непосредственной близости от твердой мозговой оболочки), при оперативных вмешательствах, при инфаркте внутренних органов (миокарда, легких, почек, селезенки) и многих других состояниях.
Физиологический лейкоцитоз отмечается при воздействии физиологических факторов (боль, холодная или горячая ванна, физическая нагрузка, эмоциональное напряжение, воздействие солнечного света); при менструациях, в период родов.
Понижение уровня (лейкопения) вызывают:
• некоторые вирусные и бактериальные инфекции (грипп, брюшной тиф, туляремия, корь, малярия, краснуха, эпидемический паротит, инфекционный мононуклеоз, милиарный туберкулез, СПИД);
• сепсис;
• гипо– и аплазия костного мозга;
• повреждение костного мозга химическими средствами, в том числе лекарствами;
• воздействие ионизирующего излучения;
• острые лейкозы;
• миелофиброз;
• миелодиспластические синдромы;
• плазмоцитома;
• метастазы новообразований в костный мозг;
• болезнь Аддисона – Бирмера;
• анафилактический шок;
• системная красная волчанка, ревматоидный артрит и другие коллагенозы;
• прием некоторых лекарственных препаратов: сульфаниламидов, анальгетиков, левомицетина, нестероидных противовоспалительных средств, тиреостатиков, цитостатиков и других.
Лейкоцитарная формула
Лейкоцитарная формула (лейкограмма) – это процентное соотношение различных видов лейкоцитов (как мы помним, их пять видов). Кроме того, лейкоциты различаются по степени зрелости. Большая часть клеток-предшественников зрелых форм лейкоцитов (юные, миелоциты, промиелоциты, бластные формы клеток), а также плазматические клетки, молодые ядерные клетки эритроидного ряда и другие в периферической крови появляются только в случае патологии.
Различные виды лейкоцитов выполняют разные функции, поэтому определение соотношения разных видов лейкоцитов, содержания молодых форм, выявление патологических клеточных форм, описание характерных изменений морфологии клеток, отражающих изменение их функциональной активности, несет ценную диагностическую информацию. В то же время изменения лейкоцитарной формулы не являются специфичными, они могут иметь сходный характер при разных заболеваниях или, напротив, могут встречаться непохожие изменения при одной и той же патологии у разных больных.
Лейкоцитарная формула имеет возрастные особенности, поэтому ее сдвиги врачи оценивают с позиции возрастной нормы (это особенно важно при обследовании детей). Характерные изменения лейкоцитарной формулы свидетельствуют о гипо– и апластических анемиях, мегалобластной или железодефицитной анемии, как, впрочем, и о некоторых других болезнях крови. Следует иметь в виду, что лейкоцитарная формула отражает относительное (процентное) содержание лейкоцитов различных видов и увеличение или снижение процентного содержания лимфоцитов может не отражать истинный (абсолютный) лимфоцитоз или лимфопению, а быть следствием снижения или повышения абсолютного числа лейкоцитов других видов (обычно нейтрофилов).
Скорость оседания эритроцитов
Скорость оседания эритроцитов, или, как принято сокращать по первым заглавным буквам, СОЭ, – это показатель скорости разделения крови в пробирке с добавленным антикоагулянтом на два слоя: верхний (прозрачная плазма) и нижний (осевшие эритроциты). Скорость оседания эритроцитов оценивается по высоте образовавшегося верхнего слоя плазмы (в мм) за 1 час. Удельная масса эритроцитов выше, чем удельная масса плазмы, поэтому в пробирке при наличии антикоагулянта под действием силы тяжести эритроциты оседают на дно. Скорость, с которой происходит оседание эритроцитов, в основном определяется их способностью слипаться вместе (так называемая агрегация). Агрегация эритроцитов главным образом зависит от их электрических свойств и белкового состава плазмы крови. В норме эритроциты несут отрицательный заряд и отталкиваются друг от друга. Степень агрегации (а значит и СОЭ) повышается при увеличении концентрации в плазме белков острой фазы – свидетелей воспалительного процесса. Напротив, СОЭ снижается при увеличении концентрации альбуминов. Снижение содержания эритроцитов (признак анемии) в крови приводит к ускорению СОЭ, и, напротив, повышение содержания эритроцитов в крови замедляет скорость оседания.
При острых воспалительных и инфекционных процессах изменение скорости оседания эритроцитов отмечается через 24 часа после повышения температуры и увеличения числа лейкоцитов. Показатель СОЭ меняется в зависимости от множества физиологических и патологических факторов. Значения СОЭ у женщин несколько выше, чем у мужчин. Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период. В течение дня возможно колебание значений; максимальный уровень отмечается в дневное время.
Нормальные значения СОЭ:
у мужчин 2—20 мм/ч;
у женщин 2—25 мм/ч.
В общем и целом прочитанного достаточно для того, чтобы самостоятельно, хотя приблизительно, оценить свой анализ крови (детально вам его расшифрует лечащий врач), ставший в наше время настолько привычным, что от него уже не ждут ничего нового в диагностике болезней. Но сюрпризы случаются. Например, совсем недавно американские медики выдали сенсацию: по анализу крови можно предсказать болезнь Альцгеймера, дегенеративное заболевание центральной нервной системы. Развитие болезни в будущем у конкретного человека необходимо предсказать как можно раньше, чтобы успешно с ней бороться. Теперь ученые получили первые результаты, позволяющие надеяться на возможность ранней диагностики. Исследователи Университета Стэнфорда разработали способ исследования крови, который позволяет предупредить о приближении болезни в срок от 2 до 6 лет до начала заболевания.
Предложенный учеными анализ крови определяет изменения в определенных белках плазмы крови. Клетки крови используют эти белки, чтобы передать друг другу сообщения. Исследователи обнаружили связь между изменениями в этом «клеточном диалоге» и теми изменениями в мозге, которые сопровождают болезнь Альцгеймера, то есть анализ крови может показывать развитие болезни Альцгеймера. В 90% случаев результаты теста совпали с клиническим диагнозом. Если при дальнейших исследованиях вывод подтвердится, можно будет прогнозировать начало болезни задолго до проявления ее клинических признаков. Это очень важно, ведь бессилие человечества перед болезнью Альцгеймера обессмысливает другие успехи медицины: если мы можем защитить человека от раковых и сердечно-сосудистых заболеваний, но не можем предохранить его мозг, мы фактически продолжаем не его активную жизнь, а только растительное существование организма.
Глава 2
Причины анемии
Все люди понимают, что для нормальной жизни крови у человека должно быть достаточно. И очень плохо, когда крови мало. А спросите – почему? И вполне вероятно, что в ответ услышите одно из следующих заблуждений.
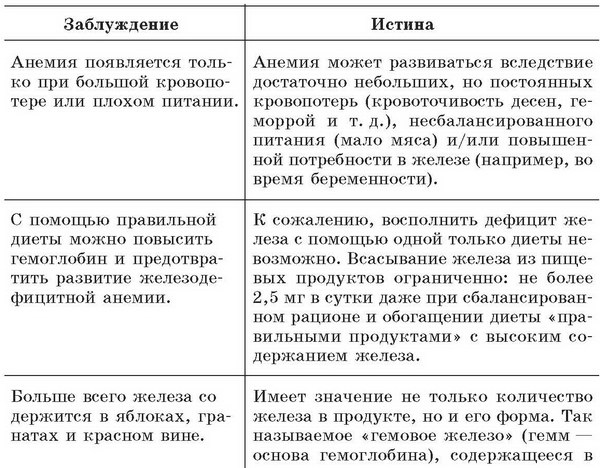

Заблуждения возникают от желания некоторых собеседников показаться сведущими в вопросах, информацией о которых они не располагают. Само по себе незнание – это не преступление. Недопустимо распространять слух, как говорится, «на чистом глазу», ни в чем не усомнившись, не понимая, что тем самым наносится конкретный вред здоровью конкретного человека. Уж лучше, если не знаешь, промолчать. С другой стороны, специальные медицинские знания не могут быть тайной людей в белых халатах. Напротив, чем больше о болезни знает человек, тем успешнее будет лечение – это доказанный наукой факт. Поэтому приступим к изложению того, что собой представляют наиболее распространенные среди россиян виды малокровия.
Железодефицитная анемия
В настоящее время железодефицитная анемия превратилась в весьма распространенное заболевание. Охарактеризовать его можно достаточно коротко – это патологическое состояние, отличающееся пониженным содержанием ионов железа в организме. Количество железа снижается повсеместно, включая собственно кровь, костный мозг и кровяные депо – места, куда организм делает запасы на черный день. В результате массового дефицита железа нарушается синтез гемма и таких белков, содержащих железо, как миоглобин и тканевые ферменты. Спровоцированный недостаток тканевых ферментов порождает тканевой дефицит железа, который почти всегда предшествует развитию железодефицитной анемии и всегда ее сопровождает.
По данным статистики, 50% населения планеты жалуются на дефицит железа в крови и возникающее в результате этого малокровие, которое составляет 80% наиболее часто встречающихся форм анемии. Металлы существуют в природе исключительно в виде соединений, человеческий организм либо не усваивает их, либо усваивает очень плохо. Как правило, нам все же удается получить железо через продукты питания. К анемии же приводит превышение спроса на железо над его предложением организму. При различных физиологических состояниях или заболеваниях получается так, что существующий в организме баланс между поступлением и потреблением железа нарушается не в лучшую для человека сторону.
Чаще других причиной происшедшего выступает повышенное расходование железа, связанное с кровопотерей или с повышенной потребностью в нем при вполне житейских ситуациях – беременности, усиленном росте в юном возрасте и пр. У взрослых дефицит железа развивается, как правило, вследствие кровопотери. Чаще всего к отрицательному балансу железа приводят постоянные небольшие кровопотери и хронические скрытые кровотечения (до 10 мл/сут.). Иногда дефицит железа может развиться после однократной массивной потери крови, превышающей запасы железа в организме, а также вследствие повторных значительных кровотечений, после которых запасы железа не успевают восстановиться. Чаще всего такое состояние развивается после маточных кровотечений, после кровотечения в желудочно-кишечном тракте. Значительно реже состояние нехватки железа возникает в результате многократных кровотечений из носа, потерь крови в почках, легких, при травме и в стоматологии. В исключительных случаях железодефицитная анемия может развиться у донора крови, если частота кровосдачи была излишне высока, причем часто такое отмечается у доноров-женщин и при лечебных манипуляциях, например вследствие кровопускания у больного гипертонической болезнью.
Кроме того, по статистическим данным, до 30% женщин детородного возраста испытывают скрытый дефицит железа, у 10% обнаруживается железодефицитная анемия. Причинами развития болезни служат не только беременность и маточные кровотечения, но и болезненные нарушения менструального цикла, например полименорея, истощающая запасы ионов железа в организме и способствующая развитию его скрытого дефицита, в итоге выливающегося в болезнь – железодефицитную анемию. Врачи склонны считать, что и фибромиома матки может способствовать вымыванию железа из организма с последующим развитием анемии.
На втором месте в рейтинге причин развития постгеморрагической железодефицитной анемии стоят кровопотери из желудочно-кишечного тракта. Часто имея скрытый характер, такие потери крови с трудом поддаются своевременной диагностике. Поэтому, например, у мужчин кишечные кровотечения лидируют в перечне причин развития железодефицитной анемии. Возникать же они могут по самым разным поводам: при язвенной болезни желудка или двенадцатиперстной кишки, при эрозивных гастритах, гемморрагических хронических гастритах, инфекционных и воспалительных болезнях органов пищеварения с хроническим течением патологического процесса. Подчас больной теряет кровь из-за диафрагмальной грыжи пищевода, развития варикозной болезни вен прямой кишки или пищевода, банального геморроя, дивертикулеза толстого или тонкого кишечника, наконец, из-за развития опухолевого процесса.
Кровотечения в легких считаются довольно редкой причиной потери железа кровью, так же как и кровотечения из почек и мочевыводящих путей. Иногда потери железа можно объяснить другими болезнями крови – коагулопатиями, тромбоцитопениями и тромбоцитопатиями. Или созреванием гематомы, коллагенозом, васкулитом, болезнью Рандю – Вебера – Ослера.
У новорожденных и грудных детей состояние железодефицитной анемии иногда также возможно объяснить кровопотерей при предлежании плаценты или при повреждении плаценты в ходе выполнения кесарева сечения, при кишечном кровотечении, которое сопровождает некоторые инфекционные заболевания, и в некоторых других случаях. Серьезность такого положения в том, что дети, в отличие от взрослых, крайне чувствительны к дефициту железа.
Причиной развития железодефицитной анемии у ребенка может быть недостаток железа в его пищевом рационе, что отмечается при постоянном недоедании (или при голодании), при соблюдении определенной диеты в процессе лечения какого-либо заболевания (детской пищевой аллергии, например) или в результате однообразного питания с преобладанием сахаров и жиров (алиментарный дефицит железа возможен и у взрослых). В других случаях дефицит железа у ребенка является следствием железодефицитной анемии во время беременности у матери, или формируется в результате недоношенности и многоплодности, или по вине преждевременных родов. Недостаток железа у ребенка может сформироваться и в силу акушерских ошибок при оказании родовспоможения, например, если пуповину плода перевязали, не дожидаясь прекращения пульсации.
Длительное время специалисты считали основной причиной развития дефицита железа отсутствие хлористоводородной кислоты в желудочном соке (это заболевание называется ахилия). Соответственно выделяли гастрогенную или ахлоргидрическую железодефицитную анемию. В настоящее время установлено, что ахилия может иметь только дополнительное значение в нарушении всасывания железа в условиях повышенной потребности в нем организма. Атрофический гастрит с ахилией возникает вследствие дефицита железа, обусловленного снижением активности ферментов и клеточного дыхания в слизистой оболочке желудка. К нарушению всасывания железа могут приводить воспалительные, рубцовые или атрофические процессы в тонкой кишке, резекция тонкой кишки.
Говоря о возможных причинах развития дефицита железа в организме, не будет лишним упомянуть о таких ситуациях, при которых потребности самого организма в нем резко возрастают. Эти ситуации общеизвестны: тяжелые физические нагрузки, излишнее увлечение спортом, беременность и период кормления грудью, рост и развитие ребенка с рождения и до возмужания, причем два временных отрезка жизни ребенка – первый и второй год жизни и период полового созревания – требуют особо пристального внимания врачей и родителей. Почему спрос организма на ионы железа растет в приведенных случаях – понятно. При беременности железо требуется не только матери, но и растущему плоду: уровень содержания железа в крови в этот период крайне низок, и его малейшая потеря по разным поводам приводит к железодефицитной анемии.
Дефицит железа не наносит существенного вреда нашей иммунной системе, он может, как это ни странно, даже укрепить ее, поскольку для большинства бактерий железо – очень важный питательный элемент. Другими словами, люди, страдающие дефицитом железа, защищены от инфекций, поскольку болезнетворные микробы не находят себе полноценного питания. Однако, что касается расстройств других систем организма, опасный дефицит железа нельзя игнорировать.
Иногда, как уже упоминалось, на дефицит железа указывают странные привычки питания: развивается просто волчий аппетит на мороженое, картофельные чипсы, сельдерей или землянику, возникают не наблюдавшиеся ранее пристрастия к очень острой или соленой пище. Некоторые ученые предполагают, что это заболевание искажает нормальные вкусовые ощущения и потребности больного.
С психологической точки зрения железодефицит может свидетельствовать о пренебрежительном отношении человека к своему организму и состоянию здоровья, ведь нередко недостаток железа возникает вследствие неполноценного питания, дефицита свежего воздуха, движения и положительных эмоций, стимулирующих обменные процессы в организме. Чаще всего за таким невнимательным отношением к своему здоровью стоят глубинные психологические мотивы: человек либо погружен в тяжелые переживания и не придает значения ничему другому, либо привык в силу своей низкой самооценки и нездоровой жертвенности пренебрегать своими нуждами как малозначительными, либо подспудно и неосознанно стремится загнать свое здоровье в угол, воспринимая упадок сил и болезнь как наказание за что-то, как возможное искупление некой вины или, напротив, как попытку скрыться за болезнью от назревших проблем.
Как развивается дефицит железа
Механизм развития железодефицитной анемии связан с физиологической ролью железа в организме и его участием в процессах тканевого дыхания, о котором мы говорили во вступлении. К нашему несчастью, человеческий организм только в незначительной степени способен регулировать усвоение железа из пищи и не в состоянии контролировать его расходование. Поэтому происходит следующее: при нехватке ионов железа организм начинает расходовать собственные его запасы, хранящиеся до поры в кровяных депо, что влечет скрытый дефицит запасов железа, по мере нарастания которого сказывается недостаток железа в клетках, нарушающий ферментативную активность и процессы дыхания в тканях, после чего и развивается железодефицитная анемия, о которой идет речь.
Симптомы железодефицитной анемии
Набор симптомов при железодефицитной анемии зависит от выраженности дефицита железа и скорости его усугубления. Неспешно развивающееся патологическое состояние проходит два периода: скрытого дефицита железа и явной анемии, вызванной дефицитом железа.
В преддверии появления выраженных симптомов малокровия из-за недостатка железа у больного могут быть лишь неопределенные жалобы на самочувствие и маловыраженные признаки скрытого дефицита железа: общее недомогание, слабость, вялость и, соответственно, падение работоспособности на таком фоне. При тщательном расспросе больного опытный врач может выявить признаки изменения вкуса, сухость языка, затрудненность акта глотания, наличие приступов сердцебиения и небольшой одышки. При осмотре больного – сухость кожи и волос, ломкость ногтей, видимая атрофия сосочков на языке, «заеды».
Перечисленные симптомы однозначно вызваны постепенно развивающейся гипоксией тканей. К таким случаям относятся нерезко выраженные железодефицитные состояния, развивающиеся на протяжении длительного времени у женщин зрелого возраста вследствие повторных беременностей, родов и абортов, у женщин-доноров, у лиц обоего пола в период усиленного роста. Но все же у большинства больных при продолжающемся и нарастающем при нашем попустительстве дефиците железа, уже после исчерпания всех резервов организма, развивается железодефицитная анемия. Все вышеперечисленные симптомы скрытого периода становятся все более выраженными, усугубляются с течением времени. К ним присоединяются симптомы затруднения в сосредоточении внимания, головная боль после переутомления, учащающиеся приступы головокружения вплоть до повторяющихся обмороков. Следует подчеркнуть, что выраженность перечисленных симптомов напрямую зависит не от глубины дефицита железа, а от продолжительности заболевания и возраста больных. Чем старше человек, тем тяжелее он переносит заболевание, хотя, по объективным данным, степень малокровия у его молодого товарища по несчастью может быть глубже, серьезнее.
Малокровие из-за дефицита железа отличается также выраженными изменениями кожных покровов, ногтевых пластин и волос. У таких малокровных больных цвет кожи приобретает зеленоватый оттенок, сама кожа становится очень бледной, сухой, шелушащейся, дряблой. При этом на щеках легко «расцветает» нездоровый румянец. Волосы истончаются, сереют и редеют, рано покрываются сединой. Ногтевые пластины истончаются, становятся матовыми, волнистыми и легко ломаются. При далеко зашедшей тяжелой анемии ногти приобретают характерную ложкообразную вогнутую форму.
У анемичных больных нарастает общая мышечная слабость, что никогда не отмечается при заболевании другими видами малокровия. Нарушения, вызванные недостатком питания клеток, наблюдаются в слизистых оболочках дыхательной системы, пищеварительного тракта, половых органов. Изменения в пищеварительной системе помогают врачам подтвердить диагноз железодефицитной анемии, потому что наблюдаются исключительно при данной форме анемии. У большинства больных снижается аппетит и одновременно растет стремление к остро-кислой, соленой еде. При нарастании симптомов к общей картине неблагополучия присоединяются извращения вкуса и обоняния. Вопреки здравому смыслу больному жутко хочется отведать известки, мела, сырых неприготовленных круп, без конца сосать сосульки. Кстати, если в это время будет начато лечение препаратами железа, то вышеприведенные извращения быстро пройдут без следа.
В четверти случаев наблюдается глоссит (воспаление языка) и изменения полости рта. У больных снижаются вкусовые ощущения, появляются покалывание, жжение и чувство распирания в языке, особенно в его кончике. При осмотре обнаруживаются атрофические изменения слизистой оболочки языка, иногда трещины на кончике и по краям, в более тяжелых случаях – участки покраснения неправильной формы («географический язык») и афтозные изменения. Процесс также захватывает слизистую оболочку губ и полости рта. Появляются трещины губ и «заеды» в углах рта (хейлоз), изменения зубной эмали. Для страдающих железодефицитной анемией больных характерен синдром сидеропенической дисфагии (синдром Пламмера – Винсона). Суть его в том, что больной человек не в состоянии проглотить комочек сухой или плотной еды, у него появляется чувство присутствия инородного тела, сильно першит в горле. Симптоматичны нарушения работы желудка, дающие знать о себе тошнотой, отрыжкой, чувством тяжести в желудке. Появление этих признаков говорит врачу о развитии у больного анемией атрофического гастрита и ахилии.
Постоянно мучают одышка, отеки, сердцебиение и боль в груди. Для пожилых людей тяжелое течение анемии чревато развитием сердечно-сосудистой недостаточности.
Иногда дефицит железа проявляется лихорадкой, при которой температура обычно не превышает 37,5 °С и исчезает после приема препаратов железа.
Приведем перечень наиболее распространенных при железодефицитной анемии симптомов:
• низкий показатель гемоглобина в крови, когда при незначительно уменьшенном количестве эритроцитов каждый из них содержит меньше гемоглобина, чем в норме;
• ломкие ногти, легкоранимая кожа, слабые, тонкие, часто выпадающие волосы, трещины на губах и шум в ушах – обычные жалобы больных при недостатке железа в крови;
• частые головные боли, головокружение, склонность к обморокам, «мушки в глазах»;
• возможные капризы аппетита, желание есть мел, пристрастие к очень острой, соленой пище, не наблюдавшееся ранее, могут косвенно указывать на наличие железодефицита;
• бросающаяся в глаза бледность, повышенная утомляемость, низкая работоспособность, слабость, нередко апатия, а также ослабление внимания и повышенная раздражительность могут указывать на нехватку ионов железа в организме.
Специалистами-гематологами железодефицитная анемия характеризуется как заболевание с хроническим течением, при котором возможны периодические обострения и ремиссии. Отчасти поэтому малокровие врачи относят к опасным симптомам дефицита железа, прежде всего у беременных женщин – вследствие увеличения угрозы преждевременных родов.
В молодом возрасте дефицит железа рассматривается медиками как повышение риска нарушения развития, поведения, сна, возникновения депрессий и функциональных мышечных нарушений; у детей дефицит железа ограничивает способности к обучению, движению и речи. Поэтому будьте серьезны и бдительны, при подозрении на дефицит железа скорректируйте рацион питания (об этом поговорим ниже) и проконсультируйтесь с врачом.
Для того чтобы диагноз железодефицитной анемии был окончательно подтвержден, а причины ее возникновения однозначно понятны лечащему врачу, порой необходимо провести дополнительные исследования. Ими могут быть:
• определение уровня рH (кислотности) желудочного сока;
• исследования, позволяющие выявить паразитов в кале;
• исследования, выявляющие скрытую кровь в кале;
• определение выделения с калом предварительно введенного в организм изотопа 59 Fe (помогает диагностировать кишечное скрытое кровотечение);
• рентгенодиагностические манипуляции, связанные с обнаружением язвенной болезни желудка или двенадцатиперстной кишки, эрозивного гастрита, диафрагмальных грыж, варикозных вен пищевода, опухолей и прочих заболеваний, способствующих кровопотере;
• гинекологическое исследование;
• исследование у проктолога с целью выявления язвенного колита, геморроя или опухоли прямой кишки.
Уточнение диагноза
Для правильного определения схемы лечения необходимо отделить железодефицитную анемию от других гипохромных анемий, которые вызываются совершенно иными причинами. К ним относится достаточно большое количество патологических состояний, вызванных нарушениями процессов образования гемоглобина. Ими могут быть анемии при свинцовом отравлении или при врожденных нарушениях образования порфиринов, а также болезнь, названная талассемией. Гипохромные анемии отличаются от железодефицитных тем, что протекают, несмотря на высокую концентрацию ионов железа в крови. При этом полностью сохранены его запасы в депо, которые не расходуются для образования гемма. Поэтому симптомы тканевого дефицита железа при этих заболеваниях присутствовать не могут.
Следующим шагом в дифференциальной диагностике железодефицитной анемии служит выявление причин болезни. Как правило, в возникновении дефицита железа в большинстве случаев повинна хроническая кровопотеря.
Существующие в гематологии методики позволяют выявить скрытые кровопотери в большинстве случаев заболевания железодефицитной анемией с изначально неясным происхождением, например идиопатическая железодефицитная анемия. Для дифференциальной диагностики используются:
• методы определения физиологических потерь крови у менструирующих женщин;
• исследования, позволяющие исключить фибромиому матки;
• рентгенографические исследования желудка и кишечника;
• ирригоскопия, гастроскопия, колоно– и ректороманоскопия, которые проводят даже при наличии частых носовых кровотечений, полименореи и других болезненных состояниях, связанных с потерей крови, исключительно потому, что кровотечения из пищеварительного тракта являются ведущей причиной развития железодефицитной анемии у мужчин и даже у неменструирующих женщин, часто имея скрытый характер;
• лабораторные методы исследования крови, костного мозга и определение показателей обмена железа в организме. Например, выявить кровотечение в пищеварительном тракте и указать его причину и источник весьма непросто, отчасти врачу может помочь подсчет количества ретикулоцитов. Признак кровотечения – это рост числа ретикулоцитов, который отсутствует при железодефицитной анемии другого происхождения;
• иногда при доказанной кровопотере из желудочно-кишечной системы врачам никак не удается выявить источник кровотечения. В таких случаях они считают целесообразным провести диагностическую лапароскопию – малое хирургическое вмешательство, позволяющее визуально, глазом, рассмотреть то, что происходит непосредственно в брюшной полости.
Как лечиться будем?
Установив причину железодефицитной анемии, врачу необходимо составить индивидуальную схему лечения таким образом, чтобы как можно скорее устранить первопричину развития малокровия у больного. Собственно же лечение железодефицитной анемии заключается в ликвидации дефицита железа в организме.
Предпочтение отдается лекарственным препаратам для приема внутрь перед внутривенным или внутримышечным их введением. Определение схемы такого лечения – прерогатива лечащего врача. Но все же стоит сказать о том, что для приема внутрь ранее применяли восстановленное железо в дозе 1 г три раза в сутки, однако его применению сопутствовали диспепсические расстройства и его плохо переносили больные. Реже вызывают диспепсические расстройства и хорошо всасываются из пищеварительного канала сульфат железа и лактат железа, которые можно применять в дозах 0,5—1 г три раза в сутки. Выпускают таблетки, содержащие соли железа, – гемостимулин (1 таблетка три раза в сутки) и феррокаль (2—4 таблетки три раза в сутки). К препаратам железа, содержащим его комплексные соединения, относятся ферроцерон ( 0,3 г три раза в сутки) и ферамид ( 0,1 г три раза в сутки). Эффективны в лечении железодефицитной анемии препараты железа зарубежного производства – ферроплекс, конферон, сорбифер и другие. Для лучшей переносимости указанные препараты нужно принимать после еды, а для улучшения всасывания – совместно с аскорбиновой кислотой. Внутрь препараты железа принимают в течение всего терапевтического периода вплоть до нормализации содержания гемоглобина в крови, а затем врачи могут назначить для приема в течение двух-трех месяцев их пониженные дозы. Это практикуется для создания запасов железа в кровяных депо.
В случаях когда кровотечения продолжаются, необходимо с профилактическими целями проводить до пяти-шести одномесячных курсов лечения железосодержащими препаратами в год.
В специальной литературе часто высказывается мнение о том, что применение витаминов группы В в данном случае нецелесообразно. Однако железодефицитные анемии беременных, анемии после оперативных вмешательств на пищеварительном тракте отличаются дефицитом не только железа, но и различных витаминов. В таком случае витаминотерапия обязательна.
Больным железодефицитной анемией переливание крови (трансфузионную терапию) врачи проводят исключительно по жизненным показаниям. Например, перед родами или при необходимости срочного хирургического вмешательства. И цель переливания крови в подобных ситуациях иная: врачи добиваются не повышения гемоглобина в крови, а быстрого улучшения общего самочувствия и состояния больного перед предстоящим испытанием.
Как лечебные мероприятия должны рассматриваться и рекомендации по усиленной диете больного малокровием. Настоятельно рекомендуются к употреблению в пищу мясо и продукты, из него изготовленные, говяжья печенка, бобы, соя, петрушка, изюм, горох, шпинат, чернослив, гранаты, рис, хлеб, греча. Подробно о питании «худосочных» больных будет рассказано ниже.
После выписки из стационара все без исключения больные железодефицитной анемией подлежат диспансерному учету. Врачебное наблюдение в диспансере включает в себя своевременную диагностику и лечение заболеваний, способствующих образованию дефицита железа, не менее двух-четырех раз в год взятие крови на анализы с определением картины крови и уровня железа в сыворотке крови, профилактический прием препаратов железа для поддержки его запасов в организме на стабильном уровне, наблюдение за беременными, детьми до года, подростками, женщинами с обильными менструациями, фибромиомой матки, за теми, кто подвергся обширному хирургическому вмешательству на кишечнике, а также за постоянными донорами крови.
Для предупреждения развития скрытого дефицита железа у людей, отнесенных к группе риска, рекомендуется один-два месяца в году принимать железосодержащие препараты. Прием препаратов железа с профилактической целью показан людям, больным хронической неустранимой кровопотерей. Беременным следует проводить полугодичные курсы так называемого восполнения. Курс восполнения состоит в приеме 100 мг железа и 300 мкг фолиевой кислоты в сутки. Такое ежедневное поступление этих веществ в организм исключает анемию у беременных. Для предупреждения наступления железодефицитной анемии у доноров установлен максимальный объем кровосдачи в год: он не должен быть больше 800—1200 мл крови у мужчин и 400—800 мл у женщин.
Анемию легче предупредить, чем лечить, и позднее мы еще поговорим об этом. Завершить же главу о железодефицитных анемиях логично более подробным рассказом о постгеморрагической анемии в силу ее чрезмерной распространенности среди россиян. Подобные состояния развиваются в силу массированных потерь крови, причем не столь важно, куда изливается кровь – наружу или во внутренние полости тела. Важен только факт снижения общего объема крови в теле человека, что уже само по себе способно привести к нехватке кислорода в тканях и развитию тканевой гипоксии. Тяжесть клинической картины развивающегося малокровия прямо зависит от скорости потери крови. Поэтому принято выделять острую и хроническую постгеморрагические анемии.
Острые постгеморрагические анемии
Такие анемии развиваются вследствие травм, сопровождающихся нарушением целостности кровеносных сосудов, кровотечений из внутренних органов, чаще – при поражении желудочно-кишечного тракта, матки, легких, полостей сердца, после острой кровопотери при осложнениях беременности и родов. Чем крупнее калибр пораженного сосуда и чем ближе к сердцу он расположен, тем опаснее для жизни кровотечение. Так, при разрыве дуги аорты достаточно потерять менее 1 л крови, чтобы наступила смерть в связи с резким падением артериального давления и дефицитом наполнения полостей сердца. Смерть в таких случаях наступает прежде, чем происходит обескровливание органов. При кровотечениях из сосудов мелкого калибра смерть обычно наступает при потере более половины общего количества крови. Если кровотечение оказалось не смертельным, то кровопотеря впоследствии возмещается благодаря регенераторным процессам в костном мозге.
При острой кровопотере (1000 мл и более) в течение короткого времени на первое место выступают признаки коллапса и шока. Клиническая картина такой анемии характеризуется бледностью кожных покровов и видимых слизистых оболочек, слабостью, головокружением, шумом в ушах, холодным липким потом, резким снижением артериального давления и температуры тела, частым пульсом слабого наполнения (нитевидным), возбуждением, сменяющимся обморочным состоянием, иногда рвотой, цианозом, судорогами. Происходит потеря значительного количества железа (500 мг и более).
Диагноз обычно не труден, кроме случаев анемии, обусловленной внутренним кровотечением. В первые часы и сутки в организме отмечается эквивалентное уменьшение общего содержания форменных элементов и плазмы крови. В связи с этим гематокрит, число эритроцитов и уровень гемоглобина в единице объема крови остаются в рамках нормы. Снижен лишь показатель объема циркулирующих эритроцитов. Через два-три дня после кровопотери отмечается уменьшение уровня гемоглобина, числа эритроцитов в единице объема крови, а также гематокрита. Эти изменения являются результатом уменьшения количества жидкости, выводимой почками, снижения транспорта в сосуды межтканевой жидкости и лимфы. Цветовой показатель остается нормальным в связи с тем, что в крови циркулируют зрелые эритроциты, находившиеся в сосудистом русле до кровопотери. Общее содержание тромбоцитов и их число в единице объема крови обычно снижены в результате их потребления в процессе тромбообразования и разбавления крови тканевой жидкостью. Общее количество лейкоцитов и содержание в единице объема крови также уменьшены.
Примерно через четыре-пять дней после кровотечения в крови обнаруживается большое число молодых клеток эритроцитарного ростка гемопоэза: полихроматофильных и оксифильных эритроцитов. Число ретикулоцитов также значительно увеличивается (регенераторная и гиперрегенераторная анемия). Цветовой показатель ниже 0,85 (гипохромия эритроцитов) в связи с тем, что скорость синтеза гемоглобина отстает от общих темпов ликвидации анемии борющимся организмом. В костном мозге в это время выявляются признаки интенсификации эритропоэза: увеличивается количество эритробластов, различных форм нормобластов, а также ретикулоцитов (костномозговая компенсация кровопотери).
Лечение состоит в возмещении кровопотери. Больному переливают кровь, вводят такие кровезаменители, как полиглюкин, раствор альбумина, а также солевые растворы (их объем зависит от величины кровопотери). При развитии дефицита железа врачи назначают препараты железа. Прогноз зависит от длительности кровотечения, объема утраченной крови, компенсаторных процессов организма и регенераторной способности костного мозга.
Хронические постгеморрагические анемии
Понятно, что хронические постгеморрагические анемии являются частным вариантом железодефицитных анемий. Их развитие связано с нарастающим недостатком железа в организме, который связан с длительными или часто повторяющимися потерями крови вследствие нарушения целостности сосудов. Например, при прорастании в них раковых клеток, разрастании язвы, венозном застое, дисгормональной аменорее, расстройствах гемостаза (нарушение его сосудистого, тромбоцитарного, коагуляционного механизмов при геморрагических диатезах). Вместе с кровью организм теряет железо, которое не успевает восполнять извне, что снижает восстановительные способности костного мозга.
У больного отмечаются слабость, быстрая утомляемость, бледность кожи и видимых слизистых оболочек, звон или шум в ушах, головокружение, одышка, сердцебиение даже при незначительной физической нагрузке. Картина крови характеризуется гипохромией, микроцитозом, низким цветовым показателем (0,6—0,4), морфологическими изменениями эритроцитов – анизоцитоз, пойкилоцитоз, полихромазия. В связи с хронической кровопотерей возникает гипоксия тканей и органов, которая обусловливает развитие жировой дистрофии миокарда («тигровое сердце»), печени, почек, дистрофических изменений в клетках головного мозга. Появляются множественные точечные кровоизлияния в серозных и слизистых оболочках, во внутренних органах.
Лечение. Наилучшим методом лечения является удаление источника кровопотери (иссечение геморроидальных узлов, резекция желудка при кровоточащей язве и т. д.). Однако радикальное излечение основного заболевания не всегда возможно (например, при неоперабельном раке желудка). В качестве заместительной терапии, призванной восполнить потери крови, и стимуляции производства эритроцитов – эритропоэза – необходимо производить повторные переливания эритроцитарной массы. Обычно врачи рекомендуют переливание средних доз: 200—250 мл цельной крови или 125—150 мл эритроцитарной массы с интервалом в пять-шесть дней.
Очень важно назначение препаратов железа. Целесообразным считается использование препаратов, содержащих микроэлементы (медь, кобальт, марганец). Микроэлементы помогают утилизации железа, ускоряют процессы образования гемоглобина и поддерживают эритропоэз в организме.
Препараты железа назначаются внутрь и парентерально (минуя желудочно-кишечный тракт). В период лечения следует ограничить прием жиров, молока, мучных изделий, так как они уменьшают усвоение железа. Для достижения терапевтического эффекта необходимы достаточная дозировка препарата (3—5 г в сутки), длительность лечения, повторность курсов лечения, прием железа сразу после еды или во время нее, назначение аскорбиновой кислоты, которая является стабилизатором усвояемого железа в желудке.
Критериями правильности проводимого лечения будут служить повышение уровня общего железа в крови, рост концентрации гемоглобина, числа ретикулоцитов и эритроцитов и, конечно, улучшение самочувствия больного.
Анемия беременных
Малокровие у женщин в «интересном положении» – одно из возможных осложнений беременности, которое характеризуется снижением уровня и количества эритроцитов (красных кровяных телец). Причиной возникновения анемии у беременных является нарушение баланса сил – повышенное использование железа растущим плодом недостаточно компенсируется за счет питания в целом, или в пищевом рационе недостает конкретных белков и витаминов.
Чаще всего анемия появляется во второй половине беременности. Ее признаки: общая слабость, быстрая утомляемость, головокружение, иногда обморочные состояния, учащенное сердцебиение, одышка при физической нагрузке. Подобные жалобы появляются уже при анемии средней тяжести и тяжелой. При легкой степени анемии самочувствие беременной, как правило, не нарушено, и диагноз может быть поставлен только после исследования анализа крови.
Тяжесть течения анемии определяется по уровню гемоглобина. Различают три степени тяжести анемии беременных:
• легкая – гемоглобин 110—90 г/л;
• средняя – гемоглобин 90—70 г/л;
• тяжелая – гемоглобина меньше 70 г/л.
Анемия утяжеляет период беременности, осложняет процесс родов и послеродового периода, оказывает влияние на развитие плода. Часто присоединяется токсикоз второй половины беременности (появляются отеки), увеличивается риск преждевременных родов. В родах возникает слабость родовой деятельности, возрастает объем кровопотери. В послеродовом периоде снижается выработка грудного молока. Опасность для ребенка заключается в задержке его внутриутробного развития: из-за анемии плод начинает испытывать недостаток в кислороде и питательных веществах, в результате чего ребенок может родиться незрелым, с низким весом и впоследствии будет более восприимчив к инфекциям.
Диагностика включает обследование в женской консультации и стационаре. При ее проведении определяются:
• количество эритроцитов и гемоглобина, цветной показатель, гематокрит;
• показатели содержания железа, обмена железа, общий белок, белковые фракции.
Лечение анемии беременных
Невозможно вылечить анемию одной лишь диетой, без приема препаратов железа, так как лекарственное железо организм усваивает в 15—20 раз более эффективно, нежели из пищи. Препараты железаназначаются в виде таблеток и драже: актиферрин, ферроплекс, тардиферрон, сульфат железа и другие. Применяются также комплексные препараты, содержащие железо, витамины и микроэлементы, такие как прегнавит, фенюльс. Железо в инъекциях применяют при тяжелой степени анемии или при непереносимости препарата для внутреннего применения.
Следует помнить, что скорого излечения не последует, и не огорчаться, если анализы крови не будут изменяться в лучшую сторону в течение нескольких недель. К сожалению, легко и быстро чудеса случаются только в сказках, а в данном случае потребуется достаточно продолжительный курс терапии. Хорошо уже то, что, несмотря на отсутствие положительной динамики в анализах крови, общее самочувствие улучшается в первые дни приема препаратов железа. Увеличение содержания гемоглобина, зафиксированное лабораторными исследованиями, происходит только к концу третьей недели. Но не стоит бросать на этом лечение. Для стойкой нормализации уровня гемоглобина врачи рекомендуют после двух-трехмесячного лечения анемии не прекращать терапию, а только уменьшить вдвое дозу препарата.
Питание должно быть сбалансированным, а продукты подбираться таким образом, чтобы пищевой рацион содержал необходимое количество железа и белка. Поэтому рекомендуется диета, которая включает 120—200 г мяса или 150—250 г рыбы в день, 1 яйцо, до 1 кг молочных продуктов – сыра, творога, кефира, около 100 г жиров; овощей и фруктов – не менее 800 г. Причем морковь, репу, капусту, яблоки следует съедать в сыром виде.
Профилактика анемии требуется беременным с высоким риском развития малокровия. Кого из беременных женщин следует отнести к таким группам риска? В первую очередь это женщины, ранее страдавшие малокровием; многорожавшие женщины; женщины с хроническими инфекциями или с хроническими заболеваниями внутренних органов; беременные на ранних сроках (до 12 недель) с уровнем гемоглобина менее 120 г/л; женщины с многоплодной беременностью; беременные при развитии токсикоза и не в последнюю очередь женщины с обильными и длительными (свыше пяти дней) менструациями в предшествовавшие беременности годы.
Профилактика угрозы малокровия у будущей матери сводится к приему небольших доз препарата железа (1—2 таблетки в день) в течение полугода начиная с 12—14-й недели беременности. Вместе с тем необходимо скорректировать ежедневную диету, увеличив количество потребляемого мяса и говяжьей печени.
Анемия у детей
Без железа, как без воды, никому не обойтись. Это верно не только для взрослого организма, но и – особенно – для растущего детского. Дело в том, что этот драгоценный элемент влияет на значительное количество процессов жизнедеятельности организма малышей, особенно раннего возраста.
Железо играет важную роль в поддержке высокого уровня иммунной стойкости ребенка. Ученые доказали, что дефицит железа приводит к росту заболеваемости органов дыхания и желудочно-кишечного тракта. С другой стороны, дети, которые получали препараты железа по причине анемии, значительно реже болели респираторными и кишечными инфекциями. Если еще и указать, что дети раннего возраста вообще склонны к частым заболеваниям по причине несовершенства иммунной системы, то недостаток железа в питании может просто побуждать появление расстройств здоровья малыша.
Железо является неотъемлемым и незаменимым компонентом разнообразных белков и ферментов, окислительно-восстановительных процессов организма ребенка в целом. Уменьшение количества этого микроэлемента непременно приводит к нарушению образования гемоглобина, развития анемии и, как следствие, к трофическим расстройствам в органах и тканях.
Начальные запасы ребенок готовит для себя, еще находясь в утробе, благодаря своей матери. Железо поступает через плаценту. Этот процесс осуществляется на протяжении всей беременности, но наиболее активно начинается с 28—32-й недели беременности. Установлено, что интенсивность перенесения железа от матери к ребенку растет параллельно сроку беременности и массе плода. Специальный транспортный белок плода – трансферрин – связывает железо матери и переносит его в костный мозг и ткани тела малыша.
В костном мозге железо принимает участие в синтезе гемоглобина, а в тканях происходит образование ферментных систем, которые необходимы для нормального роста клеток. Избыток этого элемента переносится в печень и мышцы, где создается своеобразный его запас в депо.
Передача железа от матери к плоду осуществляется даже тогда, когда его концентрация в крови матери меньше, чем в крови ребенка. Малышу обязательно нужно взять свое количество железа. Исследования ученых показали, что и доношенные, и недоношенные дети при рождении получают по 70—75 мг железа на 1 кг массы, несмотря на то, есть или нет у матери во время беременности железодефицитная анемия! Вот так заботится природа о полноценном будущем человека.
Но иногда новорожденный может иметь недостаточный запас железа. Это случается тогда, когда у матери во время беременности были заболевания плаценты например, фетоплацентарная недостаточность. Такое состояние возникает при угрозах прерывания беременности, токсикозах, перенашивании, обострениях соматических и инфекционных заболеваний. Тогда обычно нарушается маточно-плацентарное кровообращение, что, в свою очередь, приводит к уменьшению поступления железа в организм плода. Еще одна из причин недополучения малышом железа – многоплодная беременность. Тогда весь запас железа как бы делится на несколько плодов.
По последним данным, для создания запасов железа достаточно большую роль играет время перевязывания пуповины. Установлено, что преждевременное перевязывание (в первые 1—2 минуты после рождения), как и позднее, приводит к недополучению 30—40 мг железа.
После рождения источником железа для организма ребенка становится поступление его из пищевых продуктов, а также использование запасов, которые были созданы во время внутриутробного роста. Но развитие малыша и обменные процессы в первый год жизни очень активны. Поэтому запасы быстро истощаются: у недоношенных новорожденных к трехмесячному возрасту, а у доношенных – к 5—6-му месяцу. У недоношенных малышей быстрее используется депо в виду их очень интенсивного роста, даже сравнительно с доношенными детьми.
Для детей до 3—4 месяцев материнское молоко является единственным продуктом питания, который обеспечивает равновесие обмена железа в организме. Это достигается благодаря сбалансированности состава грудного молока по всем ингредиентам и их четкому соответствию физиологическим потребностям организма ребенка. И хотя в женском молоке содержание железа довольно незначительно (0,2—1,5 мг на 1 л молока), существуют специальные механизмы для его эффективного усвоения (до 38—49%). Но когда малышу 5—6 месяцев, железа, которое он получает с молоком, уже не хватает для полноценного развития, наступает время ввести прикорм. Установлено, что при выборе продуктов для возобновления запасов железа необходимо учитывать не только количество микроэлемента, но и форму его соединений. Например, несмотря на то что общее количество железа в сухофруктах приблизительно в пять-шесть раз выше, чем в говяжьем мясе, железо в несколько раз лучше усваивается из мясного продукта. Коэффициент усвоения железа из говядины составляет 17—22%, а из сухофруктов – не больше 3%.
Известно также, что из продуктов животного происхождения железо лучше усваивается в виде гемма (небелковой части гемоглобина), которым богаты мясные продукты, но не субпродукты (печень, легкие, почки). А как известно, еще до недавнего времени педиатры при выявлении у детей анемии назначали употребление печени.
Усиливают всасывание железа аскорбиновая кислота, фруктоза, сорбит, алкоголь. И наоборот, снижают – кальций, оксалаты, фосфаты.
После рождения анемия развивается прежде всего по причине недостаточного поступления железа в организм ребенка с едой. Известно, что раннее искусственное вскармливание, использование неадаптированных молочных смесей, вскармливание малыша коровьим и, особенно козьим молоком, отсутствие в рационе ребенка мяса – предпосылки к формированию дефицита железа.
Другой причиной может быть повышенная потребность в железе у детей с быстрыми темпами роста. Это бывает у недоношенных детей, у детей с большой массой тела при рождении, детей второго полугодия жизни, пубертатного (подросткового) возраста.
Растет потеря железа при кровотечениях разных локализаций, нарушениях кишечного всасывания. Иногда значительная кровопотеря сопровождает становление менструальной функции у девочек подросткового возраста.
Дети, склонные к проявлениям аллергического диатеза, во время слущивания кожного эпителия также теряют железо.
Развитие железодефицитной анемии имеет достаточно четкую стадийность. Сначала наблюдается истощение запасов железа в тканях и печени. Никаких признаков этого состояния по ребенку вы не увидите. Мало того, обследования крови, которые выполняются в обычных клинических лабораториях, также покажут нормальные показатели гемоглобина, эритроцитов и даже содержания сывороточного железа. Врачи называют такое состояние прелатентным дефицитом железа. Чем оно опасно? Дело в том, что у детей при уменьшении тканевых запасов железа усвоение его из еды не увеличивается, а, напротив, уменьшается. Ученые объясняют это снижением активности ферментов кишечника.
После обеднения тканевых запасов содержание железа продолжает снижаться уже в крови. Специалисты трактуют это как появление латентной (скрытой) анемии, потому что хотя содержание гемоглобина и эритроцитов еще не изменяется, но количество сывороточного железа снижается. Такое состояние сопровождается значительным нарушением функции ферментов, которые содержат железо. А внимательные родители уже замечают изменения в здоровье малыша. Дети начинают часто болеть, кожа у них становится сухой, в уголках рта появляются раны, волосы тускнеют и утончаются, ногти приобретают хрупкость, соски языка сглаживаются. К этим признакам присоединяется бледность кожи. Интересной особенностью состояния дефицита железа становятся странные изменения вкуса и нюха. У детей может возникать желание грызть мел, штукатурку. Такие дети увлекаются запахом бензина, краски, эфира. Появление чего-то похожего должно вас насторожить.
Странным является то, что по большей части родители эти признаки не замечают. И часто педиатрам приходится диагностировать железодефицитную анемию уже с ее яркими проявлениями, когда ко всему указанному выше добавляются изменения многих систем и органов, которые возникают как признаки общеанемического синдрома. Это изменения со стороны нервной, сердечно-сосудистой, дыхательной, пищеварительной, иммунной систем. В анализе крови определяют снижение количества гемоглобина и эритроцитов.
Недавно было обнаружено, что дефицит железа способствует усилению всасывания в кишечнике свинца и, соответственно, развитию хронической свинцовой интоксикации. Особенно на это необходимо обращать внимание, если дети живут в больших городах, возле заводов, заправок, автомагистралей или же если их родители работают на предприятиях по переработке свинца. Опасность свинцовой интоксикации страшна тем, что может привести к нарушениям функции почек, нервной системы, крови. Поэтому железодефицитная анемия у детей – это очень опасное заболевание, которое при этом можно достаточно легко и просто предотвратить.
Профилактика анемии
Рациональное вскармливание, правильный режим дня и профилактические курсы препаратов железа для детей до 1—1,5 года не дадут развиться анемии. При грудном вскармливании профилактикой будет своевременное введение прикорма, особенно мясного пюре. В случае искусственного вскармливания детям рекомендуют давать приближенные по своим свойствам к грудному молоку молочные смеси, содержащие в нужных количествах и легкие для усвоения формы железа.
Особенное внимание нужно обратить на рацион детей второго полугодия жизни, когда собственные запасы железа истощаются и возникает неотложная потребность пополнить их поступление с едой. В этом особенно важную роль играет белковая часть суточного рациона ребенка. Ведь компонентами эритроцитов являются белок и железо. К продуктам, богатым белком и железом, принадлежат сыр, яйца, мясо, рыба, овощные и крупяные блюда.
Большое значение в питании детей для предотвращения возникновения железодефицитной анемии имеют также микроэлементы: медь, кобальт, марганец, никель, витамины, особенно группы В, аскорбиновая и фолиевая кислоты, а следовательно, и продукты, в состав которых они входят. К ним принадлежат: говядина, мозг, желток куриного яйца, овсяная и гречневая крупы, зеленый горошек, свекла, томаты, картофель, черная смородина, крыжовник, яблоки антоновка. Следовательно, важным фактором в профилактике железодефицитной анемии является своевременное и достаточное использование в рационе детей овощных и фруктовых соков, пюре, супов, свежих фруктов и ягод.
Лечение детской анемии
Целью лечения является устранение у ребенка дефицита железа и возобновление его запасов. Раньше бытовала мысль, что в легких случаях дефицит железа можно устранить только диетой. Это не так! Оказалось, что из пищевых продуктов всасывание железа очень ограниченно. Например, даже при правильно организованном рационе и обогащении диеты продуктами с высоким содержанием железа всосаться его может не больше 2,5 мг в сутки. Вместе с тем из современных лекарственных препаратов железа всасывается в 20 раз больше! То есть питание можно считать сегодня лишь вспомогательным компонентом в лечении анемии. Выбирая продукты, которые вы дополнительно введете малышу в питание, нужно ориентироваться не на общее содержание железа в продукте, а на форму, в которой оно существует. Именно форма определяет эффективность всасывания и усвоения железа. Железо геммового происхождения (в форме гемма) усваивается значительно лучше сравнительно с другими соединениями. В печени животных железо находится в форме, которая называется ферритин (специфический белок – депо железа) или трансферрин (транспортный белок, который переносит железо). В таком состоянии его усвоение незначительно.
Несмотря на большое содержание железа в некоторых продуктах растительного происхождения, они не способны удовлетворить естественную потребность ребенка в железе. Дело в том, что в растительных продуктах железо находится не в геммовой форме, доступность его из бобовых, злаковых, овощей и фруктов значительно ниже, чем из геммовых соединений, и зависит от целого ряда других факторов. Но выход есть. Сегодня существует большое количество железосодержащих препаратов. Детям раннего возраста назначаются препараты преимущественно в жидкой форме (капли, сиропы). Хорошо воспринимаются детьми актиферрин, гемофер, мальтофер. Лекарства назначают преимущественно за один-два часа до или после еды, а при плохой переносимости их употребляют и во время еды. Нельзя запивать препараты железа чаем, молоком, поскольку это снижает эффективность усвоения из кишечника.
Дозу препарата (в зависимости от степени анемии) и длительность его употребления должен определить ваш врач. Эффект от лечения, как правило, появляется постепенно. Сначала наблюдается уменьшение признаков анемии, и только впоследствии происходит нормализация гемоглобина.
Следующий важный момент комплекса лечения – это тщательным образом спланированный режим дня, условий которого обязательно нужно придерживаться. Ведь уровень гемоглобина у детей с анемией снижен, а поэтому их организм страдает от недостатка кислорода. Этим детям крайне необходимо бывать на свежем воздухе 4—6 часов в сутки. Полезным является также проведение общего массажа и гимнастики, которая способствует уменьшению вялости, гиподинамии и стимулирует обменные процессы.
Вы сможете уберечь своего ребенка от железодефицитной анемии или правильно лечить это заболевание, если не станете пренебрегать советами врачей. При малейшем подозрении на железодефицитную анемию обращайтесь за квалифицированной помощью.
Об использовании препаратов железа
В организме взрослого человека содержится в среднем 4 г железа, а при анемии его становится и того меньше. Что делать? Удачная попытка применения микстуры из железных опилок, замешанных на рейнском вине, была предпринята в Англии в XVII веке врачом Сиденхемом. Все последующие за этим годы медики лечили малокровие скорее по наитию, чем опираясь на научные факты. Только в ХХ веке было неопровержимо доказано, в чем кроется корень зла этой болезни. И в наши дни уже никто не мыслит себе более эффективного способа профилактики и лечения анемии, чем применение лекарственных форм на основе железа, которые поставляют организму железо в объемах, двадцатикратно превышающих те, что способны предоставить нам продукты питания.
Для лечения железодефицитной анемии традиционно используют различные препараты на основе неорганических и органических соединений железа: хелатные формы (легче усваиваются), а также геммовая форма – очищенное двухвалентное железо, полученное из крови крупного рогатого скота (гематоген). Кроме того, используются комплексные препараты, которые производятся на основе пантокрина.
Препараты железа делятся на следующие группы:
• для перорального (прием осуществляется через рот) и парентерального (внутривенно, или внутримышечно, или подкожно) применения;
• высоко– и низкодозированные;
• односоставные и комбинированные.
Оптимальная доза для лечения железодефицитного малокровия составляет 120 мг, для профилактики в два раза меньше – не более 60 мг.
Чаще всего восполнение недостающего железа проводят препаратами, вводимыми перорально, через желудок, чтобы избежать серьезных побочных явлений. При этом уровень гемоглобина повышается всего на два-три дня позже, чем при парентеральном введении лекарств. Кроме того, пероральный прием лекарств с железом не может довести организм до состояния гемосидероза даже при неправильной трактовке малокровия как железодефицитного.
Внутривенное введение практикуют только по специальным показаниям: болезни пищеварительного тракта с синдромом нарушенного кишечного всасывания или состояние после хирургического удаления верхних отделов тонкой кишки.
Прием железосодержащих препаратов нередко сопровождается побочными эффектами: диспепсическими расстройствами вследствие химического раздражения слизистой желудочно-кишечного тракта (чаще встречается при назначении дозы выше 180 мг в сутки). Поэтому чрезвычайно важно использование препаратов железа, в которых предусмотрены оптимальные условия для усвоения на уровне кишечника (сочетание с аскорбиновой кислотой, аминокислотами).
Передозировка железа не менее опасна, чем его недостаток. Поскольку больным приходится принимать очень большие дозы железа (сотни мг в сутки) из-за очень низкой его усвояемости (1—2% и меньше), то в клетки кишечника поступает его избыточное количество. Это ведет к различным побочным эффектам (изжога, боли в области желудка, диспепсия, запоры, головная боль, головокружение, аллергические реакции, потемнение эмали зубов и т. д.). Дети реагируют на передозировку железосодержащих препаратов особенно остро, поэтому ни в коем случае нельзя заниматься самолечением анемии! Только за последние 10 лет в мире зафиксировано 11 тысяч случаев отравления детей препаратами железа, и есть даже смертельные случаи.
Важно!
Не пользуйтесь препаратами с высоким содержанием железа без рекомендации врача во избежание осложнений. Долговременное применение таких препаратов может привести к опасному избыточному содержанию железа и впоследствии к отравлению организма.
Глава 3
Прочие дефицитные анемии
Витамин В12 –дефицитная
Впервые эту разновидность дефицитных анемий описали более 150 лет назад, назвав ее гибельной анемией. Причины, провоцирующие развитие злокачественного малокровия, допустимо разделить на две основные группы:
• недостаток витамина В12 в пищевом рационе;
• дефекты усвоения витамина В12, поступившего в организм.
Анемии, возникающие по этой причине, протекают тяжело, трудно поддаются лечению и потому назваются гибельными (пернициозными) или анемиями Аддисона – Бирмера. Витамин В12, или цианокобаламин, как правило, находится в животных продуктах питания, таких как мясо, яйца, сыр, печень, молоко, почки, где он связан с белком. При термической обработке продуктов и в желудке цианокобаламин освобождается от связи с белком и, став свободным, образует комплекс с вырабатывающимся в желудке гликопротеином, а затем уже всасывается в кровь. Недостаточное количество витамина В12 в перечисленных продуктах, вынужденное голодание или сознательный отказ от употребления в пищу продуктов животного происхождения (вегетарианство) нередко обусловливают развитие витамин В12 –дефицитной анемии.
Запасов витамина В12 в организме вполне достаточно для нормальной жизнедеятельности. В норме его около 2—5 мг, основная его часть хранится в клетках печени. Из организма ежедневно выводится с экскрементами около 2—5 мкг. В связи с подобной арифметикой дефицит витамина развивается медленно, достигая апогея лишь через четыре-шесть лет существования в условиях значительного снижении его поступления и (или) усвоения.
Дефицит витамина В12, образовавшийся по вине нарушенного его всасывания в организме, может быть следствием:
• уменьшения или прекращения синтеза внутреннего фактора Кастла (особого вещества гликопротеина, образуемого клетками желудка);
• дефекта всасывания комплекса «витамин В12 + + гликопротеин» в подвздошной кишке;
• повышенного потребления витамина;
• расходования его в кишечнике чрезмерно размножившимися паразитами или микроорганизмами во вред организму.
Недостаток любого происхождения витамина В12 в дальнейшем провоцирует нарушения производства нуклеиновых кислот в крови, обмена жирных кислот в тканях, приводя в итоге к расстройству процессов деления и созревания красных кровяных телец (эритроцитов). Эритроциты увеличиваются в размерах, трансформируясь в мегалобласты и мегалоциты, напоминая эритрокариоциты и мегалоциты эмбриона. Однако это сходство только внешнее. Дело в том, что эритроциты эмбриона полноценно обеспечивают свою транспортную функцию кислорода, а эритроциты, образующиеся в условиях дефицита витамина В12, являются результатом патологического производства. Они характеризуются малой активностью, низкой устойчивостью и короткой продолжительностью жизни. Большая их часть (до 50%, в норме около 20%) разрушается в костном мозге. В связи с этим существенно уменьшается число эритроцитов и в периферической крови. Развивается малокровие.
В12 –дефицитная анемия, как правило, характеризуется наличием внешних признаков авитаминоза и изменениями в желудочно-кишечном тракте. Развивается глоссит, стоматит, формируется «полированный» язык в результате атрофии его сосочков; наблюдается гастроэнтероколит, что усугубляет течение анемии; прогрессирует неврологический синдром. Большинство перечисленных отклонений являются следствием нарушения в организме процессов обмена жирных кислот, которые могут проявляться психическими расстройствами по типу бреда и галлюцинаций, шаткой походкой, парестезиями, болевыми ощущениями и онемением конечностей.
Фолиеводефицитные анемии
Фолиевая кислота – это сложное комплексное соединение. Соединения фолиевой кислоты называются фолаты. Наибольшее количество фолатов содержится в печени, мясе, дрожжах и шпинате. Однако при кулинарной обработке более половины их разрушается. При недостаточном поступлении запасы фолиевой кислоты в организме исчерпываются в течение трех-четырех месяцев.
Причины развития фолиеводефицитных анемий (так же как и витамин В12 –дефицитных) условно делятся на две группы:
• недостаток фолатов в пищевом рационе;
• дефекты усвоения фолиевой кислоты, поступившей в организм, и нарушение ее транспортировки к гемопоэтической ткани.
Внешние проявления данной формы анемии в большинстве совпадают с симптоматикой витамин В12 –дефицитной анемии. Однако при этом отсутствуют гастроэнтероколитический и неврологический синдромы. В12 – и фолиеводефицитные анемии развиваются, как правило, изолированно, весьма редко – сочетанно. Во многом патогенез их сходен, но вместе с тем имеет и существенные отличия. В связи с этим неверно ставить знак равенства между этими разновидностями анемий и обозначать их как одну – витамин В12 –фолиеводефицитную анемию. Эта неточность в названии и классификации в практической медицине приводит к тому, что пациентам с мегалобластической анемией нередко одновременно назначают препараты витамина В12 и фолиевой кислоты, хотя в этом нет необходимости. В связи с этим началу лечения должна предшествовать тщательная дифференциальная диагностика этих разновидностей малокровия.
Витамин В12 – и (или) фолиевонезависимые мегалобластические анемии
Развитие мегалобластических анемий возможно по следующим причинам:
• дефицит витамина В12 и (или) фолиевой кислоты;
• нарушения синтеза пуриновых или пиримидиновых оснований, необходимых для синтеза нуклеиновых кислот;
• наследственное снижение активности ферментов, участвующих в производстве фолиевой, адениловой, оротовой, гуаниловой кислот.
Суть патогенеза болезни сводится к тому, что в организме перестают вырабатываться соединения, необходимые для биосинтеза ДНК. Например, тимидинфосфат, уридинфосфат, оротовая кислота. Из-за отсутствия перечисленного строительного материала нарушается структура ДНК, теряется заключенная в генетической цепочке информация, управляющая синтезом полипептидов, что и приводит к перерождению нормобластического типа эритропоэза (кровообразования эритроцитов) в мегалобластический.
Мегалобластическое малокровие проявляется так же, как витамин В12 –дефицитная анемия.
Лечение В12 – и фолиеводефицитной анемии
Комплекс лечебных мероприятий при В12 –дефицитной анемии врачи проводят с обязательным учетом этиологии, выраженности анемии и наличия неврологических нарушений. При этом ведущими в выборе схемы лечения являются для них следующие положения:
• непременным условием лечения В12 –дефицитной анемии при глистной инвазии является дегельминтизация (для изгнания широкого лентеца назначают фенасал по определенной схеме или экстракт мужского папоротника);
• при органических заболеваниях кишечника и поносах следует применять ферментные препараты (панзинорм, фестал, панкреатин), а также закрепляющие средства (карбонат кальция в сочетании с дерматолом);
• нормализация кишечной флоры достигается приемом ферментных препаратов (панзинорм, фестал, панкреатин), а также подбором диеты, способствующей ликвидации синдромов гнилостной или бродильной диспепсии;
• сбалансированное питание с достаточным содержанием витаминов, белка, безусловным запрещением алкоголя – непременное условие лечения В12 – и фолиеводефицитной анемии;
• патогенетическая терапия осуществляется с помощью парентерального введения витамина В12. Гемотрансфузии врачи проводят лишь при значительном снижении гемоглобина и проявлении симптомов коматозного состояния. Рекомендуется вводить эритроцитную массу по 250—300 мл (5—6 трансфузий). Преднизолон (20—30 мг/сут) рекомендуется при аутоиммунной природе заболевания.
В настоящее время применение витамина В12 сделало прогноз лечение В12 –дефицитной анемии благоприятным. При адекватной терапии больные живут длительное время.
Глава 4
Гемолитическая анемия
Вынесенное в заголовок определение включает в себя большую группу заболеваний, которые отличаются друг от друга по причинам возникновения, механизмам развития болезни в организме, внешним проявлениям и схемам лечения. Основным и единым для них признаком является ускоренный распад и сокращение продолжительности жизни эритроцитов.
Если в нормальных условиях существования продолжительность жизни эритроцитов составляет, как правило, 100—120 дней, то при наличии гемолитической анемии они усиленно разрушаются и срок их жизни сокращается до 12—14 дней.
Буквальное разрушение эритроцитов (определяется как патологический гемолиз) происходит преимущественно внутри сосудов. Внутри клеток распад эритроцитов возможен только в селезенке. Процесс внутриклеточного разрушения сразу заявляет о себе повышением в сыворотке крови свободного билирубина и увеличением выделения уробилина с экскрементами. В дальнейшем это может сказаться камнями в желчных протоках и желчном пузыре.
Согласно превалирующей в настоящее время классификации гемолитические анемии разделяют на две группы:
• наследственные;
• приобретенные.
Различаются две группы тем, что наследственные анемии люди получают вследствие действия дефектных генетических факторов на жизнь эритроцитов, а приобретенные развиваются под действием внешних причин, способных разрушить изначально здоровые эритроциты.
Наследственные гемолитические анемии
Болезнь Минковского – Шоффара, или Наследственный микросфероцитоз
Назван так в честь исследователей, впервые его описавших еще в 1900 году. Причина болезни – в генетическом дефекте мембранного белка эритроцита. Неполноценная мембрана пропускает внутрь эритроцита чрезмерное количество ионов натрия и способствует накоплению в нем воды. В результате образуются сфероциты. Сфероциты, или сферические эритроциты, не в состоянии протискиваться в узких просветах кровотока, например, при проходе в синусы селезенки, что ведет к застою движения эритроцитов, от которых отщепляются частички их поверхности, а из них в свою очередь образуются микросфероциты. Кстати, отсюда и название болезни – микросфероцитоз. Разрушенные эритроциты утилизируются макрофагами селезенки.
Процесс постоянного гемолиза эритроцитов в селезенке вынуждает ее разрастаться, наращивать пульпу, чтобы справиться с ситуацией. Поэтому орган со временем ощутимо увеличивается в размерах, обычно выступая из-под подреберья на 2—3 см. Распад эритроцитов в сыворотке способствует росту свободного билирубина в крови, откуда он поступает в кишечник и выводится из организма естественными путями в виде стеркобилина, суточное количество которого при данной болезни двадцатикратно превышает норму.
Клиническая картина
Внешние проявления заболевания зависят от выраженности процесса разрушения эритроцитов. Чаще всего первые симптомы болезни выявляются в юношеском возрасте, а у детей она обычно обнаруживается при обследовании по поводу заболевания их родственников.
Вне обострения процесса жалобы могут отсутствовать, по мере усугубления ситуации у больного появляются жалобы на слабость, головокружение, повышение температуры. Для врача основным клиническим симптомом служит желтуха, которая длительное время может оставаться единственным внешним проявлением заболевания. Интенсивность желтухи зависит от двух факторов: от скорости гемолиза и от способности печени перерабатывать непрестанно поступающий свободный билирубин. Поэтому чем здоровее изначально печень, тем менее выражена желтуха.
При лабораторном исследовании мочи свободный билирубин в ней не находят. Кал интенсивного темно-коричневого цвета. Характерная для болезни склонность к камнеобразованию может спровоцировать приступ печеночной колики. При механической закупорке общего желчного протока развивается картина обтурационной желтухи: кожный зуд, желчные пигменты в моче и пр.
Печень при спокойном течении заболевания без осложнений, как правило, нормальных размеров, лишь изредка у больных, долгое время страдающих гемолитической анемией, отмечается ее увеличение. У детей наблюдаются симптомы замедленного развития. Также отмечаются изменения лицевого скелета по типу башенного черепа, формирование седловидного носа, узких глазниц, высокого стояния неба и нарушения прикуса зубов.
У каждого больного степень выраженности болезни различна. Если у некоторых больных чаще отмечается незначительное уменьшение количества гемоглобина, то у других больных малокровие вообще отсутствует. В пожилом возрасте порой встречаются трудно поддающиеся лечению трофические язвы голени, что связано с гемолизом эритроцитов в мелких капиллярах нижних конечностей.
Заболевание протекает с характерными гемолитическими кризами, которые выражаются в резком усилении обычных симптомов. По мере роста жалоб повышается температура тела больного, вызванная усиленным распадом эритроцитов, нарастает интенсивность желтухи, присоединяются сильные боли в животе и рвота. Гемолитические кризы обычно бывают спровоцированы сторонней инфекцией, переохлаждением, а у женщин развиваются в связи с беременностью. Частота кризов строго индивидуальна, у некоторых они вообще отсутствуют.
Диагноз
Для врача диагноз наследственного микросфероцитоза ясен при наличии у обследуемого пациента чередования кризов и ремиссий, желтухи, увеличенной в размерах селезенки (спленомегалия), болей в правом подреберье, признаков малокровия, подтвержденных показателями лабораторного исследования крови (нормохромная анемия, ретикулоцитоз, микросфероцитоз). Дополнительным подтверждением правильности диагноза может служить ряд лабораторных тестов. Например, установлению верного диагноза помогает проба Кумбса, с помощью которой выявляют зафиксированные на эритроцитах аутоантитела при гемолитических аутоиммунных анемиях.
Важное социальное значение несет целенаправленное обследование специалистом близких родственников заболевших. При этом у некоторых из них могут быть выявлены едва уловимые признаки разрушения эритроцитов, определяемые врачом как микросфероцитоз без выраженных клинических проявлений. Вероятность развития заболевания у детей, если один из родителей болен микросфероцитозом, чуть менее 50%.
Лечение
К сожалению, единственным эффективным способом лечения больных наследственным микросфероцитозом является хирургическое удаление селезенки – спленэктомия. Удаление дает практически полное излечение, несмотря на то что эритроциты сохраняют свои болезнетворные свойства – микросфероцитоз и снижение осмотической резистентности.
Но операция возможна не у всех больных. Ее проводят только при наличии частых гемолитических кризов, инфарктах селезенки, прогрессирующем развитии анемии, частых приступах печеночной колики. По возможности вместе с селезенкой хирурги стараются удалить желчный пузырь. Прогноз жизни при наследственном микросфероцитозе благоприятен: большинство больных доживают до старости.
Талассемии
В понятие талассемии объединена целая группа гемолитических анемий, передаваемых по наследству. Общей для них чертой является отчетливая гипохромия красных кровяных телец (эритроцитов), диагностируемая на фоне нормального или даже повышенного содержания ионов железа в кровяной сыворотке. Вместе с тем довольно часто у больных отмечается повышенный билирубин в крови и умеренный ретикулоцитоз. Селезенка, как правило, увеличена и легко прощупывается. Клинические проявления у конкретного больного напрямую зависят от того, каким образом произошло наследование болезни: от одного из родителей или от обоих. На общую картину болезни влияет и тип нарушения одной из четырех цепочек гемоглобина.
Причины ускоренного гемолиза эритроцитов вызваны измененной структурой клетки, что происходит в результате патологического изменения соотношения цепей глобина внутри самой клетки. При талассемии, кроме укорочения жизни эритроцитов, гибнут клетки костного мозга – эритрокариоциты, ответственные за эффективное кровообразование. Эритропоэз становится неэффективным.
Внешние и внутренние проявления талассемии, передаваемой от обоих родителей, складываются в клиническую картину тяжелой гипохромной анемии с резко выраженным анизоцитозом эритроцитов и наличием в крови так называемых мишеневидных форм эритроцитов. «Мишени» образуются тогда, когда на месте нормального просветления в центре эритроцита формируется пятно гемоглобина, напоминающее мишень. Болезненные изменения, происходящие в организме, виновны в формировании у больного башенного черепа и седловидного носа, в изменении расположения зубов и неправильном прикусе. Раннее малокровие сказывается на умственном и физическом развитии ребенка, его кожные покровы обычно желтушного оттенка, увеличена селезенка. К сожалению, при тяжелом течении анемии дети умирают, не дожив до года. Но встречаются и менее тяжелые формы гомозиготной талассемии, дающие больным детям возможность при правильном и своевременном лечении дожить до зрелого возраста.
Талассемия, передающаяся от одного родителя, или гетерозиготная, способна протекать с менее выраженными ухудшениями показателей крови. Гипохромное малокровие может быть умеренным, ретикулоцитоз – незначительным, а признаки ускоренного гемолиза эритроцитов – отсутствовать; желтуха лишь слегка выражена, а селезенка мало увеличена в размерах.
Диагноз
Диагностическим признаком талассемии служат нормальные или повышенные цифры содержания железа в сыворотке крови. Другая важная для диагностики проба заключается в том, что при железодефицитном малокровии прием железосодержащих лекарств неизбежно приводит к росту количества ретикулоцитов в крови уже к середине второй недели терапии, а при талассемии, какое бы количество железа ни употреблял больной, уровень ретикулоцитов остается неизменным.
Конкретная форма талассемии определяется только при специальном исследовании всех четырех цепочек гемоглобина.
Лечение
Лечение тяжелого гомозиготного малокровия заключается в попытках переливанием эритроцитов скорректировать картину крови. Нужное количество крови для переливания рассчитывают так, чтобы удержать уровень гемоглобина на 85 г/л. Переизбыток железа из организма выводится.
Лечебное воздействие способна оказать пересадка (трансплантация) костного мозга. Спленэктомия – хирургическое удаление селезенки, показана исключительно при тяжелых формах гемолиза и катастрофическом увеличении органа. Но врачи к ней прибегают редко, стараясь в полной мере использовать бескровные методы терапии.
Профилактика: табу на инцест.
Наследственные гемолитические анемии с дефицитом активности ферментов
В общей основе возникновения патологии лежит дефицит активности некоторых ферментов эритроцитов, в результате чего они (эритроциты) становятся болезненно чувствительными к воздействию различных веществ растительного происхождения, в том числе и лекарственных препаратов. Самой распространенной из несфероцитарных гемолитических анемий является острая гемолитическая анемия, обусловленная дефицитом специфического фермента со сложным обозначением Г-6-ФДГ. У детей с его недостаточностью может проявиться фавизм.
Фавизм – это острая гемолитическая анемия, отличающаяся бурным течением. Развивается у детей с дефицитом указанного фермента при употреблении в пищу конских бобов или вдыхании пыльцы растения Vicia Fava. Впервые заболевание было описано более полувека назад, тогда и было указано на его семейный характер.
Фавизм возникает у детей преимущественно дошкольного возраста, чаще у мальчиков. Развивается обычно бурно. После вдыхания пыльцы цветов растения Vicia Fava симптомы болезни появляются уже через несколько минут, а после употребления в пищу конских бобов – в течение 5—24 часов. Возникают озноб, высокая температура, тошнота, рвота, головная боль, возможны помрачение сознания и состояние, близкое к коллапсу. Постепенно нарастает желтуха, увеличиваются печень, селезенка. У многих больных развивается гемоглобинурия. Количество эритроцитов в течение нескольких суток снижается до 1 ґ 1012 клеток/л. Иногда определяют высокий нейтрофильный лейкоцитоз. Уровень непрямого билирубина повышен. Осмотическая резистентность эритроцитов нормальная или снижена. Реакция Кумбса, как прямая, так и непрямая, бывает положительной у большинства больных в течение первой недели заболевания. Острый период обычно продолжается от двух до шести дней, несколько дольше длится желтуха. После восстановления состава периферической крови развивается иммунитет, который сохраняется 6 недель. Прогноз для жизни медики в основном дают благоприятный.
Острая гемолитическая, или лекарственная, анемия
Гемолитический криз могут вызвать самые разные причины. Например, прием даже обычных анальгетиков, сульфаниламидных и противомалярийных препаратов, витамина K, некоторых химиотерапевтических препаратов, таких как ПАСК или фурадонин. Употребление в пищу бобовых и стручковых растительных продуктов питания также может завершиться гемолитическим кризом. Тяжесть грянувшего гемолитического процесса напрямую зависит от количества фермента Г-6-ФДГ и от дозы препарата или количества продукта, спровоцировавшего криз. Особенностью реакции является то, что гемолиз эритроцитов наступает не сразу, а растянут по времени, обычно на два-три дня с момента приема препаратов-провокаторов.
В тяжелых случаях у больных повышается до верхних пределов температура тела, наступает резкая слабость, выраженная одышка, сердцебиение, появляются боли в животе и спине, сопровождающиеся обильной рвотой. Состояние больного быстро ухудшается вплоть до коллаптоидного состояния. Типичным признаком приближающегося коллапса служит появление мочи темного, вплоть до черного, цвета. Такое окрашивание мочи диктуется выведением из организма гемосидерина, образующегося в результате внутрисосудистого распада эритроцитов, который, неустанно прогрессируя, способен вылиться в приступ острой почечной недостаточности. Одновременно проявляется желтушность кожных покровов и видимых слизистых оболочек, прощупывается увеличенная селезенка, реже можно прощупать нижний край печени в правом подреберье. Как правило, спустя неделю распад эритроцитов прекращается. Гемолиз прекращается независимо от того, продолжается ли прием препарата, вызвавшего приступ, или нет.
Диагноз острой гемолитической анемии, связанной с дефицитом Г-6-ФДГ, достаточно прост для квалифицированного врача: четкая типичная клиническая картина в сочетании с лабораторными показателями острого гемолиза и дефицита в крови названного фермента при явной связи приступа с приемом лекарств однозначно говорит об этой форме гемолитической анемии. Лишним подтверждением служит выявленная нехватка фермента в эритроцитах крови у близких родственников.
Основным методом лечения данной разновидности малокровия служат вполне очевидные манипуляции: многократные, один или два раза в неделю, трансфузии в количестве до полулитра свежей крови одной группы и внутривенные вливания больших количеств 5%-ного раствора глюкозы или физиологического раствора. Для снятия и предупреждения развития шока используют преднизолон, промедол или морфин. Подчас требуется применение кордиамина и камфоры. В случае если течение болезни усугубляется острой почечной недостаточностью, проводят обычный комплекс терапевтических процедур. При отсутствии эффекта неизбежно проведение искусственного гемодиализа.
Чтобы предупредить гемолитические кризы, следует скрупулезно собрать сведения у больного. Это необходимо сделать до введения лекарственных препаратов, способных спровоцировать ухудшение. Со стороны сбор анамнеза напоминает исповедь – врач спрашивает, а больной чистосердечно отвечает, помогая тем самым себе и своему лечащему врачу. Это очень ответственное мероприятие.
Прогноз для жизни и здоровья больного при данной форме анемии неутешителен в том случае, если развивается почечная недостаточность и анурия. Смерть может наступить при молниеносном течении заболевания от острой аноксии или шока.
Приобретенные гемолитические анемии
Аутоиммунная гемолитическая анемия
Среди группы приобретенных гемолитических анемий чаще других встречается аутоиммунная гемолитическая анемия. В медицинской литературе начало развития этой болезни обычно связывают с появлением в организме антител к собственным эритроцитам. Организм ополчается на свои же эритроциты и «бьет» их как чужих из-за поломки системы опознавания «свой – чужой»: иммунная система воспринимает эритроцитарный антиген как чужеродный и начинает вырабатывать к нему антитела. После фиксации аутоантител на эритроцитах последние захватываются клетками ретикулогистиоцитарной системы, где подвергаются агглютинации и распаду. Гемолиз эритроцитов происходит главным образом в селезенке, печени, костном мозге.
Различают симптоматические и идиопатические гемолитические аутоиммунные анемии. Симптоматические аутоиммунные анемии сопровождают различные заболевания, связанные с нарушениями в иммунной системе человека. Наиболее часто они встречаются при хроническом лимфолейкозе, лимфогранулематозе, остром лейкозе, при циррозе, хронических гепатитах, ревматоидном артрите, при системной красной волчанке.
В тех же случаях, когда врачам не удается увязать образование аутоантител с тем или иным патологическим процессом, принято говорить об идиопатической аутоиммунной гемолитической анемии. Подобный диагноз выносится врачами примерно в половине случаев.
Аутоантитела к эритроцитам принадлежат к различным типам. По серологическому принципу аутоиммунные гемолитические анемии делятся на несколько форм:
• анемии с неполными тепловыми агглютининами;
• анемии с тепловыми гемолизинами;
• анемии с полными холодовыми агглютининами;
• анемии с двухфазными гемолизинами;
• анемии с агглютининами против нормобластов костного мозга.
Каждая из этих форм имеет свои особенности в клинической картине и диагностике. Наиболее часто встречаются анемии с неполными тепловыми агглютининами, составляющие до 4/5 всех случаев аутоиммунных гемолитических анемий. По клиническому течению выделяют острую и хроническую формы данного заболевания.
Острую форму отличает внезапное начало: наваливается резкая слабость, кожные покровы быстро желтеют, больного бьет лихорадка, донимают одышка и приступы сердцебиения.
При хроническом течении заболевания приступ развивается неспешно, подкрадывается исподволь. При этом общее состояние больных мало изменяется, несмотря на выраженную анемичность больного. Такие симптомы, как одышка и сердцебиение, могут вообще отсутствовать. Секрет тут в том, что при неспешном развитии болезни организм больного постепенно адаптируется к состоянию хронической гипоксии. При желании можно прощупать у больного край увеличенной селезенки, немного реже – печени.
При аутоиммунной анемии, связанной с холодовой аллергией, которая характеризуется плохой переносимостью минусовых температур с развитием симптомов крапивницы, синдрома Рейно и гемоглобинурии, течение заболевания отличается склонностью к обострениям или гемолитическим кризам. Ухудшение провоцируют вирусные инфекции вкупе с переохлаждением. При лабораторных исследованиях крови выявляется нормохромная или умеренно гиперхромная анемия различной степени, ретикулоцитоз, нормоцитоз. Для холодовой аутоиммунной гемолитической анемии характерна реакция агглютинации (склеивания) эритроцитов сразу после взятия крови и непосредственно в мазке, которая исчезает при согревании. СОЭ сильно увеличена. Число тромбоцитов неизменно. Также фиксируется увеличение количества непрямого билирубина. В кале повышен уровень стеркобилина.
Диагноз аутоиммунной гемолитической анемии возможен при сочетании двух признаков: наличия симптомов повышенного гемолиза и обнаружения фиксированных на поверхности эритроцитов антител. Аутоантитела на эритроцитах выявляют с помощью уже упоминавшейся пробы Кумбса. Различают прямую и непрямую пробы Кумбса. Прямая проба выпадает положительной в большинстве случаев аутоиммунной гемолитической анемии. Отрицательный результат прямой пробы означает отсутствие антител на поверхности эритроцита и не исключает наличия свободных циркулирующих антител в плазме. Для выявления свободных антител применяют непрямую пробу Кумбса.
Аутоиммунные гемолитические анемии хорошо поддаются лечению глюкокортикоидными гормонами, которые способны прекратить распад эритроцитов в большинстве случаев болезни. После наступления ремиссии доза гормонов постепенно уменьшается. Поддерживающая доза составляет 5—10 мг/сут. Лечение проводится на протяжении двух-трех месяцев, до исчезновения всех клинических признаков гемолиза и отрицательных результатов пробы Кумбса. У некоторых больных эффект оказывают иммунодепрессанты (6-меркаптопурин, азатиоприн, хлорамбуцил), а также противомалярийные препараты (делагил, резохин). При рецидивирующих формах заболевания и отсутствии эффекта от применения глюкокортикоидов и иммунодепрессантов показана опять же спленэктомия – удаление селезенки. Гемотрансфузии у больных аутоиммунной гемолитической анемией следует проводить только по жизненным показаниям (резкое падение гемоглобина, потеря сознания).
Глава 5
Лечение с помощью питания
Что понимается под сбалансированным питанием?
В наш организм должно поступать около 50 незаменимых компонентов питания (8 аминокислот, большинство витаминов, минеральные вещества, полиненасыщенные жирные кислоты и др.) и заменимые компоненты, которые синтезируются из других частей рациона (некоторые аминокислоты, жиры, углеводы и др.). Для правильного роста и развития организма, сохранения здоровья и трудоспособности требуется определенное соотношение заменимых и незаменимых факторов питания. Незаменимые компоненты не синтезируются в организме и поступают в него только с пищей. Заменимые компоненты тоже должны в основном поступать с пищей, так как синтез их в организме затрудняет работу некоторых внутренних органов и систем, нарушает компенсаторные механизмы и может способствовать развитию неблагоприятных изменений. Иными словами, сбалансированное питание – это определенное соотношение в рационе всех компонентов питания.
Соотношение между белками, жирами и углеводами для лиц, имеющих среднюю физическую нагрузку, должно быть 1 : 1 : 4, для выполняющих тяжелый физический труд – 1 : 1 : 5, при малоподвижном образе жизни – 1 : 0,9 : 3,2. При различных заболеваниях эти соотношения меняются.
По энергетической ценности пищевого рациона белки составляют 14%, жиры – 30%, углеводы – 56%. Из общего количества белков 50—60% должны быть животного происхождения. Растительные масла составляют 20—25% общего количества жиров, а при некоторых заболеваниях 30—35%.
В суточном рационе из общего количества углеводов легкоусвояемые (сахароза, фруктоза, лактоза) составляют 20%, крахмал – 75%, клетчатка и пектин – 5%.
Минеральные вещества лучше усваиваются при наличии определенных соотношений между ними. Соотношение кальция и фосфора должно быть 1 : 1,5—2,0, кальция и магния – 1 : 0,6.
Нарушение формулы сбалансированного питания (недостаток или избыток тех или иных компонентов пищи) влечет за собой нарушение ферментативных систем и обменных процессов, развитие патологических изменений в организме, в том числе провоцирует развитие малокровия. Для сохранения сбалансированности питания следует включать в меню различные продукты животного и растительного происхождения, достаточное количество свежих овощей и фруктов. Рациональное, сбалансированное питание способствует нормальному развитию молодого организма, обеспечивает хорошее здоровье и долголетие, повышает сопротивляемость организма к неблагоприятным факторам окружающей среды, улучшает умственную и физическую трудоспособность.
Пища должна быть разнообразной, с большим набором пищевых продуктов различной кулинарной обработки, должна насыщать без сильной нагрузки на органы пищеварения. Из рациона надо исключить инфицированные продукты, содержащие какие-либо токсические вещества, и продукты, доброкачественность которых вызывает сомнение. Таким образом, пищевой рацион должен соответствовать энергетической потребности организма, содержать достаточное количество пищевых веществ с определенным – сбалансированным – соотношением между ними.
Что означает режим питания?
Ритмичная работа органов пищеварения, хорошее усвоение пищи, нормальное течение обменных процессов возможны только при правильном режиме питания, особенно в период лечения какого-либо заболевания. Режим питания означает определенное время приема пищи, ее распределение в течение дня по калорийности, химическому составу, набору продуктов и объему. Взрослым здоровым людям рекомендуется есть три-четыре раза в день (промежутки между приемами пищи 4—5 часов). При некоторых заболеваниях показано пяти-шестиразовое питание. Забегая вперед, скажем, что в нашем случае врачами рекомендовано пятиразовое.
При трехразовом приеме пищи калорийность рациона распределяется следующим образом: на завтрак 30%, на обед 40—50%, на ужин 20—25%; при четырехразовом питании: на первый завтрак 25—30%, на второй 10—15%, на обед 40—45%, на ужин 20%. Наиболее физиологичным для здорового человека является четырехразовое питание.
Белковые продукты повышают возбудимость центральной нервной системы, поэтому мясные, рыбные и бобовые блюда лучше употреблять на завтрак и обед, можно перед работой в ночную смену. На ужин, за два часа до сна, рекомендуются молочные, фруктово-овощные, крупяные и другие блюда, не перегружающие работу органов пищеварения. Исключаются острые приправы, кофе, какао, чай, шоколад и другие продукты, возбуждающие нервную систему. Переедание и голод ухудшают сон. Еду лучше начинать с закусок (салат, винегрет, сыр, копченые колбасы и др.), возбуждающих аппетит. Стимуляторами желудочной секреции являются мясные, рыбные, грибные навары, в меньшей степени – овощные. Жиры снижают желудочную секрецию, поэтому не следует начинать с них еду. Температура горячих блюд должна быть 55—62 °С, холодных – не ниже 12 °С.
Пищу нужно хорошо пережевывать. Плохо пережеванная пища усиливает образование слизи в желудке, снижает кислотность и переваривающие свойства желудочного сока. Неприятные разговоры, чтение газет и другие отвлекающие моменты также тормозят секрецию органов пищеварения и ухудшают аппетит.
Ешьте в одно и то же время. Нерегулярный и беспорядочный прием пищи нарушает работу желез органов пищеварения, ухудшает усвоение пищи и способствует развитию различных заболеваний, чаще всего – желудочно-кишечного тракта.
Соблюдайте умеренность в еде! Переедание вызывает чувство тяжести, сонливость, снижение трудоспособности. Длительное переедание, особенно при малоподвижном образе жизни, приводит к ожирению, ранней старости.
Так подробно на общих принципах организации питания мы остановились потому, что диета при анемии не требует ничего особенно исключительного, она весьма проста с технологической стороны и психологически комфортна для больного.
Как уже говорилось, одна из основных мер борьбы с анемией – это пищевой рацион с достаточным содержанием железа. Источниками железа являются продукты животного и растительного происхождения. Наибольшее количество железа содержится в печени, мясе животных и птиц, рыбе, желтке яиц. В растительных продуктах железо представлено в наибольших количествах: в овсяной крупе, хлебе, бобовых и соевых, укропе, салате, петрушке, персиках, яблоках. Однако дело тут, как уже говорилось выше, не только в количестве, но и в самой усвояемости организмом железа. Как показали недавние научные исследования, лучше всего усваивается железо из рыбы, куриного мяса и сои (около 20—22%). Из говяжьей печени железо всасывается в желудочно-кишечном тракте несколько хуже (5—11%). Усвоение железа из яиц, пшеницы, ржи и даже из куриной печени составляет лишь 4—8%, а из большинства растительных продуктов лишь 1—3%. Но надо иметь в виду, что овощи и фрукты являются существенными источниками витамина С, фолиевой кислоты и ряда микроэлементов, без которых снижается усвояемость организмом железа.
Добавление животных продуктов к растительной пище значительно увеличивает так называемое суммарное всасывание железа в кровь. Короче говоря, построенное на научных основах и правильно организованное лечебное (диетическое) питание является неотъемлемой частью комплексной терапии различных заболеваний.
Основоположник отечественной диетологии М. И. Певзнер писал о том, что питание больного является тем основным фоном, на котором следует применять другие терапевтические факторы. Там, где нет лечебного питания, нет рационального лечения. Лечебное питание, или диетотерапия (буквально – лечение пищей), строится на основе данных по физиологии, биохимии и гигиене питания, в частности знаний о роли отдельных пищевых веществ и продуктов, значении сбалансированности и режима питания. Работа по обеспечению лечебного питания опирается на представления о причинах, механизмах и формах лечения различных заболеваний, особенностях пищеварения и обмена веществ у здорового и больного человека, что доступно только хорошо подготовленному специалисту, владеющему определенной суммой специфических знаний.
Когда врач принимает решение, особое значение имеет подробное знание им существующих в современной медицине и рекомендованных к применению лечебных диет, технологии приготовления диетических блюд и организационных вопросов диетологии. Вот почему организация лечебного питания является прерогативой лечащего врача или хотя бы должна основываться на его советах и консультациях, проходить под его контролем.
Давать полезные советы по питанию начнем с тезиса о том, что лечебное питание может быть единственным доступным в конкретной ситуации методом лечения (например, при наследственных нарушениях усвоения отдельных пищевых веществ) или одним из основных методов во всем комплексе проводимых терапевтических мер (при заболеваниях органов пищеварения, почек, сахарном диабетом, ожирении).
В остальных случаях лечебное питание усиливает лечебное воздействие различных видов терапии, помогая предупреждать возможные осложнения или прогрессирование болезни (недостаточность кровообращения, гипертоническая болезнь, подагра и т. д.). При инфекционных заболеваниях, туберкулезе, травмах, ожогах или после хирургического вмешательства лечебное питание способствует повышению защитных сил организма, нормальному восстановлению тканей, ускорению выздоровления и предупреждению перехода болезни в хроническую форму. Если коротко сформулировать требования к лечебной диете при анемии, то выглядеть это будет так.
Задачи диеты
1. Первоочередное и обязательное снабжение организма теми полезными веществами, минеральными соединениями и витаминами, которые в данное время крайне ему необходимы для образования форменных элементов крови.
2. Обеспечение организма белками и другими питательными веществами, необходимыми для поддержания нормальной жизнедеятельности на фоне обусловленного анемией недостатка кислорода и общего упадка сил.
Рекомендуемые продукты
• Пшеничный и ржаной хлеб, различные мучные изделия (пирожки печеные, бисквиты, сдоба и др.);
• супы любые: на бульонах, молочные, фруктовые, горячие и холодные, овощные и крупяные;
• различные виды мяса, птицы и рыбы, исключая очень жирные, в любой кулинарной обработке; печень, мясопродукты (колбасы, ветчина, сосиски), рыбопродукты (сельдь, балыки, икра, консервы – шпроты, сардины и др.), морепродукты;
• молочные продукты в полном ассортименте с обязательным включением творога и сыра;
• яйца;
• жиры, сливочное, растительное масла в натуральном виде, топленое масло для приготовления блюд;
• крупы разные, особенно гречневая, овсяная, макаронные изделия, бобовые – хорошо разваренные и в виде пюре;
• овощи, фрукты, ягоды в любой кулинарной обработке, но частью обязательно сырые;
• различные закуски, особенно листовые и овощные салаты;
• разнообразные соусы (мясной красный, молочный бешамель, сметанный, молочно-яичный и др.);
• приправы в умеренном количестве, но разнообразные;
• различные сладкие блюда, мед, варенье и т. д.;
• любые напитки, обязательно овощные и фруктовые соки, отвар шиповника и пшеничных отрубей.
При анемии также рекомендуется принимать витаминные препараты, содержащие витамины-антиоксиданты (С, Е, каротин и т. д.) и минеральные вещества (железо, цинк, медь).
Нерекомендуемые продукты
• Крепкий чай, особенно во время или сразу же после еды, из-за содержащихся в нем дубильной кислоты и танинов, ухудшающих усвоение железа;
• чрезмерно жирные сорта мяса и птицы;
• говяжий, бараний и кулинарные жиры;
• острые и жирные соусы;
• торты и пирожные, изготовленные с большим количеством крема.
В современной медицине разработано и применяется в повседневной практике около 15 лечебных диет, которые принято называть номерными. В нашем случае основной диетой при анемии является номерная диета № 11 (она применяется не только при лечении малокровия, но и при лечении туберкулеза различной локализации, истощении после инфекционных болезней, операций, травм). Цель диеты – улучшить питание организма, чтобы повысить его защитные силы. Поэтому диета отличается повышенной калорийностью с преимущественным увеличением содержания белков, особенно молочных, витаминов, минеральных веществ (кальция, железа), умеренным увеличением количества жиров и углеводов. Кулинарная обработка и температура пищи – обычные, не требующие каких-либо особых поварских приемов. Режим питания: пять раз в день.
Согласно основным положениям этой диеты, больной ежедневно должен употреблять как белый, так и черный хлеб (примерно по 200 г того и другого), 30—40 г сливочного масла и 25—30 г растительного, около 50 г сахара и 50—100 г пекарских или пивных дрожжей, которые служат превосходным источником белка, аминокислот, витаминов и минеральных веществ (для приготовления дрожжевого напитка эти рекомендованные 50—100 г дрожжей нужно разбавить небольшим количеством воды и заварить).
Первый завтрак
На первый завтрак обязательно должно быть два блюда. Ими могут быть жареная печень, жареная котлета, омлет, два яйца всмятку, сыр, отварная рыба, отварное мясо, овсяная молочная, рисовая, манная, гречневая или пшеничная каша, овощное пюре или сборные овощи, пудинг из круп или овощей, салат из свежей капусты и яблок со сметаной, чай с молоком или кофе с молоком.
Второй завтрак
Для второго завтрака, в 11—12 часов пополудни, пригодится сыр, отварная или жареная рыба, жареный картофель, тушеная свекла, морковь или капуста. Дополнительно рекомендованы сборные овощи, свежие помидоры, чай или кофе с молоком, молоко или отвар шиповника (что предпочтительнее).
Обед
На обед в качестве первого блюда приготавливают различные супы: молочный, овощной, картофельный, мясной, крупяной, из фасоли или гороха, куриный бульон с фрикадельками, уху, щи из свежих овощей, борщ.
Вторые блюда также весьма разнообразны: вареное мясо, почки, печень, морковные, свекольные или капустные котлеты, каши, пудинги из круп и овощей, блюда из творога.
На третье: компот из фруктов, кисели, желе, самые разнообразные фрукты.
Например, борщ на мясном бульоне со сметаной, курица жареная с отварным рисом, компот.
Полдник
Для больного анемией желателен и полдник, который могут составить свежие фрукты, сухарики, бисквит из гематогена с чаем, кофе с молоком или отвар шиповника.
Ужин
Ужин должен состоять не менее чем из двух блюд. Это могут быть сыр, икра, блюда из творога, яйца всмятку, блюда из мяса, рыбы, пудинги из круп, овощей, рагу из овощей, морковь, капуста, чай, кофе, молоко. На ночь полезен стакан молочно-кислого напитка – кефира, простокваши, ряженки, ацидофилина и пр. Например, зразы мясные, фаршированные луком и яйцом, морковное пюре, запеканка из гречневой крупы с творогом, чай.
При организации лечебного питания анемичного больного нужно помнить о том, что врачи рекомендуют ежедневно добавлять в рацион блюда из дрожжей, каждый день или через день съедать примерно по 100 г печени.
Вы удивлены обилием рекомендуемых продуктов и частотой приемов пищи? Но ведь неспроста в народе анемию прозвали худосочием, поэтому, по простой логике, если худо с жизненными соками – надо их усиленно пополнять!
По мере лечения малокровия железосодержащими препаратами состояние больного быстро улучшается, но прекращать лечение нельзя. Нормализация уровня гемоглобина должна стать устойчивой, и, несмотря на то что многие препараты с химическими соединениями железа вызывают геморрой, различные аллергические реакции (зуд, жжение кожи, покраснение), их не отменяют долгое время. Но можно уменьшить такое негативное влияние лекарств. Для этого советуют принимать биологические соединения железа.
Считается, что геможелезо (концентрированное железо) в органических соединениях лучше усваивается организмом и совершенно безвредно. Так как основной источник железа – пища, то рацион надо обогатить продуктами, которые помимо железа содержат все вещества, необходимые для его усвоения. Это тыква и ее семена, картофель, баклажаны, кабачки, капуста, кукуруза, свекла, петрушка, лук, чеснок, салат, укроп, шпинат, гречка, чечевица, пшеничные зародыши, кунжут, бобовые, крыжовник, апельсины, лимоны, виноград, зеленые яблоки, дыня, облепиха, груша, сухофрукты, курага, изюм, фисташки, семена подсолнечника, какао, яйца, нежирная говядина, говяжья печень, мясо птицы и грибы. А вот употребление любых жиров, молока и мучных изделий надо ограничить. Более того, следует помнить, что кальций и фосфор, в большом количестве присутствующие в молоке и сыре, являются антагонистами железа. Поэтому прием препаратов железа и кальция следует разнести по времени, а не глотать по принципу «все в одном».
Количество железа, содержащегося в различных пищевых продуктах, которое нужно учитывать при диете, приведено в таблице.
Содержание железа в продуктах


Малокровие вследствие нехватки фолата или витамина В12 встречается реже железодефицитной анемии. Но и для них существуют группы риска. Например, вегетарианцы вполне могут довести себя до анемии, отказываясь от мяса и мясопродуктов, ведь нужный витамин не содержится в пище растительного происхождения.
В том случае, если врачами установлен диагноз малокровия, самым доступным и весьма эффективным средством излечения служат разнообразные добавки железа, фолиевой кислоты, витаминов. Правильная для конкретной формы малокровия и хорошо сбалансированная диета вполне способна предупредить возврат болезни в будущем.
Итак, чрезвычайно богатыми поставщиками железа с пищей являются свежие овощи, особенно листовые, нежирное мясо, мясо птицы, печень, особенно телячья, рыба, а также проростки зерен пшеницы, экзотические для северных стран устрицы, сухофрукты и каши. Для того чтобы железо усваивалось в большем количестве, в рацион питания нужно включать продукты, насыщенные витамином С. Для поддержания нужного объема крови следует не только полноценно питаться правильными продуктами, но и перемежать это приятное занятие физическими упражнениями и доступной работой на свежем воздухе, ни в коем случае не принуждая себя к чрезмерным нагрузкам.
При организации питания для профилактики анемии можно руководствоваться следующими советами из арсенала народной медицины.
• Готовьте на завтрак блюда из пророщенных зерен пшеницы, овса, гороха. Если хотите, добавляйте к ним орехи, мед, изюм, сушеные абрикосы. Пережевывать такой завтрак надо тщательно, пока во рту не окажется однообразная белая масса, похожая на кашу из детского питания. В первое время, пока не привыкнете, достаточно съесть одну-две столовые ложки, потому что тут важна регулярность. Сторонники подобного питания утверждают, что видимую пользу вы ощутите только тогда, когда приучите себя съедать зерна каждое утро, а не от случая к случаю.
• «Подсластите», то есть заешьте зерна салатом из свежих овощей, в котором постоянно должны присутствовать зеленый лук, свежие морковка и свекла, петрушка, яблоки, тыква, сладкий красный перец. Когда позволяет время года, добавляйте собранные в лесу, вдали от транспортных магистралей, листья одуванчика и крапивы. Их, кстати, можно насушить и в молотом виде добавлять в салаты круглый год.
• Постоянно ешьте каши, особенно гречневую и пшенную. Для того чтобы в готовой каше сохранилось больше ценных микроэлементов и других полезных веществ, с вечера промойте и переберите крупу и залейте кипяченой водой. Утром варите кашу в этой воде. А гречку вообще можно запарить: приготовленную порцию заливают кипятком, закутывают кастрюлю в одеяло и оставляют на ночь. Утром ее только чуть подогревают при необходимости. Добавляйте в каши свежую зелень, лук – зеленый и репчатый, рубленые крутые яйца. А хотите сладкую кашу, сделайте ее с тыквой и изюмом, но ни в коем случае не с обычным сахарным песком. Запейте завтрак стаканом настоя шиповника, добавив в него сок половины лимона и чайную ложку меда.
• Из меда, клюквы и измельченных грецких орехов можно приготовить очень вкусное лакомство, смешав их в равных пропорциях. В отличие от обычных сладостей есть его надо до, а не после еды. Считается, что на один прием достаточно одной ложки.
• Плоды абрикоса следует употреблять по нескольку штук в день, сок – три раза в день.
• Железо и его соли содержатся в картофеле, тыкве, брюкве, луке, чесноке, салате, укропе, гречихе, крыжовнике, землянике, винограде. Наряду с лекарственной терапией рекомендуется диета, богатая белками, железом, витаминами. Главным источником, содержащим белки и необходимые аминокислоты, является мясо. К продуктам, содержащим микроэлементы, относятся свекла, помидоры, кукуруза, морковь, бобовые, клубника (земляника), овсяная каша, печень, рыба, пекарские и пивные дрожжи.
• Для закрепления антианемического лечения следует умеренно заниматься физкультурой, гулять в хвойном лесу, в горах. Рекомендуется использование вод из минеральных источников: Железноводска, Ужгородского, Марциальных вод в Карелии. Это источники с типом слабоминерализованных железосульфатногидрокарбонатномагниевых вод, в которых железо находится в хорошо ионизированной форме и легко всасывается в кишечнике. Учитывая рецидивирующий характер этих анемий, необходимы профилактические мероприятия, особенно весной и осенью.
• Этот рецепт пригодится и для лечения, и для профилактики худосочия. Для его приготовления смешайте 250—300 г мелко измельченной и растертой в кашицу белой части лука порея, 0,5 л сухого белого вина, 120 г меда. Тщательно перемешайте, поместите в посуду из темного стекла и поставьте в прохладное место. Можно взять и обычную белую банку, но тогда обязательно поставьте смесь в темноту. Держите ее там 10 дней, периодически вынимая и взбалтывая. Спустя 10 дней процедите получившийся напиток и принимайте по 2 ст. ложки через полчаса после еды. Также для профилактики подходит такой состав: надо взять 60 г травы тысячелистника, залить ее стаканом кипятка, настоять один час, потом остудить и процедить. Принимать по 1 ч. ложке три раза в день. Ограничений для курса нет, пейте напиток до тех пор, пока не почувствуете, что ваше состояние нормализовалось.
• Арбуз рекомендован всем малокровным больным в неограниченных количествах.
• Размолоть зрелые ядра фундука, смешать с медом и употреблять «как варенье к чаю».
• Содержание в яблоках большого количества железа делает их незаменимыми при лечении малокровия. Рекомендуется в течение дня съедать 400—600 г яблок.
Глава 6
Народная помощь при анемии
Многие представители официальной медицины скептически относятся к нетрадиционной медицине, предпочитая современные способы лечения или скрывая свое незнание народных методов. Между тем со временем все большее количество больных стремится поменьше принимать «вредных» лекарств, которые «все равно не помогают», и пытаются заменить их «безобидными» травками. Это признанное социологическое явление.
Нужно ли выбирать между официальной и народной медициной? Конечно же нет, лучше всего разумно использовать наиболее эффективные средства обеих.
Сохраненные и донесенные знания предшествующих поколений врачевателей могут стать (и стали во многих случаях) незаменимыми и желанными помощниками современных врачей при длительной терапии хронических недугов, при необходимости укрепить и оздоровить организм, тем самым предупредив развитие грозной болезни, избежать кризов и осложнений.
Профилактика болезней и оздоровление организма естественными способами – вот тот путь, который придаст развитию народной медицины новый толчок и большую ценность в современном мире. Если суметь изменить себя, свой привычный образ жизни, научиться относиться к своему здоровью ответственно и разумно, в чем и помогают нетрадиционные методики, то возможно здоровое долголетие человечества, а не отдельных его представителей.
Фитотерапия
Для улучшенного усвоения железа народные лекари рекомендовали употреблять настои из трав.
• Смешайте по 1 ст. ложке листьев крапивы, корня одуванчика, цветков тысячелистника, залейте стаканом кипятка, настаивайте 3 часа, процедите. Пейте по 1/4 стакана за 20 минут до еды в течение двух месяцев.
• Смешайте по 1 ст. ложке листьев кипрея и крапивы, цветущих верхушек гречихи. Залейте 3 ст. ложки смеси 2 стаканами кипятка, настаивайте 3 часа, процедите. Пейте по 1/2 стакана за 20 минут до еды в течение двух недель. Через неделю повторите курс лечения.
• Смешайте 1 ст. ложку травы тысячелистника и 3 ст. ложки травы полыни. Залейте стаканом кипятка столовую ложку сбора, настаивайте 40 минут, процедите. Пейте в течение месяца по 1 ст. ложке за 20 минут до еды.
Мне удалось найти вот такие проверенные народные советы (здесь и далее используются рекомендации Н. И. Мазнева из его книги «Лечебник. Народные способы»).
• Есть свежие плоды кизила.
• Пить свежий сок одуванчика.
• Готовить щи из верхушек молодой крапивы, свежей или сушеной: пригоршня на 1 л воды.
• Детям, страдающим анемией, нужно давать хлебцы из высушенной и растертой в порошок травы лесного подорожника.
• Употреблять протертую морковь, сваренную в молоке.
• Почаще лакомиться свежими ягодами земляники.
• Регулярно употреблять вареную свеклу.
• Чеснок – лучшее средство от малокровия. Тем, кто не может его есть сырым, рекомендуется чесночная настойка: очистить и вымыть 250 г чеснока, залить его 1 л чистого спирта и настоять три недели. Принимать по 1 ч. ложке три раза в день, по желанию запивая молоком.
• Употреблять в качестве поливитаминного средства настой рябины сибирской: залить 2 стаканами кипятка 2 ч. ложки плодов, настоять в течение 1 часа, затем добавить по вкусу сахар и пить три-четыре раза в день по 1/2 стакана.
В народном травнике нашли свое применение при лечении малокровия очень много растений: береза белая, голубика болотная, земляника лесная, клевер луговой, клюква болотная, крапива двудомная, морковь посевная, рябина сибирская, свекла красная, смородина черная, черника обыкновенная, шиповник и многие другие.
Для приготовления лечебных препаратов чаще собирают зрелые плоды и листья растений, их корневища заготавливают реже. Очень важно, чтобы исходный материал был собран в определенных условиях и по определенным правилам. Плоды растений должны быть спелыми, погода – сухой, время сбора – утро или под вечер. Листья срывают в период цветения и плодоношения, плоды собирают без черенков. Корневища раскапывают осенью, очищают и сушат. Для сушки обычно рекомендуют места с хорошей вентиляцией – чердак дома, сарайчик на участке в садоводстве. Хранить собранный материал лучше в прохладном месте, где они сохраняют свежесть до недели, тогда как в обычных условиях, например, жилой комнаты, не протянут и суток.
Опытный врач-реабилитолог С. М. Мартынов, который много лет занимался проблемами оздоровления, при железодефицитной анемии рекомендовал больным некоторые лекарственные травы. К примеру, целесообразно использование крапивы двудомной, череды трехраздельной. Настой плодов шиповника и земляники лесной (плодов и листьев) надо принимать по 1/4 —1/2 стакана три раза в день. Отвар листьев земляники лесной принимают по 1 стакану в день. Они богаты железом, медью, марганцем, кобальтом, аскорбиновой кислотой, рибофлавином, органическими кислотами, что обеспечивает их гемостимулирующее действие. Для приготовления настоя 1 ст. ложку сбора из указанных трав и плодов (предварительно измельченных) заливают стаканом кипятка, настаивают в течение 2—3 часов, процеживают.
Лекарственные растения широко используются для остановки кровотечений.
• При мено– и метроррагиях назначают настои крапивы двудомной по 1/2 стакана два раза в день; настой пастушьей сумки по 1/2 стакана три раза в день; отвар корневищ кровохлебки по 1 ст. ложке три-четыре раза в день.
• При атонических маточных кровотечениях применяют настойку из листьев барбариса амурского по 25—30 капель три раза в день в течение двух-трех недель.
• Настой водяного перца назначают при маточных и геморроидальных кровотечениях по 1 ст. ложке от двух до четырех раз в день. С кровоостанавливающей целью рекомендуется также хвощ полевой. Отвар принимают по 1 ст. ложке три-четыре раза в день.
• Стальник пашенный в виде настойки из корней или отвара у больных геморроем облегчает стул, останавливает кровотечение и уменьшает отек.
• Настойку стальника назначают внутрь по 40—50 капель на прием три раза в день в течение двух-трех недель. Отвар стальника принимают по 2—3 ст. ложки три раза в день перед едой от двух до четырех недель.
В качестве вспомогательных средств и для проведения поддерживающей терапии при анемиях рекомендуют богатые аскорбиновой кислотой ягоды черной смородины, рябины обыкновенной, шиповника, земляники. Из ягод и листьев этих растений готовят витаминный чай.
• Чай витаминный: плоды рябины – 25 г, плоды шиповника – 25 г. Принимают по одному стакану в день.
• Настой: плоды шиповника – 25 г, ягоды черной смородины – 25 г. Принимают по 1/2 стакана три-четыре раза в день.
Кроме приведенного, существует множество других средств, дошедших до нас от предков-травников.
• При малокровии и истощении употреблять в качестве поливитаминного средства настой рябины сибирской: залить 2 стаканами кипятка 2 ч. ложки плодов, настоять 1 час, добавить по вкусу сахар, пить три-четыре раза в день по 1/2 стакана.
• Применять тополевый уголь по 2—3 ч. ложки в день до и после еды.
• Залить 60 г травы тысячелистника 0,5 л кипятка, настоять 1 час, остудить и процедить. Принимать по 1 ч. ложке три раза в день. Еще лучше пить перед едой по 2 ст. ложки 20 %-ной настойки травы и цветков тысячелистника на водке, разведя ее водой.
• Положить в алюминиевую кастрюлю по 200 г хорошего какао, нутряного свиного сала, меда и сливочного масла и, постоянно помешивая, довести смесь на медленном огне до кипения и полного растворения. Сняв с огня и дав смеси остыть, нужно перелить ее в стеклянную банку и хранить в темном прохладном месте. Для употребления следует размешать в стакане горячего молока 1 ч. ложку смеси и принимать три-четыре раза в день, в зависимости от степени истощения человека. Это средство хорошо помогает больному в начале заболевания. Если применение снадобья вызовет запоры, необходимо употреблять большое количество чернослива или фрукты и соки.
• В начальной стадии заболевания: смешать 400 г нутряного сала и 6 больших зеленых яблок (предварительно их покрошив) и томить в духовке на медленном огне, следя, чтобы не пригорало. Затем растереть добела 12 яичных белков с 1 стаканом сахара, всыпать в растопленную смесь, добавить 400 г измельченного шоколада и остудить. Смесь намазывать на хлеб и употреблять три-четыре раза в день, запивая горячим молоком. Но будьте осторожны! Это средство способствует значительному прибавлению в весе (от 800 г до 2,5 кг в неделю).
• Залить 2 ст. ложки майской полыни 0,5 л водки и настоять 21 день в темном и теплом месте. Принимать по утрам натощак по капле настойки, запивая ее глотком воды. Курс лечения – три недели.
• Смешайте по 1 ст. ложке листьев крапивы, корня одуванчика, цветков тысячелистника, залейте стаканом кипятка, настаивайте три часа, процедите. Пейте по 1/4 стакана за 20 минут до еды в течение двух месяцев.
• Смешайте по 1 ст. ложке листьев кипрея и крапивы, цветущих верхушек гречихи. Залейте 3 ст. ложки смеси 2 стаканами кипятка, настаивайте 3 часа, процедите. Пейте по 1/2 стакана за 20 минут до еды в течение двух недель. Через неделю повторите курс лечения.
• Смешайте 1 ст. ложку травы тысячелистника и 3 ст. ложки травы полыни. Залейте стаканом кипятка 1 ст. ложку сбора, настаивайте 30 минут, процедите. Пейте по 1 ст. ложке за 20 минут до еды. Курс лечения – месяц.
• Самый простой рецепт лекарства из корней одуванчика таков: 1 ч. ложку высушенных мелко нарезанных корней заварить как чай одним стаканом кипятка, настоять 20 минут и принимать по 1/4 стакана три-четыре раза в день за 20—30 минут до еды.
Г. Тиморева в книге «Малокровие: лечение народными средствами и другие рецепты народной медицины» приводит следующие рецепты.
• Зверобой – 3 ст. ложки, крапива глухая – 2 ст. ложки, яснотка, цветы, – 2 ст. ложки, ежевика, лист, – 2 ст. ложки. Все измельчить, хорошо смешать и залить 3 стаканами кипятка. Настоять, укутав, 3 часа, процедить. Принимать по 1 стакану три раза в день, горячим.
• Залить 5 ст. ложек измельченных плодов шиповника 1 л воды. Кипятить 10 минут. Укутать на ночь. Пить как чай в любое время суток с чем угодно. Прекрасно очищает кровеносную систему, улучшает обмен веществ.
• Морковь. Ежедневно утром натощак съедать 100 г тертой моркови со сметаной или растительным маслом.
• Рябина сибирская. Настой плодов употребляют как напиток, в котором смешана богатейшая коллекция витаминов. Для приготовления «правильного» настоя достаточно двух чайных ложек ягод на два стакана кипятка. Настаивать рекомендуется в течение часа. Затем, добавив сахар, пить весь световой день малыми порциями.
• Лист крапивы, цветки тысячелистника, корень одуванчика (всего поровну). Заварить 1 ст. ложку смеси 11/2 стакана кипятка, настоять 3 часа, процедить. Выпить за сутки в три-четыре приема за 20 минут до еды. Курс лечения – восемь недель.
• Лист крапивы, цветущие верхушки гречихи, лист кипрея (всего поровну). Заварить 3 ст. ложки смеси 2 стаканами кипятка, настоять 3 часа, процедить. Выпить за сутки в три-четыре приема за 20 минут до еды. Курс лечения от шести до восьми недель.
• Лист крапивы, лист березы (поровну). Заварить 2 ст. ложки смеси 11/2 стакана кипятка, настоять 1 час, процедить, добавить 1/2 стакана свекольного сока. Выпить за сутки в три-четыре приема за 20 минут до еды. Курс лечения – восемь недель.
• Отдельно натертую редьку, морковь и свеклу по очереди отжать, равные части сока собрать в темную бутыль, не очень плотно обмазать горлышко тестом, поставить бутыль в духовку для томления, но не более чем на 3 часа. Полученную целебную жидкость принимать в течение трех месяцев по 1 ст. ложке три раза в день до еды.
Для лечения анемии врачи рекомендуют следующие травы и сборы.
• Девясил высокий (корень) – 60 г, клевер красный (цветки) – 140 г, копытень европейский (трава) – 80 г, крапива двудомная (трава) – 140 г, мята перечная (трава) – 100 г, подорожник большой (трава) – 100 г, укроп огородный (семена) – 20 г, черника обыкновенная (лист) – 60 г.
Принимать сбор рекомендуется два-три месяца. Отдельно или дополнительно к нему при анемии рекомендуют следующие растения: корень аира, плоды или листья грецкого ореха, порошок травы татарника, экстракт элеутерококка.
• Смешать в равных частях по весу порошок листьев крапивы двудомной – 3 части, цветочную пыльцу – 1 часть, мед – 2 части. Принимать для лечения анемии по 1 ч. ложке три раза в день за 30 минут до еды, запивая водой.
• Взять полынь майского сбора и залить ее водкой. Настаивать 21 день в сухом, полутеплом, темном месте. Пить – капля настойки на один наперсток воды – по утрам раз в день натощак.
• Приготовить отвар из корня одуванчика лекарственного: 5 г на 200 мл кипятка. Настаивать 20 минут, процедить. Принимать по 50 мл за 30 минут до еды.
• Принимать по 50—100 мл ежедневно сок листьев одуванчика (сбор в начале цветения).
• Приготовить настой из зрелых ягод черники: 5 г на 200 мл кипятка. Принимать по 2 ст. ложки три раза в день.
• Употреблять в пищу круглый год зелень петрушки.
Соколечение
В лечении анемии широко используются различные соки и их смеси. Приведем несколько рецептов соколечения.
• Смешать свежеотжатый сок свеклы и моркови в соотношении 1 : 3 и пить по 1/2 —2/3 стакана три-четыре раза в день перед едой при заболеваниях крови и кроветворных органов.
• Пить по половине или целому стакану березового сока три-четыре раза в день при анемии, а также при весенней усталости.
• Выпивать по 30 мл свекольного сока перед едой в течение нескольких месяцев. Кобальт, имеющийся в свекле в значительных количествах, используется микрофлорой кишечника человека и животных для синтеза витамина В12. В свою очередь, этот витамин и фолиевая кислота необходимы для образования эритроцитов.
• Приготовить сок из свежих огурцов, свеклы, моркови и смешать в равных количествах. Принимать по 1/2 стакана за 20—30 минут до еды три раза в день.
• Пить сок дыни по 1 стакану два-три раза в день при анемии и упадке сил.
• Приготовить настойку чеснока: очистить 300 г чеснока, пропустить его через мясорубку, залить в большой бутыли 1 л спирта, настоять два-три недели и принимать по 20 капель в 100 мл молока три раза в день при малокровии. Более действенно употреблять сам чеснок по четыре-пять зубчиков натощак утром и вечером перед сном.
• Сок редьки, моркови и свеклы смешать в равных количествах и принимать по 1 ст. ложке три раза в день перед едой. Курс лечения составляет два-три месяца.
Лечение медом
Для лечения анемии с помощью меда используйте следующие рецепты.
• Принимать по 1 ст. ложке меда, разведенного в стакане молока (при плохой переносимости молока мед следует разводить в воде или соке, например в виноградном), три раза в день в течение 20—30 дней.
• Перемешать 20 г измельченного в порошок сухого корня женьшеня с 2 л меда, настоять неделю, помешивая три-четыре раза в день, затем принимать на кончике чайной ложки два раза в день.
• Принимать по 1/2 ч. ложки смеси маточного молочка с медом, приготовленной в пропорции 1 : 100, два-три раза в день (держать во рту до полного растворения). При использовании препарата «Апилак» следует принимать под язык по 1 таблетке три раза в день (держать ее во рту до полного растворения).
• Принимать по 1 ч. ложке цветочной пыльцы три раза в день за 15—20 минут до еды. Курс лечения – один месяц. При необходимости он повторяется после 1—2-недельного перерыва.
• В 1 л кипяченой воды комнатной температуры добавить 200 г меда и 40 г перги. Делать это следует так: сначала растворить без остатка в воде мед, затем, неустанно помешивая, добавить пергу. Смесь должна «выстояться» в комнате до начала ферментации несколько дней. Принимать советуют по 3/4 стакана за 20—30 минут до еды.
• Мед пчелиный – 100 г, смалец или гусиный жир – 100 г, какао (порошок) – 100 г, сок алоэ – 15 мл. Смешать все компоненты и разогреть на слабом огне, не допуская кипячения, постоянно помешивая, чтобы смесь не подгорела. После охлаждения состав переложить в чистую посуду и хранить в прохладном месте. За полчаса до еды съедать по столовой ложке (очень полезен ослабленным больным и старикам).
• Мед и перга при анемии: взять 180 г меда, 50 г перги и 800 мл кипяченой воды комнатной температуры. Растворить в воде мед, затем при непрерывном помешивании добавить пергу. Полученную смесь оставить на несколько дней при комнатной температуре до начала ферментации. Употреблять по 3/4 стакана за 20 минут до еды.
• Приготовить сбор: зверобой продырявленный, трава, – 20 г, орех грецкий, листья, – 15 г, яснотка белая, трава, – 15 г, татарник колючий, цветочные корзинки, – 15 г, цикорий, трава, – 10 г, береза белая, листья, – 10 г, мята перечная, листья, – 10 г, можжевельник, плоды, – 5 г.
Залить 3 ст. ложки сбора 0,5 л кипящей воды, выдержать на водяной бане 15 минут, настоять 40—50 минут, процедить и принимать по 150 мл, добавляя по вкусу мед, за полчаса до еды. Курс лечения – два-три месяца.
• Приготовить сбор: шиповник коричный, плоды, – 20 г, смородина черная, листья, – 20 г, крапива двудомная, листья, – 20 г, одуванчик, трава, – 20 г, медуница, трава, – 20 г.
Залить 2 ст. ложки сухого измельченного сбора в термосе 0,5 л кипятка, настоять час, процедить и пить по 1/2 стакана три раза в день за 15—20 минут до еды. Одновременно принимать по 1/2 ч. ложки цветочной пыльцы три раза в день. Курс лечения – месяц. После 10—15-дневного перерыва он может быть повторен.
• На 1,5 кг меда взять 2 стакана измельченных недозрелых грецких орехов, настаивать в теплом помещении 20 дней, перемешивая ежедневно по нескольку раз. Принимать по 1 ст. ложке три раза в день до еды.
• В 1/2 стакана теплой воды, молока или минеральной воды растворить 1 ч. ложку падевого меда, собранного пчелами с хвойных деревьев. Выпить утром натощак и такую же дозу вечером перед сном.
Будьте внимательны! Любое лечение, даже травами, овощами, фруктами и медом, следует начинать, только убедившись, что у вас нет индивидуальных противопоказаний к ингредиентам.
Заключение
К сожалению, я успела рассказать далеко не все о таком заслуживающем пристального внимания явлении, как анемия. Но теперь вы знаете, что:
• анемии всегда вторичны, поэтому при признаках малокровия надо «зреть в корень» и лечить первопричину анемии, а в этом без квалифицированной помощи не обойтись;
• наряду с часто встречающимися и легко диагностируемыми формами анемии, о которых мы преимущественно и вели разговор, в медицинской практике встречаются редкие формы малокровия, поэтому будьте внимательны к результатам своего анализа крови. Если что-то вас насторожило в собственном самочувствии, не пытайтесь самостоятельно лечиться и при необходимости обратитесь к высококвалифицированному специалисту-гематологу для консультации. Только после этого можно приступать к лечению, используя, кроме рекомендаций лечащего врача, и советы из нашей книги, обсудив выработанную стратегию самолечения с доктором.
Не теряйте оптимизма, ведь полнокровная жизнь возможна, а с долей здравого отношения к своему здоровью еще и полна радости!
Будьте счастливы!