
Галина Юрьевна Лазарева
Справочник фельдшера
Предисловие
В начале третьего тысячелетия медицина сделала значительные шаги в диагностике и лечении различных заболеваний. Стали широко использоваться такие методы исследования, как эхокардиография, допплероэхография, компьютерная томография. Появились новые лекарственные средства.
Чтобы воспринять весь объем новой информации, фельдшеру не обойтись без дополнительной самоподготовки. Помочь ему в этом призван данный справочник. Он содержит все необходимые сведения по основным разделам клинической медицины, а также подробные описания болезней, методов их диагностики и лечения. Иными словами, все то, что поможет фельдшеру идти в ногу со временем.
Кишечные инфекции
Тиф и паратиф
Брюшной тиф, паратифы А и В – инфекционные заболевания. Они сходны по клиническим проявлениям и патогенезу и вызываются тифозной или паратифозной палочкой. Эти заболевания сопровождаются температурной реакцией, тяжелым состоянием, увеличением печени и селезенки, расстройствами пищеварения, поражением лимфатического аппарата, а также часто розеолезной сыпью.
Этиология
Возбудители брюшного тифа и паратифов А и В относятся к группе сальмонелл, семейству кишечных бактерий.
Они содержат эндотоксин, который образуется при разрушении бактерий. Брюшнотифозные бактерии содержат О-, Н– и соматические Vi-антигены.
В почве и воде тифопаратифозные бактерии могут сохраняться от нескольких дней до нескольких месяцев.
Они также хорошо сохраняются и размножаются в таких пищевых продуктах, как фарш, творог, сметана и студень. Хорошо переносят низкие температуры, но легко уничтожаются при действии высоких температур (при 100 °C – мгновенно).
Эпидемиология
Источник инфекции – больной человек или бактерионоситель.
Возбудитель содержится в испражнениях, слюне и моче больного. Имеет место орально-фекальный путь передачи.
Массовый характер вспышек возникает при употреблении пищевых продуктов, в которых тифопаратифозная инфекция сохраняется в течение длительного времени и хорошо размножается.
Пик заболеваемости приходится на летне-осенний период.
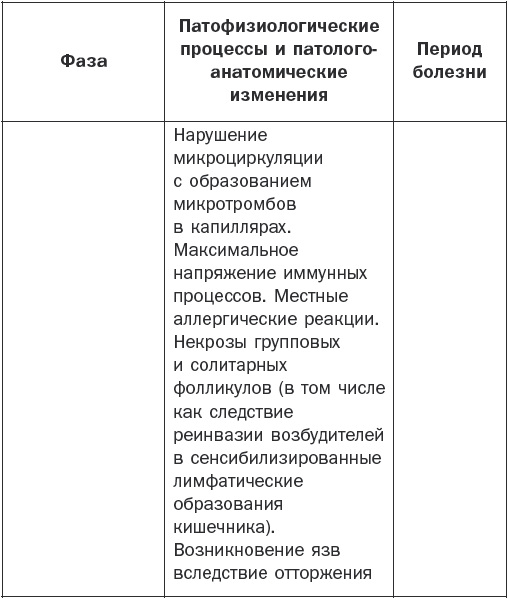
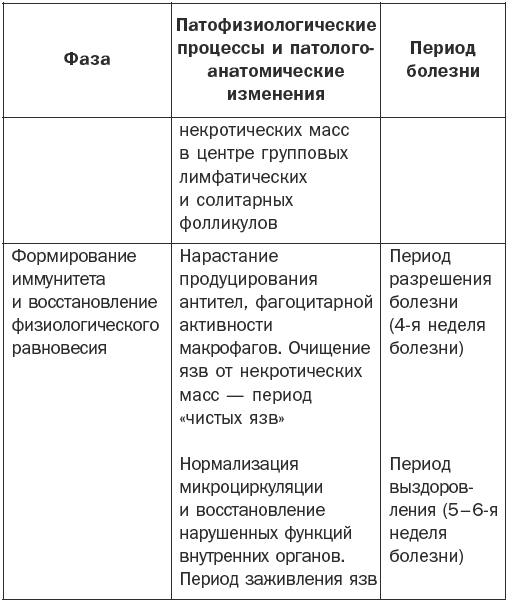
Патогенез брюшного тифа наглядно показан в табл. 1.
Таблица 1
Патогенез брюшного тифа



Основные клинические симптомы
Различают 4 периода заболевания: начальный, период разгара, развитие болезни и выздоровление.
Инкубационный период длится от 7 до 23 дней, а в среднем составляет 10–14 дней.
Заболевание начинается постепенно с появления слабости, общего недомогания, разбитости во всем теле, головных болей и снижения аппетита. Этот период (продрома) длится от нескольких часов до нескольких суток, затем начинается собственно период болезни. Характерным является ступенеобразное повышение температуры, которое достигает к 4–5-му дню болезни 38–39 °C, и держится на этом уровне в течение нескольких дней.
Уже с первых дней болезни отмечаются общая слабость, безразличие ко всему окружающему, апатия и адинамия, а также исчезает аппетит и нарушается сон. Основные жалобы: головная боль, бессонница и отсутствие аппетита.
Характерен и внешний облик больного: безучастный взгляд, бледность кожных покровов и слизистых оболочек, а интоксикация с каждым днем возрастает.
Весьма характерным симптомом является розеолезная сыпь, которая появляется на 8–10-й день болезни и локализуется на животе, груди, спине в виде розовых пятнышек диаметром до 3 мм. При надавливании они исчезают. В центре розеолы располагаются тифозные бактерии, а вокруг образуются островоспалительные аллергические изменения. С появлением розеол начинается период разгара. Обычно в первые 6–7 дней от начала заболевания отмечается характерный вид языка: он увеличен, отечен, с трудом умещается в полости рта, по краям видны отпечатки зубов. Язык обычно обложен грязно-серым налетом. Позднее он становится сухим, а налет приобретает коричневый оттенок, иногда появляются трещины на слизистой оболочке. Живот вздут вследствие образования газов. В правой подвздошной области ощущается боль. Стул может задерживаться, иногда наблюдается жидкий стул, напоминающий гороховый суп. С 4–5 дня начинает прощупываться селезенка, а затем наблюдается увеличение печени.
При отсутствии лечения лихорадочный период продолжается от 2 до 5 недель. Температурная кривая отражает начало, разгар и угасание патологического процесса. Температура снижается постепенно в течение 3–4 дней, а иногда ступенеобразно снижается, после чего начинается выздоровление.
Осложнениями брюшного тифа часто являются пневмонии, на 16–20 день могут возникнуть тромбофлебиты. Особенно опасна перфорация кишечной язвы, сопровождающаяся перитонитом.
Диагностика
Распознавание брюшного тифа основывается на клинических симптомах с учетом эпидемиологических данных (наличия заболеваний в данном населенном пункте).
При тифопаратифозных заболеваниях важна диагностика в первые 5–7 дней болезни.
Из лабораторных методов используется бактериологический и серологический. Возбудитель выделяется из крови на 2-й неделе от начала заболевания, из испражнений – на 2–3-й неделе, а в течение всего заболевания – из дуоденального содержимого. Кроме того, он может быть выделен из соскоба розеол, костного мозга, гноя и мокроты.
В течение всего лихорадочного периода кровь на гемокультуру берут стерильно из вены в количестве 5–10 мл с последующим посевом на желчный бульон или среду Раппопорт.
Для получения копро– и уринокультуры посев производят на среду Плоскирева.
В качестве серологической диагностики с 5–7-го дня производят исследование PHRA с эритроцитарными диагностиками (О-, Н-, Vi-антигены).
Лечение
Многое зависит от правильного ухода, включающего полный покой и достаточный приток свежего воздуха. Кожу там, где происходит наибольшее давление (на лопатках, ягодицах и крестце), необходимо протирать спиртом. Кроме того, следует обеспечить уход за слизистой полости рта и кожи.
Постельный режим назначается до 7-го дня нормальной температуры, после этого разрешается сидеть, а с 11-го дня такого состояния разрешается ходить.
В острый период назначается стол 4 или 4б.
Из лекарственных средств наиболее эффективным считается левомицетин, который назначается в температурный период и первые 10 дней нормальной температуры по 0,5 мг 4 раза в день. А при его непереносимости назначается ампициллин.
При перфорации стенки кишки необходимо оперативное вмешательство. А при выраженной интоксикации рекомендуется введение гемодеза, реополиглюкина.
Мероприятия в очаге
Изоляция контактных не проводится, за ними устанавливается медицинское наблюдение в течение 21 дня с проведением термометрии, однократным исследованием испражнений на тиф, исследованием крови в РПГА. Кроме того, назначается трехкратное фагирование.
Специфическая профилактика брюшного тифа проводится по эпидемическим показаниям на территориях, неблагополучных по брюшному тифу, начиная с 7-летнего возраста. Она также назначается лицам, выезжающим в страны Азии и Африки с высоким уровнем заболеваемости и работникам инфекционных больниц и бактериологических лабораторий.
Допуск в коллектив
Реконвалесценты брюшного тифа и паратифов допускаются в коллектив без дополнительного обследования, кроме работников пищевых предприятий и лиц, к ним приравненных, которых не допускают к работе в течение 1 месяца, в течение которого проводится пятикратное исследование испражнений и мочи.
Если отмечается бацилловыделение, их не допускают к работе. В этом случае еще в течение 3 месяцев у них пятикратно исследуют испражнение и мочу с интервалом в 1–2 дня и однократно желчь. При отрицательном результате они допускаются к работе по специальности с ежемесячным бактериологическим обследованием в течение 2 месяцев и однократным исследованием желчи и постановкой РПГА.
Дошкольники-бактерионосители направляются на стационарное обследование.
Наблюдение за переболевшими
Переболевшие наблюдаются в течение 3 месяцев, в первые 2 месяца медосмотр и термометрия проводятся еженедельно, на 3-м месяце – 1 раз в 2 недели. Бактериологическое обследование выполняется ежемесячно, исследование желчи – через 3 месяца одновременно с постановкой РПГА.
При отрицательном результате переболевшие снимаются с учета, а при положительном проводится их лечение и дообследование. Работники пищевых объектов находятся под наблюдением в течение 2 лет и обследуются ежеквартально, а затем 2 раза в год.
Другие сальмонеллезные инфекции
Другие сальмонеллезные инфекции – острые кишечные инфекции, которые вызываются различными видами микробов из рода сальмонелл и протекают тифоподобно в форме острых и затяжных желудочно-кишечных заболеваний и по типу генерализованных форм.
Группа сальмонелл содержит свыше 600 типов, которые условно разделяются на 3 группы:
– I группа вызывает брюшной тиф;
– II группа обуславливает заболевание как человека, так и животных;
– III группу составляют возбудители, выделенные от пресмыкающихся и черепах, у человека заболевание вызывается редко.
Сальмонеллы хорошо сохраняются в молочных и мясных продуктах.
Эпидемиология и патогенез
Источником сальмонеллезной инфекции являются больные люди и животные. Возбудитель выделяется с мочой, калом и молоком и отмечается у кошек, собак, грызунов и многих видов диких животных. Источником инфекции также могут быть птицы (при употреблении их мяса, внутренностей и яиц).
Основным путем передачи является пищевой. Достигнув кишечника, микроорганизмы вызывают воспалительный процесс местного характера, затем они проникают в лимфатическую систему, а в тяжелых случаях – в кровоток. Интоксикация при сальмонеллезе возникает под воздействием эндотоксина. Во внутренних органах при попадании сальмонелл могут образовываться гнойные очаги.
Различают желудочно-кишечные (гастрит, гастроэнтерит, гастроэнтероколит и др.) и генерализованные формы (тифоподобные и септические).
Течение болезни может быть острозатяжным или хроническим (более 3 месяцев).
Основные клинические симптомы
Для гастроинтестинальной формы характерны повышение температуры, боли в эпигастральной области, симптомы интоксикации, жидкий и водянистый стул темно-зеленого цвета.
При энтероколитах наблюдаются длительный тяжелый токсикоз, эксикоз и кишечная дисфункция.
Генерализованная форма характеризуется острым началом с появлением головной боли, повышением температуры, бредом и двигательным возбуждением. При осмотре больного отмечаются бледность, утолщенный, густо обложенный язык, увеличение печени и селезенки, розеолезная сыпь и энтеритический стул.
Септическая форма характеризуется тяжелым состоянием, длительной лихорадкой гектического типа, желтухой, ознобом и эмболией капилляров на коже. Остальные симптомы связаны с расположением гнойного очага.
Осложнениями могут быть сосудистый коллапс, гиповолемический шок, острая сердечная и почечная недостаточность, гнойные эритриты, эндокардиты, абсцессы мозга, селезенки и печени, а также перитониты и пневмония.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов, эпиданамнеза и бактериологических и серологических методов обследования.
В первые дни болезни проводится трехкратное исследование испражнений, лучше до начала этиотропной терапии. Кроме того, бактериологическому обследованию подвергаются остатки пищи, рвотные массы и промывные воды желудка. При подозрении на септическое состояние исследуются кровь (с первых дней) и моча (со 2-й недели) на желчный бульон или на среды для энтеробактерий.
С интервалом в 7–10 дней производится определение реакции агглютинации и реакция непрямой гемагглютинации.
Лечение
Рекомендуется лечение в стационаре. При генерализованных и тяжелых формах назначаются антибактериальная терапия, ампициллин, гентамицин, цефалоспорин, левомицетин и др.
При сальмонеллезе главной является патогенетическая терапия, которая предусматривает дезинтоксикационные средства, нормализацию водно-солевого обмена и другие симптоматические средства.
Мероприятия в очаге
Изоляция контактных не проводится, за ними устанавливается медицинское наблюдение в течение 7 дней для выявления повторных заболеваний в очаге. Дети дошкольных учреждений и сотрудники пищеблоков подвергаются однократному бактериологическому обследованию. А при групповых заболевания проводится обследование всех групп.
При внутрибольничной вспышке больной госпитализируется, прекращается прием пациентов в это отделение в течение 7 дней, а контактные однократно обследуются.
При появлении нескольких случаев в отделении и положительных смывов на сальмонеллы отделение закрывается.
Допуск в коллектив
В ясли и дома ребенка дети не допускаются в течение 15 дней после выписки из стационара, им проводится трехкратное бактериологическое обследование через 1–2 дня. То же самое назначается и работникам пищеблока.
Диспансерное наблюдение
Оно проводится в течение 3 месяцев в отношении работников пищеблока, детей до 2 лет и дошкольников. Ежемесячно их обследуют на сальмонеллез.
Профилактика
Проводится специфическая профилактика, которая заключается в назначении поливалентного бактериофага контактным.
Шигеллез
Шигеллез (дизентерия) – инфекционное заболевание, вызванное дизентерийными палочками рода Shigella, протекающее с поражением слизистой оболочки толстого кишечника, интоксикацией и частым слизистым, гнойным, кровянистым стулом, сопровождающимся тенезмами.
Этиология и патогенез
Различают 4 группы шигелл: – I группа 7 типов (Григорьева – Шига и 5 представителей подгруппы Лараджа – Сакса);
– II группа (шигеллы Флекснера) 6 типов и 2 подтипа;
– III группа (Shigella boydi) 15 типов;
– IV группа – 1 тип с 2 вариантами.
Самая высокая патогенность отмечается у шигеллы Григорьева – Шига, связанная с наличием энтеротоксина и нейротоксина.
Благоприятной средой для дизентерийных микробов являются пищевые молочные продукты. Они хорошо переносят высушивание, но быстро погибают под действием прямых солнечных лучей и нагревания. Обычно дезинфицирующие средства убивают дизентерийные бактерии за несколько минут.
Источником инфекции является больной человек, имеют место орально-фекальный, пищевой и контактно-бытовой пути передачи (через руки, предметы обихода, воду или продукты). Чаще всего болеют дизентерий дети дошкольного возраста. Более высокая заболеваемость отмечается в осенне-летний период. Некоторое количество бактерий при поступлении в организм погибает в желудочно-кишечном тракте, а оставшиеся достигают среднего слоя слизистой оболочки толстого кишечника и вызывают симптомы колита, сопровождающегося появлением поверхностных эрозий на ней. Возбудитель и его токсины при поражении клеток слизистой оболочки способствуют выходу биологически активных веществ, которые повышают степень воспалительного процесса и приводят к расстройству функции кишечника.
В случае тяжелого течения дизентерии возникают явления токсикоза и эксикоза.
Тяжесть заболевания определяется видом возбудителя.
Основные клинические симптомы
Инкубационный период длится от 1 суток до 7 дней. Дизентерия может быть острой и хронической. Различают 4 периода в течение заболевания: начальный, разгар, угасание симптомов и выздоровление (или переход в хроническую форму).
Обычно отмечается острое начало заболевания с повышением температуры, интоксикацией и болями в животе (в основном справа). В последующем появляются тенезмы – мучительные тянущие боли. При пальпации отмечается спазмированная толстая кишка. Частота стула может достигать 20 раз в сутки с небольшим количеством каловых масс. Сначала стул обильный, но затем он состоит из прозрачной слизи с появлением примеси крови. Выраженные клинические проявления длятся 1–1,5 недели. Тяжелая форма характеризуется бурным началом с высокой температурой и интоксикацией, может появиться потеря сознания, судорожный синдром. Черты лица заостряются, отмечаются инфицирование сосудов склер и частый стул, иногда с примесью крови и гноя. Встречаются и стертые формы дизентерии. Острая форма также может перейти в хроническую, при которой чередуются периоды ремиссии и обострения.
Осложнения: токсико-инфекционный шок и обострение ранее имеющихся заболеваний.
Диагностика
Основывается на клинических данных и результатах лабораторного бактериологического обследования больного. В первые 3 дня проводится трехкратное исследование с целью выявления возбудителя.
Первое обследование выполняется до назначения антибактериальной терапии. Со 2-й недели заболевания применяется серологический метод – реакция непрямой гемагглютинации (РНГА), при которой определяется нарастание титров свыше 1: 200 в период разгара заболевания.
Лечение
Обязательная госпитализация с тяжелыми формами и детей до 3 лет, а также работников общественного питания и проживающих в общежитии.
Лечение проводится антибиотиками, сульфаниламидными препаратами, производными нитрофуранов, фуразолидон, фурадолин назначаются по 0,1 г 4 раза в день в течение 6–7 дней.
Из антибиотиков назначаются ампициллин по 1 г 4–6 раз в день или левомицетин по 0,5 г 4 раза в день в течение 5–7 дней. При антибактериальной терапии применяются лактобактерин, колибактерин, бификол для предупреждения дисбактериоза в течение 4–6 недель.
Из сульфаниламидных препаратов назначается сульфадиметоксин по схеме 1-й день – 2 г, на 2–3-й день по 1 г.
Кроме того, применяются спазмолитики, антигистаминные препараты, ферменты (пепсин, панкреатин и др.), витамины и адсорбенты, а также фитопрепараты на основе таких трав, как зверобой, черемуха, черника и кровохлебка.
При тяжелом течении применяются изотопические и коллоидные растворы внутривенно («Трисоль», «Ацесоль», гемодез, реополиглюкин и др.).
Мероприятия в очаге
Изоляция контактных не проводится, за ними устанавливается медицинское наблюдение в течение 7 дней. Однократному обследованию подвергаются дети, посещающие детские учреждения, работники пищеблока и лица, к ним приравненные.
При появлении нескольких случаев обследуются все контактные.
Выписка из стационара проводится после клинического выздоровления и однократного бактериологического обследования через 3 дня после окончания лечения.
Диспансеризация
Дошкольники, посещающие детские учреждения, наблюдаются в течение 1 месяца с однократным исследованием в конце месяца. Для больных хронической дизентерией, бактерионосителей и лиц с неустойчивым стулом устанавливается наблюдение в течение 3 месяцев.
Работники пищевых предприятий с хронической дизентерией наблюдаются в течение 6 месяцев с ежемесячным бактериологическим обследованием и только по истечении этого срока могут быть допущены к работе по специальности.
Профилактика
Проводится специфическая профилактика, которая заключается в применении поливалентного специфического бактериофага в неблагополучных по заболеваемости дошкольных учреждениях.
Туберкулез
Туберкулез представляет собой инфекционное заболевание, вызываемое микобактериями туберкулеза с образованием специфических гранулем в различных органах и тканях: легких, лимфатических узлах, почках, костях, суставах и др.
Этиология, патогенез, основные клинические симптомы, диагностика и лечение туберкулеза
Этиология и патогенез
Источником инфекции является больной человек или больные животные. Туберкулез регистрируется как у человека, так и у млекопитающих и птиц. Особую опасность представляет крупный рогатый скот. Микобактерии туберкулеза могут попадать в дыхательные пути, через слизистые оболочки и кожу.
Развитие туберкулеза зависит от многообразия условий, в которых происходит взаимодействие инфекции с организмом. Первичный период длится от внедрения туберкулезной инфекции до полного заживления туберкулезного очага. Вторичный туберкулез возникает через некоторое время после состояния клинического благополучия. Первичный и вторичный туберкулез развиваются в условиях различной реактивности организма. В первом случае характерна высокая чувствительность тканей к туберкулезной палочке и ее токсинам, которые служат причиной токсико-аллергических реакций с развитием тромбоваскулитов. А во втором случае процесс локализуется в каком-либо органе и при неблагоприятных условиях быстро прогрессирует.
При первичном туберкулезе в пораженном органе развивается очаг туберкулезного воспаления с возникновением первичного очага (аффекта). Чаще всего он появляется в легких и внутригрудных лимфатических узлах. В этот период реакция органов иммунной системы направлена на ограничение распространения и разрушение возбудителя болезни. При формировании первичного туберкулеза может возникнуть распространение туберкулезной инфекции через кровь и лимфу с появлением очагов в различных органах, костях, почках, но могут возникать очаги отсева и из первичного очага. Они локализуются в легких или других органах и обычно заживают одновременно с первичным очагом, но могут и прогрессировать с развитием вторичного туберкулеза. Для последнего характерны различные формы (очаговый, фибрознокавернозный туберкулез и др.).
Различают следующие формы болезни «туберкулез» легких:
1. Туберкулезная интоксикация у детей и подростков.
2. Туберкулез органов дыхания:
– первичный туберкулезный комплекс;
– туберкулез внутригрудных лимфатических узлов;
– диссеминированный туберкулез легких;
– милиарный туберкулез;
– очаговый туберкулез;
– инфильтративный туберкулез легких;
– фибрознокавернозный туберкулез легких;
– туберкулема легких;
– кавернозный туберкулез легких;
– фибрознокавернозный туберкулез легких;
– цирротический туберкулез легких;
– туберкулезный плеврит;
– туберкулез бронхов, трахеи и верхних дыхательных путей;
– туберкулез органов дыхания, комбинированный с пылевыми профессиональными заболеваниями легких.
3. Туберкулез других органов и систем:
– туберкулез мозговых оболочек и центральной нервной системы;
– туберкулез кишечника, брюшины и брыжеечных лимфатических узлов;
– туберкулез костей и суставов;
– туберкулез кожи и подкожной клетчатки;
– туберкулез периферических лимфатических узлов;
– туберкулез прочих органов. Характеристика туберкулезного процесса:
1. По локализации и протяженности процесса:
– инфильтрация, распад и обсеменение;
– рассасывание, уплотнение, рубцевание и обызвествление.
2. По бактериовыделению:
– с выделением микобактерий (БК+);
– без выделения микобактерий (БК-).
При туберкулезе возможно возникновение следующих осложнений:
– кровохарканье;
– легочное кровотечение;
– спонтанный пневмоторакс;
– легочно-сердечная недостаточность;
– ателектазы;
– амилоидоз;
– бронхиальные и торакальные свищи. Остаточные явления при туберкулезе могут быть следующими:
– со стороны органов дыхания (фиброзные, очаговые, плевро– и пневмосклерозные, цирроз, состояние после хирургического вмешательства);
– со стороны других органов (рубцовые изменения, обызвествление, состояние после оперативных вмешательств).
Основные клинические симптомы различных форм туберкулеза
Туберкулезная интоксикация у детей и подростков. Она сопровождается ухудшением общего состояния, повышением температуры, увеличением лимфоузлов и впервые положительными туберкулиновыми пробами с увеличением их в динамике.
Подтверждение диагноза обеспечивается постановкой туберкулиновых проб, рентгенографией, исследованием мокроты или мазков из зева на туберкулезную инфекцию.
Первичный туберкулезный комплекс. Характерным для него является воспалительный очаг в легких с увеличением лимфатических узлов средостения. Возможно возникновение первичного комплекса и в брюшной полости. Основной клинический симптом – интоксикация. Окончательный диагноз подтверждается постановкой туберкулиновых проб, а также с помощью рентгенографии или флюорографии.
Туберкулез внутригрудных лимфатических узлов. Обычно протекает бессимптомно и выявляется лишь с помощью рентгенологического исследования.
Диссеминированный и милиарный туберкулез. Для него характерно наличие множественных очагов воспаления в легких. Симптоматика этой формы разнообразная и часто имеет тяжелое течение. Это заболевание сопровождается одышкой, температурной реакцией, общим недомоганием и дыхательной недостаточностью. Характерна рентгенологическая картина с наличием мелких очагов в обоих легких.
Очаговый туберкулез легких. Это наиболее часто встречающаяся форма. Основные симптомы: интоксикация и раздражительность. Очаги размером до 1 см определяются рентгенологически в подключичной области и верхушке легкого.
Инфильтративный туберкулез легких. Первым симптомом часто бывает кровохарканье на фоне симптомов гриппа, пневмонии или температурной реакции неустановленного типа. Рентгенологически инфильтративный туберкулез представляет собой участок специфического воспаления, представляющего собой участок казеоза с воспалением экссудативного характера, инфильтрация может занимать сегмент или долю легкого.
Казеозная пневмония. Эта форма характерна для больных со сниженным иммунитетом. Начало заболевания острое с повышением температуры до 40 °C, которая утром падает до нормальных цифр с появлением профузного пота и слизисто-гнойной мокроты. Рентгенологически отмечаются крупные сливные очаги с участком распада.
Туберкулема легких. Она характеризуется наличием очага округлой формы более 2 см с четким контуром. У больного часто обнаруживается бацилловыделение.
Кавернозный туберкулез легких. Эта форма заболевания возникает в случае размягчения очагов с образованием каверны.
Фибрознокавернозный туберкулез легких. В этом случае каверна приобретает широкую фиброзную стенку, а вокруг нее возникают фиброзные наслоения. Мокрота в этих случаях содержит большое количество микобактерий. Обычно эта форма туберкулеза осложняется легочной и сердечной недостаточностью или легочным кровотечением.
Цирротический туберкулез легких. Он характеризуется образованием в легких грубой соединительной ткани с явлениями легочной и сердечной недостаточности. Это обычно конечная стадия туберкулеза легких.
Плеврит туберкулезной этиологии является результатом активной туберкулезной инфекции. Другие локализации встречаются реже. К ним относятся туберкулез костей и суставов, кожи, гортани и периферических лимфатических узлов. Кроме того, это заболевание может поражать мочеполовую систему.
Диагностика
Она включает туберкулинодиагностику, рентгенологический и бактериологический методы.
Для диагностики широко используется флюорографический метод исследования во флюорографическом кабинете стационарных учреждений или с помощью передвижных флюорографических установок. С его помощью выявляются больные с подозрением на туберкулез, которые затем проходят дополнительное обследование в специализированных учреждениях. Методика обнаружения микобактерий на туберкулез. Наиболее типичным для фазы распада является симптомокомплекс Эрлиха, который включает в себя обнаружение микобактерий туберкулеза, эластичных волокон, солей кальция и кристаллов холестерина.
Одним из основных методов является прямая флотация с окраской по Цилю – Нильсону. Для этого свежую (не менее 15 минут) мокроту помещают в бутылку и заливают двойным количеством 0,5 %-ного раствора едкой щелочи, встряхивают в течение 10–15 минут, затем добавляют 1 мл оксилита и 100 мл дистиллированной воды и снова встряхивают 10 минут. Затем доливают столько же дистиллированной воды и оставляют на 2 часа для отстаивания. Верхний беловатый слой снимают пипеткой на предметные стекла, подогретые до 60 °C. Препарат фиксируют и красят по Цилю – Нильсону.
Основные реактивы:
– карбоновый фуксин;
– раствор карбоновой кислоты;
– 3 %-ный спиртовой раствор соляной кислоты;
– 96 %-ный этиловый спирт;
– 0,3 %-ный водный раствор метиленового синего.
Для определения на препарат кладут кусочек фильтровальной бумаги и наливают раствор карбонового фуксина, затем нагревают его над пламенем горелки до появления паров, после чего охлаждают (все повторяют 3 раза). После последнего остывания фильтровальную бумагу удаляют и опускают препарат в соляную кислоту и спиртовой раствор до обесцвечивания, промывают водой и докрашивают метиленовым синим в течение 30 секунд, затем промывают и высушивают на солнце. Производят микроскопию с иммерсионной системы. Микобактерии туберкулеза окрашиваются в красный цвет, а все остальные бактерии – в синий.
Посев материала производится в бактериологической лаборатории. В настоящее время с применением высокоселективных сред культура выделяется через 1–2 недели. Кроме того, применяется и иммуноферментный метод диагностики.
Лечение
На I этапе больным активным туберкулезом назначается 4 препарата (изониазид, рифампицин, пиразинамид, стрептомицин или этамбутол) в течение 2–3 месяцев.
На II этапе используют 2 препарата (изониазид, рифампицин) в течение 4 месяцев ежедневно или через день.
В отношении больных туберкулезом без бактериовыделения I этап лечения проводится 3 препаратами (изониазидом, рифампицином и пиразинамидом) в течение 2 месяцев, а затем изониазидом и рифампицином в течение 4 месяцев. Больным с хроническими формами туберкулеза назначается индивидуальная схема.
Помимо этиотропной терапии, больным назначаются по показаниям патогенетическая терапия, физиотерапевтические методы воздействия и климатолечение.
Контактным лицам с бактериовыделениями назначается химиопрофилактика. Кроме того, она проводится в отношении детей и подростков с виражом тубпробы, лиц с гиперергической реакцией на туберкулин, взрослых с постуберкулезными изменениями в легких при наличии сопутствующих заболеваний или лечении стероидными гормонами или иммунодепрессантами. При химиопрофилактике назначает сеанс 1 препаратом (фтивазидом или метацидом).
Специфическая профилактика проводится с помощью вакцины БСЩ и химиопрепаратов по установленным показаниям.
Лечение туберкулеза других локализаций (брюшины, внутригрудных узлов, глаз, кожи или женских половых органов) проводится комплексно и применяется также по имеющимся показаниям хирургическое лечение.
Другие бактериальные инфекции
Лепра
Лепра (проказа) – хроническое заболевание, вызываемое микобактериями лепры, которое выражается в поражении тканей наружного слоя кожи, внутренних органов и периферической нервной системы.
Этиология, эпидемиология и патогенез
Возбудитель лепры – микобактерия лепры Хансен. Лепра – это малоконтагиозное заболевание. Источником инфекции является больной человек. Отмечается воздушно-капельный путь передачи, реже при повреждении кожных покровов, укусах зараженных кровососущих насекомых, возможно также заражение через семенную жидкость, менструальную кровь или грудное молоко. Лепра распространена в Индии, Бразилии и Индонезии. В России это заболевание регистрируется в единичных случаях.
После заражения может пройти несколько лет. При лепре поражаются цитоплазма нервных клеток и клеток кожи.
Основные клинические симптомы
Различают три формы болезни: туберкулоидная, лепроматозная, недифференцированная.
Типичной является лепроматозная форма, которая характеризуется изменениями на коже, слизистых оболочках, внутренних органах таза и в периферической нервной системе.
На коже лица, предплечьях, голенях, тыльных сторонах кистей и ягодицах появляются эритематозно-пигментные пятна без четких очертаний и границ, которые инфильтрируются и выступают над поверхностью кожи. Специфичным является инфильтрация кожи лица, особенно часто изменения происходят с отдельными частями лица. Образуется типичное «львиное лицо». Надбровные дуги выступают, происходит деформация кожи, губы приобретают дольчатый вид. Кожа приобретает вид апельсиновой корки со сглаженным рисунком. На участках поражения прекращается потоотделение, кожа становится синюшной. Происходит формирование лепром, которые представляют собой бугорки и узлы, образующие язвенные дефекты, которые заживают неровным рубцом. При их распаде на носу последний деформируется, приобретая вид носа бульдога. Поражаются также гортань, язык и нёбо. На участках инфильтрации на лице прекращается рост волос, однако на голове они не выпадают.
На органах зрения развиваются специфические поражения с поражением всех частей глаза: склерит, кератит, иридоциклит или помутнение хрусталика.
Поражение нервной системы проявляется в виде полиневрита и потери чувствительности вплоть до полной анестезии, а также в виде развития трофических и двигательных расстройств.
При появлении орхита нарушается функция яичек.
Лепроматозная форма сопровождается изменением ногтей с появлением продольных полос.
Туберкулоидная форма протекает в целом благоприятно. Типичным является поражение периферической нервной системы, кожи туловища с появлением фигурных тубероидов.
Встречаются стертые и атипичные формы.
Диагностика
Осуществляется на фоне типичных симптомов и анамнестических данных о пребывании в неблагополучных по лепре районах. Широко применяются серологические методы. Лечение проводится в специализированных учреждениях – лепрозориях.
Мероприятия в отношении больных
Больные подлежат госпитализации в лепрозорий. Проводятся осмотры контактных, которым назначаются профилактическое лечение и вакцинация. Новорожденные передаются в специализированные учреждения или родственникам.
Инфекции, вызываемые другими микобактериями
«Нетуберкулезные» микобактерии объединяют большую группу заболеваний. 18 возбудителей вызывают у людей различные заболевания: легочные и внелегочные формы заболеваний, гранулемы кожи, шейный лимфаденит, абсцессы кожи и соединительной ткани, СПИД-ассоциированные инфекции.
Основные клинические симптомы
Встречаются различные формы заболевания: легочная, диссеминированная и другие формы.
Легочная форма встречается при ВИЧ-инфекциях, при этой форме отмечаются кожные абсцессы, поражения лимфатических узлов. При генерализованной форме возникают желудочно-кишечные и экстрабилиарные синдромы.
Диагностика
Для диагностики имеют значение наличие симптомов и выделение гемокультуры микобактерий определенного типа.
Лечение
Для лечения используются микобутин, макролиды и другие лекарственные препараты.
Столбняк
Столбняк – острое инфекционное заболевание, которое вызывается столбнячной палочкой, выделяющей токсины, и характеризуется симптомами токсикоза и тонико-клоническими судорогами скелетной мускулатуры, приводящими к асфиксии.
Этиология, эпидемиология и патогенез
Возбудитель столбняка – анаэробная спорообразующая палочка столбняка. Она находится в почве, куда попадает с испражнениями коров и лошадей. При различных травмах и повреждениях кожи (особенно нижних конечностей) происходит проникновение возбудителя в организм человека.
Инкубационный период заболевания длится 1–2 недели. Входными воротами могут быть даже незначительные раны, пупочная ранка, трофические язвы, места укусов животных и насекомых, раны после отморожений или ожогах, а также мелкие повреждения стоп во время ходьбы босиком. Столбняк от человека к человеку не передается.
При размножении возбудителя выделяется токсин, который продвигается по двигательным волокнам периферических нервов или с током крови в спинной мозг и продолговатый мозг. Это приводит к параличу вставочных нейронов полисимпатических рефлекторных дуг.
В спинном мозге токсин попадает в двигательные центры и задние спинномозговые корешки, это вызывает повышение рефлекторной возбудимости и возникновение мышечных сокращений.
При генерализованной форме токсин попадает в спинной и головной мозг.
Основные симптомы заболевания
Различают: генерализованный столбняк, местный столбняк, легкую, средне-тяжелую, тяжелую и очень тяжелую формы.
По тяжести болезни различают сверхострую, острую и местную формы столбняка.
Для сверхострой формы столбняка характерно следующее:
– короткий инкубационный период;
– молниеносное развитие заболевания;
– генерализованный характер развития мышечных сокращений;
– тяжелые и частые генерализованные кризы;
– повышение температуры до 40 °C;
– частый пульс.
Острая форма начинается внезапно и характеризуется:
– тупыми, тянущими болями в области входных ворот инфекции (часто после заживления раны);
– тризмом (напряжением и судорожным сокращением жевательных мышц);
– «сардонической улыбкой»;
– нарушением глотания;
– напряжением мышц затылка, груди, диафрагмы и спины;
– опистотонус мышц конечности;
– общими титаническими судорогами от нескольких секунд до 2–3 минут;
– частым развитием асфиксии с летальным исходом;
– мышечными болями и нарушениями тонуса сфинктеров.
При подострой форме инкубационный период длится более 10 дней, является менее тяжелым, а пароксизмальные кризы более редкие.
У вакцинированных против столбняка может развиться хроническая форма, при которой симптомы развиваются через 2–3 недели после заражения и выражены нерезко. В зависимости от локализации входных ворот может также развиться столбняк новорожденных или послеродовый столбняк.
Локализованная форма заболевания характеризуется возникновением спастических явлений в месте проникновения инфекции. К этой форме относится головной столбняк с параличами черепно-мозговых нервов, гидрофобическая форма с расстройствами глотания из-за сокращения мышц глотки. Кроме того, возможно развитие частичного столбняка на конечностях.
Диагностика
Основным является наличие травмы и характерных симптомов. При бактериологическом исследовании из содержимого раны выделяется столбнячная палочка. Помимо этого, проводится и биологическая проба на мышах.
Лечение
Без оказания бактериологической помощи больной погибает. Главным в лечении является нейтрализация токсина в организме. Больному вводится по установленной лечебной схеме противостолбнячная сыворотка. В первую очередь при столбняке для прекращения размножения возбудителя производится хирургическая обработка раны. Перед этим рекомендуется произвести обкалывание раны 10 000–30 000 ЕД противостолбнячной сыворотки. При симптомах столбняка производится введение антитоксической сывороткой после проведения десенсибилизации по следующей схеме. Взрослым с лечебной целью вводится по Безредка 100 000–150 000 МЕ, новорожденным – 20 000–40 000 МЕ, детям старшего возраста – 80 000–150 000 МЕ.
За больным после введения сыворотки устанавливается медицинское наблюдение. Антитоксический эффект обеспечивается в течение 3 недель. Производится также введение средств, понижающих нервную возбудимость и расслабляющих скелетную мускулатуру. Для этого часто применяют нейроплегическую смесь, состоящую из 2 мл 2,5 %-ного раствора аминазина, 1 мл 3 %-ного раствора промедола, 2 мл 1 %-ного раствора димедрола, 0,5 мл 0,05 %-ного раствора скополамина. Используется также диазепам в количестве 10–15 мл.
Кроме того, при тяжелых формах назначаются барбитураты и релаксанты.
Мероприятия в отношении больных и контактных лиц
При подозрении на столбняк необходима немедленная госпитализация. Контактные не изолируются. Больной выписывается из стационара и допускается в коллектив после клинического выздоровления.
Профилактика
При ранениях, травмах с нарушениями целостности кожных покровов и слизистых оболочек, укусах животных, ожогах II–III степени и обморожениях II–III степени профилактика заключается в введении 1 мл адсорбированного столбнячного анатоксина, затем через 30 минут – противостолбнячной сыворотки по Безредка лицам, вакцинированным однократно или двукратно более 2 лет назад, а также не привитым вообще.
С помощью противостолбнячного человеческого иммуноглобулина проводится пассивная экстренная профилактика в отношении непривитых детей и взрослых с повышенной чувствительностью к противостолбнячной сыворотке.
Дифтерия
Дифтерия – инфекционное заболевание, передающееся воздушно-капельным путем и вызываемое дифтерийной палочкой, которое приводит к поражению сердечно-сосудистой и нервной системы с явлениями интоксикации и образованию дифтерийной пленки в месте проникновения инфекции.
Этиология, эпидемиология и патогенез
Инкубационный период заболевания длится от 2 до 10 дней. Локализация местного дифтерийного процесса может быть в области носа, зева, гортани, глаз и половых органов. Источником инфекции является больной человек или бактерионоситель. Частички слизи больного попадают в верхние дыхательные пути (носоглотку, зев). Дифтерийная палочка может попасть на слизистую оболочку глаза или рану. Помимо воздушно-капельного пути передачи инфекции, может иметь место контактный путь (через предметы и игрушки). Для дифтерии характерна сезонность, чаще всего пик заболеваемости регистрируется осенью и в начале зимы. Наиболее часто дифтерия возникает в возрасте от 2 до 11 лет, в старшем возрасте и у взрослых она наблюдается реже.
Дифтерийная палочка выделяет экзотоксин, при воздействии которого на организм возникает интоксикация. Кроме того, экзотоксин вызывает на месте проникновения некроз и повышенную проницаемость сосудов, в результате чего формируется дифтеритическое воспаление с образованием пленок, выходящих часто за пределы миндалин.
Вследствие воздействия нейротоксина у входных ворот теряется болевая чувствительность и развивается отек в области проникновения инфекции (регионарные лимфоузлы, подкожная клетчатка шеи). В результате всасывания токсина поражаются некоторые органы, могут развиться дифтерийный миокардит, дегенерация надпочечников, дифтерийный полиневрит, поражение печени, почек и др.
Основные симптомы
Они зависят от формы и локализации процесса. По степени интоксикации различают легкие, субтоксические и токсические формы дифтерии.
Дифтерия зева. При локализованной форме налет может находиться на миндалинах, нёбных дужках. При распространенной форме, помимо миндалин, поражаются мягкое нёбо и слизистая носоглотки. Разновидностью дифтерии зева является катаральная форма, проявляющаяся гиперемией миндалин, в этом случае постановка диагноза обеспечивается при обнаружении дифтерийной палочки в мазках из зева.
Локализованная форма. Она встречается очень часто. Начинается она с болей при глотании, появлении сначала гиперемии в зеве, затем на одной или обеих миндалинах, а затем на ее месте образуется островчатый налет, а после него – пленка. Налеты после снятия оставляют кровоточащие поверхности, появляется регионарное увеличение лимфатических узлов.
Распространенная форма. Характеризуется появлением озноба, повышением температуры и явлениями интоксикации. Налет распространяется за пределы миндалин на носоглотку и нёбные миндалины. Появляется неприятный запах изо рта, а подчелюстные и шейные лимфатические узлы увеличиваются.
Токсическая форма дифтерии. Она сопровождается высоким подъемом температуры и резко выраженной интоксикацией. Наблюдаются сукровичное отделяемое из носа, характерный запах изо рта, распространенные налеты в зеве и выраженный отек шейной клетчатки. При обследовании отмечаются учащение пульса и повышение артериального давления. Гибель больного может наступить при отсутствии лечения в первые 2 дня.
Дифтерия носа. Основными симптомами является сукровичное выделение из носа и пленки в носу. Эта форма часто встречается у детей грудного возраста.
Дифтерия гортани (истинный круп). Различаются следующие периоды:
– дисфонический;
– стенотический;
– асфиксический.
При дисфонической форме появляются сухой кашель и сиплый голос, затем развивается стадия стеноза, сопровождающаяся затруднением вдоха, свистящим дыханием, западанием под– и надключичных ямок и межреберных промежутков. Этот период продолжается 20–24 часа, после чего появляется асфиксия, сопровождающаяся резко выраженными симптомами кислородной недостаточности.
Дифтерия глаза. Сопровождается наличием пленок, отечностью век и гиперемией конъюнктивы.
Осложнения дифтерии
Часто развивается инфекционнотоксический шок, который развивается в 1–3-й день от начала заболевания. В последующем может развиться ДВС-синдром.
Миокардит может развиться на 1–2-й неделе болезни. Различаются ранний миокардит (1–2-я неделя болезни) и поздний – 3–6-я неделя от начала заболевания.
Со стороны нервной системы могут возникнуть вялые параличи, парезы мышц, парез аккомодации и гнусавость голоса в связи с поражением черепно-мозговых нервов.
Диагностика
Постановка диагноза производится на основании клинических симптомов. Дополнительным методом является лабораторная диагностика материала из очага поражения (слизь из носа, выделение конъюнктивы, кожи и др.).
Ускоренным методом является микроскопия материала с ватного тампона, смоченного сывороткой и раствором телурита калия. Кроме того, применяются серологические методы и исследование сыворотки крови.
Лечение
Основным методом лечения является введение дифтерийной сыворотки и антибиотиков для воздействия на возбудителя. Дозировка зависит от формы и локализации дифтерии. Сыворотка вводится только в стационаре. Сначала делают внутрикожную пробу. В разведении 1: 100 при отсутствии реакции через 20 минут вводят 0,1 мл, а через 30 минут лечебную дозу. При легкой форме вводится 30 000–40 000 ЕД, средне-тяжелой – 50 000–80 000 ЕД, при тяжелой токсической – 120 000–150 000 ЕД. При отсутствии положительного эффекта введение сыворотки повторяют в той же дозировке. Введение препарата в 3-й раз назначается через 8–12 часов (редко). Эффект от использования сыворотки появляется через 1–2 дня. При поздней госпитализации (через 3 дня от начала болезни) лечение сывороткой неэффективно. Назначается прием антибиотиков в течение 5 дней. Для санации возбудителя используются пенициллин и эритромицин. Дополнительно проводится симптоматическое лечение (введение белковых препаратов, глюкокортикоидов и витаминов). При дифтерийном крупе назначаются седативные средства, глюкокортикоиды и кислородные ингаляции, а также производится отсасывание слизи и пленок из дыхательных путей. При тяжелом крупе применяются интубация или нижняя трахеотомия.
Мероприятия в очаге
Проводится госпитализация подозрительных больных, больных с выраженными клиническими симптомами, а также носителей токсигенных палочек.
Контактные обследуются, а затем за ними устанавливается медицинское наблюдение в течение 7 дней. Изоляция их прекращается после однократного обследования и заключительной дезинфекции в очаге.
Выписка больных из стационара производится после клинического выздоровления и двукратного исследования слизи из носа и зева с интервалом в 1 день через 3 дня после окончания лечения. Реконвалесценты допускаются в коллектив после двукратного обследования.
Носители токсигенных микробов допускаются в иммунозащищенный коллектив через 2 месяца после клинического выздоровления, получения двукратных отрицательных анализов и отсутствия патологического процесса в носоглотке.
Профилактика
Иммунизация проводится всем детям вакцинами АКДС и АДСМ по следующей схеме:
– в 3 месяца – трехкратно по 0,5 мл с интервалом в 1,5 месяца;
– I ревакцинация – через 1,5–2 года;
– II и III ревакцинация – в 6 и 11 лет вакциной АДС-М;
– взрослые – 1 раз в 10 лет вакциной АДС-М.
Риккетсиозы
Сыпной тиф
Сыпной тиф – инфекционное заболевание, которое вызывается риккетсиями и сопровождается лихорадкой, общей интоксикацией, розеолезно-петехиальной сыпью, увеличением печени, селезенки и признаками энцефалита.
Механизм развития сыпного тифа может быть в виде следующих фаз:
– попадание риккетсий в эндотелиальные клетки;
– появление разрушенных эндотелиальных клеток с развитием риккетсиемии;
– расстройство микроциркуляции, связанное с нарушением функции сосудов;
– тромбоваскулит мелких сосудов;
– формирование специфического иммунитета. Геморрагический васкулит при сыпном тифе возникает в результате тромбообразования, деструктивного васкулита и развития в виде сыпно-тифозных гранулем.
Источником инфекции является больной в период продромы и в течение 3 недель. Механизм заражения заключается в переносе вшами риккетсий. В основном это платяные, реже головные вши, которые выделяют возбудителя с фекалиями через 4–5 дней после кровососания больного и в последующем в течение своей жизни (15–17 дней). Человек заражается риккетсиями при втирании инфицированных экскрементов в кожу или при раздавливании инфицированных вшей. Сезонное повышение случаев заболеваемости отмечается в зимне-весенний период, а инкубационный период при сыпном тифе колеблется от 5 до 25 дней.
Основные клинические симптомы
Отмечается острое начало. Заболевание в начальном периоде характеризуется скрытым периодом, затем наступает быстрый подъем температуры, которая в течение 2–3 дней поднимается до 40 °C, появляются упорная головная боль, тошнота, слабость, бессонница, слуховые и зрительные галлюцинации. Отмечаются эйфория и беспокойство больного. Наблюдаются одутловатость лица, инъекция склер, сухие и яркие губы. На основании нёбного язычка выявляется сыпь в виде мелких кровоизлияний (симптом Розенберга – Винокурова). На переходной складке конъюнктивы с 3–4-го дня может появиться сыпь в виде багрово-фиолетовых пятен. Со стороны сердечно-сосудистой системы наблюдается учащенное сердцебиение и артериальная гипотония. Может также отмечаться понижение мочеотделения.
Период разгара начинается с тяжелых клинических проявлений, которые продолжаются в течение 10 дней. Температура устанавливается на уровне 40 °C и принимает постоянный характер. С 4–5-го дня появляются симптомы менингоэнцефалита. Наблюдаются толчкообразные движения языка, раздражительность. Часто при тяжелой форме заболевания развивается тифозный статус, сопровождающийся эйфорией, дезориентацией больного, появлением возбуждения, зрительных галлюцинаций и стремлением совершать агрессивные действия. Этот делириозный синдром продолжается до 8 дней, одновременно с ним развиваются менингеальные симптомы, которые возникают при наличии серозного менингита. В период разгара (на 4–5-й день) появляется розеолезно-петехиальная сыпь, которая исчезает при надавливании. Она располагается на коже груди, спины, сгибательной поверхности рук. Сыпь редко располагается на ладонях, лице, подошвах.
Элементы сыпи держатся в течение 5–9 дней, после чего исчезают бесследно. Отмечается увеличение печени и селезенки со второй недели заболевания. Обычно язык обложен типичным налетом. Во время окончания периода разгара отмечается постепенное снижение температуры, приобретающие интермиттирующий характер, часто с 3-й недели происходит ее критическое понижение. Лихорадочная стадия длится около 2 недель. В период выздоровления происходит исчезновение симптомов интоксикации и других симптомов, однако слабость и астенический синдром могут держаться.
Диагностика
Проводится на основании клинических симптомов и бактериологического обследования для выделения возбудителя. Со 2-й недели исследуются парные сыворотки с целью обнаружения антител и нарастания их титра.
Лечение
Этиотропное лечение проводится с помощью препаратов тетрациклинового ряда и левомицетина. Тетрациклин назначается в суточной дозировке по 1,2–1,5 г в 4 приема в лихорадочный период и еще в течение 2 дней без температурной реакции. Суточная дозировка левомицетина составляет 2 г.
Назначаются также дезинтоксикационные препараты, сердечные гликозиды, диуретики, анальгетики, витамины и антикоагулянты.
Особое внимание уделяется уходу за больными. Его кожу ежедневно протирают, во избежание возникновения пролежней в области крестца и ягодиц подкладывают резиновый круг. Необходимо следить за опорожнением его мочевого пузыря и по показаниям прибегать к его катетеризации, а также при отсутствии стула делают очистительную клизму.
Резкие головные боли облегчаются прикладыванием пузыря со льдом.
Питание больного обеспечивается полужидкой пищей.
Мероприятия в очаге
Показанием для выписки является клиническое выздоровление, но не ранее чем через 12 дней после нормализации температуры. Допуск в коллектив разрешается только после клинического выздоровления и при отсутствии педикулеза.
В очаге проводится дезинфекция и дезинсекция белья, одежды и постельных принадлежностей.
За контактными устанавливается медицинское наблюдение в течение 25 дней от проведения санитарной обработки. При повышении температуры необходима их госпитализация. Неспецифической профилактикой являются борьба с педикулезом и раннее выявление больных. О последнем немедленно сообщается в вышестоящие инстанции.
Прививание против сыпного тифа производится в отношении лиц, по роду работы подвергающихся возможности заражения (персонал больниц и сотрудники железнодорожного и водного транспорта в случае эпидемиологического неблагополучия).
Вирусные инфекции, характеризующиеся поражением кожи и слизистых оболочек
Инфекции, вызванные простым герпесом
Герпетическая инфекция – инфекционное заболевание, вызванное вирусом простого герпеса, характеризующееся поражением слизистых оболочек и кожи в виде группы пузырьков на гиперемированной коже, иногда поражением глаз и внутренних органов, нервной системы.
Возбудитель простого герпеса подразделяется на 6 антигенных групп. Наиболее часто встречаются заболевания, вызываемые I и II типами вируса, а также генитальный герпес и инфекции новорожденных.
Вирус проникает в организм через мацирированную кожу и слизистые оболочки. Передача инфекции происходит контактным путем.
Основные клинические симптомы
Основными проявлениями являются пузырьки на гиперемированном участке кожи, располагающиеся на лице, половых органах или ягодицах. Процесс имеет склонность к рецидивированию. Могут проявляться и общие симптомы в виде головной боли, недомогания и субфебрильной температуры. Появление сыпи происходит через 7–10 дней от начала заражения и сопровождается жжением и зудом. Пузырьки ссыхаются в корочки либо вскрываются с образованием эрозий.
Лечение
Назначаются ацикловир и противовирусные мази. Существует и герпетическая поливакцина. Кроме того, назначается лейкоцитарный интерферон, а также вводится человеческий иммуноглобулин.
Ветреная оспа
Ветреная оспа – острое инфекционное заболевание, которое вызывается вирусом, относящимся к герпетическим вирусам, и сопровождающейся умеренной лихорадкой и появлением на коже пузырьков с прозрачным содержимым.
Вирус ветреной оспы отличается летучестью и может легко проникать в соседние помещения. Вирусы ветреной оспы и опоясывающего лишая идентичны.
Пути заражения – воздушный, воздушно-капельный и контактный (содержимым пузырьков и слизью из носоглотки). Через третьи лица заболевание не передается. При передаче плоду вируса трансплацентарным путем от матери возможно формирование у него пороков развития.
Инкубационный период составляет 2–3 недели. В это время вирус накапливается в крови. Затем он фиксируется в ростковом слое эпидермы, вызывая дистрофию, что приводит к образованию мелких полостей, сливающихся в однокамерную везикулу без воспалительной реакции вокруг нее. По мере выздоровления происходит обратное всасывание жидкости, подсыхание и образование корочки, после отпадения которой не остается рубцов. Выздоровление наступает по мере накопления антител к вирусу.
Основные клинические симптомы
Через 1–2 недели после заражения появляется сыпь на лице, волосистой части головы и туловища, а также происходит повышение температуры. Элементы сыпи из пятнисто-папулезных элементов превращаются в пузырьки, а затем в пустулы, по краю которых отмечается кайма гиперемии. Пузырьки подсыхают, образуя тонкие корочки, которые затем отпадают без следов. Сыпь высыпает толчками через 1–2 дня, поэтому ее элементы носят полиморфный характер. Кроме того, она сопровождается зудом и покалыванием. Со стороны крови отмечается лейкопения. Осложнения ветреной оспы встречаются редко, но носят тяжелый характер: пневмония, серозный менингит, энцефалит и присоединение вторичной инфекции.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных.
Лечение
Рекомендуется ежедневная смена белья, местно применяется смазывание элементов сыпи раствором бриллиантового зеленого, марганцовокислого калия и метиленового синего. При присоединении вторичной инфекции назначаются антибиотики, а при интоксикации – дезинтоксикационная терапия.
Мероприятия в очаге
Больной считается зараженным до 9-го дня высыпания, лечение чаще всего амбулаторное. При установлении диагноза разобщение начинается с 11-го дня контакта, при повторных случаях в детских учреждениях разобщение не проводят.
В коллектив ребенок допускается после клинического выздоровления.
Опоясывающий лишай
Опоясывающий лишай – вирусное заболевание, проявляющееся пузырьками на отечно-гиперемированной коже с локализацией по ходу нервов (межреберных или тройничных). Он часто развивается у больного с недостаточностью иммунной системы, на фоне лечения кортикостероидными препаратами и иммунодепрессантами.
Основные клинические симптомы
Заболевание начинается с резкой боли и часто предшествует началу высыпания. Пузырьки сливаются в крупные пузыри, а их содержимое становится геморрагическим, могут также появиться очаги некроза.
Продолжительность заболевания составляет 3–4 недели. Однако боль может длиться до нескольких месяцев.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных.
Лечение
Основное лечение проводится противовирусными средствами (ацикловир и др.), местно применяются теброфеноловая и оксолиновая мази. Для обезболивания используются анальгин, баралгин и др. А также назначаются витамины группы В.
При присоединении вторичной инфекции применяются антибактериальные средства.
Корь
Корь – острое инфекционное заболевание, вызываемое коревым вирусом, проявляющееся интоксикацией, этапным высыпанием пятнисто-папулезной сыпи и катаральными поражениями верхних дыхательных путей и слизистых оболочек. Различают реактивную (типичную корь), атипичную форму. По тяжести могут быть легкие, среднетяжелые и тяжелые формы.
Возбудитель – РНК-содержащий вирус. Источник инфекции – больной человек. Пути передачи – воздушно-капельный. Обычно болеют непривитые дети и взрослые. Поражает вирус преимущественно дыхательные пути, толстую кишку, циркулирует в крови, также он обладает способностью поражать нервную систему. Инкубационный период составляет 9–17 дней при серопрофилактике.
Основные клинические симптомы
Начальный период (катаральный) длится 3–4 дня, при этом отмечаются повышение температуры, общее недомогание, вялость, разбитость, понижение аппетита, нарушение сна, головная боль и конъюнктивит.
На 2–3-й день происходит снижение температуры и усиление насморка, появляются грубый кашель и пятна Бельского – Филатова – Коплика на слизистой оболочке рта. Они сохраняются до начала высыпания, а затем постепенно исчезают. Иногда можно заметить продромальную сыпь – мелкие бедно-розовые, пятнисто-папулезные элементы на лице, шее и туловище.
Период высыпания. Происходит резкое усиление катаральных явлений. Появляются конъюнктивит и одутловатость лица (опухание век), обостряется слезотечение, возникает светобоязнь и вновь повышается температура. Также отмечаются симптомы бронхита и интоксикации: вялость, сонливость и бред на высоте температуры.
Для коревой сыпи характерны пятнисто-папулезные элементы, некоторые из них сливаются между собой, образуя крупные сливные элементы с фестончатыми краями на неизмененном фоне кожи.
Характерным является этапность высыпания сыпи:
– 1-й день – лицо;
– 2-й день – туловище и руки;
– 3-й день – все тело.
На 3-й день сыпь бледнеет и исчезает в обратном порядке, а от нее остается пигментация.
Период пигментации. Начинается на 3–4-й день от начала высыпания. Температура снижается, уменьшаются катаральные явления, сыпь оставляет пигментацию. У некоторых больных отмечается отрубевидное шелушение. После перенесенной кори наблюдает неврологическая симптоматика: утомляемость, сонливость и астенизация. Со стороны крови отмечаются лейкопения, нейтрофилез и увеличение СОЭ. Митигированная корь является атипичной формой, которая возникает в некоторых случаях с поздним введением иммуноглобулина. При данной форме инкубационный период удлиняется до 21 дня, все периоды заболевания протекают укороченными, симптомы выражены слабо, а температура повышается незначительно.
Осложнениями кори могут быть пневмония, ларингит, энцефалиты и менингиты.
Диагностика
Проводится на основании эпидемиологических данных, характерных клинических симптомов, а также вирусологического и серологического методов. Помимо этих методов диагностики, применяется иммунофлюоресцентный метод в конце продромального периода и в период высыпания. Проводится исследование отпечатков, обработанных специфической сывороткой для выявления антигенов вируса кори.
Лечение
При тяжелом течении и осложнениях показана госпитализация. В основе лечения – постельный режим, уход за слизистыми оболочками и прием симптоматических средств.
Мероприятия в очаге
Непривитые и не болевшие корью дети разобщаются на 17 дней от момента контакта, а получившие иммуноглобулин – на 21 день. При установлении точного контакта они разобщаются с 8-го дня. Полное прививание детей в 1 год и 6 лет обеспечивает предупреждение кори.
В виду меньшего охвата в проймах коревыми прививками желательна вакцинация всех или только получивших 2 прививки. Постэксиозиционная профилактика заключается в назначении прививки в первые 3 дня контакта и иммуноглобулина внутримышечно. Последний обеспечивает защиту при введении до 7-го дня после контакта, также показано его введение детям первого года жизни.
Вирусный гепатит
Вирусный гепатит – группа инфекционных заболеваний с преимущественным поражением печени и выраженными симптомами интоксикации.
Этиологически различают вирусный гепатит А, В, С, D и Е. По клиническому течению выделяют легкую, среднетяжелую и тяжелую злокачественную формы (гепатит В и D). Течение может быть острым, хроническим, с осложнениями или без них.
Вирусный гепатит А
Протекает остро, циклично с кратковременными симптомами интоксикации и нарушениями функции печени, характеризуется доброкачественным течением. Инкубационный период составляет от 10 до 45 дней. Возбудитель заболевания – РНК-содержащий вирус. Источник инфекции – больные в преджелтушном и желтушном периоде, а также с безжелтушной формой. Возбудитель выделяется с испражнениями, а заражение происходит через грязные руки и зараженные продукты.
Характерным симптомом является повышение температуры до 38–40 °C, головная боль, боли в мышцах, легкие катаральные явления, одновременно снижается аппетит, появляются тошнота, рвота и боли в правом подреберье, а также темная мочи и обесцвеченный кал.
На 5–6-й день болезни появляется обесцвеченный кал, желтое окрашивание склер и кожи. В этот период отмечается улучшение состояния больного. Желтуха может держаться до 1 месяца. Характерны брадикардия и снижение артериального давления. Затяжное течение заболевания встречается редко.
Вирусный гепатит В
Возбудитель – ДНК-содержащий вирус, который не разрушается высокой температурой. Источник инфекции – больной человек. Основные пути передачи: половой, плацентарный, при родах, переливании крови и ее препаратов, а также при использовании нестерильных шприцов и инструментов. Продолжительность инкубационного периода составляет до 100 дней. Заболевание начинается постепенно, когда отмечаются потеря аппетита, тошнота, рвота, изжога и боли в эпигастральной области и печени. Через 2 недели появляется темная моча, кал становится бесцветным, в дальнейшем развивается желтуха, которая держится в течение 1–2 недель, но может продолжаться до 3 месяцев. Обычно заболевание протекает тяжело, возможен переход в хроническую форму, которая характеризуется прогрессирующим течением и может осложниться циррозом печени, печеночной энцефалопатией. Кроме того, возможно наступление коматозного состояния.
Вирусный гепатит С
Данное заболевание характеризуется парентеральным механизмом передачи. Возбудитель – РНК-содержащий вирус. По клиническим симптомам течение заболевания напоминает гепатит B. Часто возникает хронический процесс.
Вирусный гепатит D
Возбудитель – РНК-содержащий вирус. Отмечается более тяжелое течение, часто развивается печеночная энцефалопатия. Возможно возникновение хронической формы заболевания.
Вирусный гепатит Е
Возбудитель – РНК-содержащий вирус. Источник инфекции – больной человек. Заражение происходит орально-фекальным путем. Инкубационный период составляет 30–40 дней. Клиническая картина такая же, как и при гепатите А, но с более тяжелым течением.
Диагностика
Основой для постановки диагноза служат характерные клинические симптомы. В крови определяется повышение связанного билирубина, увеличивается активность сывороточных ферментов, выявляется положительная тимоловая проба.
В моче определяются желчные пигменты. Для определения вида вирусного гепатита применяют иммунологические методы.
При гепатите A в сыворотке крови определяется иммуноглобулин М (JM) или четырехкратное нарастание антител IgG.
При гепатите B в сыворотке крови обнаруживается поверхностный антиген (НВg Ag), который выявляется в инкубационном периоде, антитела к этому антигену определяют через 3 месяца от начала инфекции.
Для гепатитов C и D характерно наличие антител (анти-НСV, анти-НDV) в сыворотке крови.
Лечение
Обязательная госпитализация больных, назначается постельный режим, диета 5а или 5, витамины С, группы B, раствор глюкозы. В тяжелых случаях проводятся инфузионная терапия, гипербарическая оксигенация, экстракорпоральная детоксикация и другие лечебные мероприятия.
Мероприятия в очаге
Изоляция контактных не проводится. При гепатите A за ними устанавливается лишь медицинское наблюдение в течение 35 дней.
Выписка больных осуществляется при нормализации уровня билирубина и других показателей. Реконвалесценты гепатита A считаются нетрудоспособными в течение 2–4 недель в зависимости от тяжести болезни. Они также освобождаются от тяжелых физических нагрузок на 3–6 месяцев. Реконвалесценты гепатита B могут вернуться к труду не ранее чем через 4–5 недель. Период освобождения от тяжелого физического труда для них составляет до 12 месяцев.
Все реконвалесценты обследуются через 1 месяц в стационаре.
Дети, являющие реконвалесцентами гепатита А, обследуются в поликлинике через 3–6 месяцев и снимаются с учета. А перенесшие гепатит В обследуются в стационаре через 9 и 12 месяцев.
Взрослые реконвалесценты, перенесшие гепатит А, обследуются в поликлинике и снимаются с учета. А в случае выздоровления после заболевания гепатитом В они обследуются в поликлинике через 3, 6, 9 и 12 месяцев от начала заболевания.
Профилактика
Первичная профилактика – это вакцинация.
При гепатите А массовая и экспозиционная профилактика возможна вместе с иммуноглобулином 0,02 мг/кг в течение 2 недель от контакта.
Профилактика гепатита В – первичная вакцинация: I вакцинация – новорожденный (1-е сутки), II вакцинация – 1-й месяц жизни, III вакцинация – 5–6 месяцев, постэксиозиционная вакцинация: 0–1 – 2 – 12 месяцев с контролем за маркерами в первый день специфического иммуноглобулина 0,12 мг/кг (не менее 6 МЕ/кг) в разные участки. При контакте вакцинированного определяют уровень анти-НВg, при уровне более 10 м МЕ/мл вакцину не вводят, а при уровне менее 10 м МЕ/мл вводят дозу вакцины и 2 дозы иммуноглобулина с интервалом в 1 месяц. При статусе контакта с хроническим гепатитом В рекомендуется прививание от гепатита А. Противопоказанием для проведения прививок при гепатите В является аллергическая реакция на пекарские дрожжи. Специфических средств профилактики гепатитов С и D нет.
Профилактика гепатита Е такая же, как и для гепатита А.
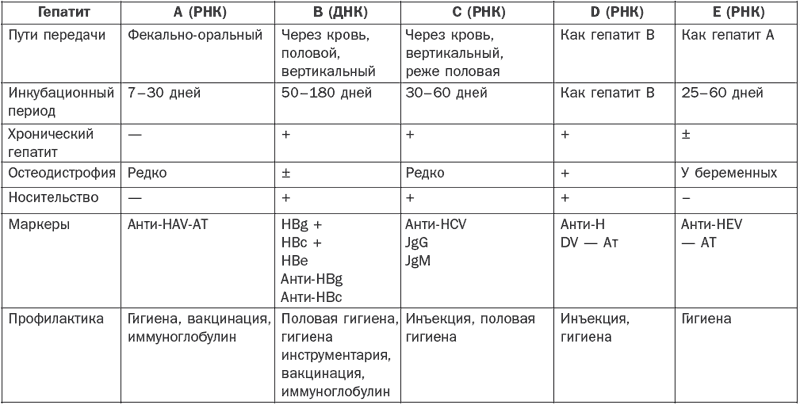
В табл. 2 приведены особенности путей передачи и течения гепатитов разной этиологии.
Таблица 2
Особенности гепатитов разной этиологии
Краснуха
Краснуха – инфекционное заболевание, вызванное вирусом краснухи, характеризующееся незначительно выраженными катаральными симптомами со стороны верхних дыхательных путей и увеличением затылочных и других групп лимфоузлов и мелкопятнистой сыпи.
Возбудитель краснухи – РНК-содержащий вирус. Источником инфекции являются больные люди и вирусоносители. Путь передачи – воздушно-капельный, но имеет место и трансплацентарный путь заражения плода. Вирус размножается в лимфатических узлах и циркулирует в крови. Инкубационный период составляет 15–24 дня.
Основные клинические симптомы
Основным симптомом является мелкоточечная сыпь, которая появляется на лице и в течение нескольких часов распространяется по всему телу с преимущественной локализацией на разгибательных поверхностях конечностей. За 1–2 дня до появления сыпи могут возникнуть слабовыраженные катаральные явления, на слизистой щек и мягком нёбе появляются розовые пятна, отмечается кратковременное повышение температуры до 37,5 °C, иногда до 39 °C. Характерным симптомом для краснухи является увеличение затылочных лимфоузлов.
Женщина, контактировавшая с больным краснухой, во время беременности может родить ребенка с врожденными уродствами, в этих случаях настоятельно рекомендуется прервать беременность.
Диагностика
Помимо клинических и эпидемиологических данных, диагноз подтверждается результатами вирусологических и иммунологических исследований.
Мероприятия в очаге
С 2007 года вакцинацией охватываются девушки и молодые женщины. Контактных детей не прививают. При контакте беременной у нее определяются антитела JgG, а при их отсутствии производится повторный анализ через 4–5 недель. Если антитела появились, предлагают прерывание беременности, если нет – берут еще одну пробу через 1 месяц. Иммуноглобулин вводят лишь в тех случаях, если женщина не желает прерывать беременность, в дозировке 0,55 мл/кг.
Микозы
Микозы – грибковые заболевания кожи человека и животных, которые, в зависимости от возбудителя и поражения ткани, подразделяются на кератомикозы, дерматофитии, кандидоз и глубокие микозы.
Кератомикозы
К кератомикозам относится разноцветный лишай – заболевание, характеризующееся появлением преимущественно на верхней части туловища пятен коричневатого и белого цвета, очаги отграничены от прилежащих участков. Чаще всего болеют дети и молодые люди. Предрасполагающие факторы имеют определенное значение. К ним относятся повышенная потливость, пониженное питание и др.
На коже появляются желтовато-розовые пятна, которые могут приобрести коричневую окраску. Мелкие чешуйки напоминают отруби.
При кератомикозе поражается грибками роговой слой эпидермиса при отсутствии острых воспалительных явлений. Заболевание малоконтагиозно.
Дерматофитии
При этом заболевании поражаются кожа и ее придатки. Оно высококонтагиозно и передается при бытовом и производственном контакте. При этом возникают воспалительные заболевания кожи в виде пузырьков, инфильтратов и абсцессов. Могут также поражаться слизистые оболочки и внутренние органы. Течение заболевания может быть хроническим.
Глубокие микозы
Они характеризуются поражением внутренних органов и костей. Возбудители глубоких микозов обитают в почве, а заражение происходит ингаляционно или при инфицировании раны.
В развитии грибковых заболеваний выделяются несколько периодов.
Сразу после внедрения гриба наступает инкубационный период, который может длиться от 1 недели до нескольких месяцев.
После внедрения в организм грибы размножаются в месте проникновения – в коже, слизистых оболочках, мягких тканях, органах дыхания и желудочно-кишечном тракте. Некоторые из них могут мигрировать в лимфатические узлы, кроветворные органы, печень и селезенку. На патогенные грибы клеточная реакция может быть различной и проявляться острым или хроническим воспалением, образованием туберкулоидных гранулем с казеозным некрозом или без него, а также изменениями ишемического или некротического характера.
Основные клинические проявления
Все микозы по течению они подразделяются на острые и хронические, поверхностные и глубокие, очаговые и распространенные.
Дерматомикозы
Они подразделяются на эпидермофитию, трихофитию, микроспорию и микозы стоп.
Общим симптомом является формирование кольцевидных розоватых очагов на коже с беловатым центром и краевым импетиго. Волосы приобретают беловатый цвет. Ногтевые фаланги деформированы, утолщены и легко крошатся, а околоногтевой валик воспаляется.
Эпидермофития
Это микоз крупных складок кожи с вовлечением в процесс ногтевых пластинок и кожи стоп. Возбудителем является грибок эпидермофитон. Заражение происходит контактным путем при использовании предметов, загрязненных чешуйками от больного (клеенки, судно, термометры и др.). При хождении босиком в банях и других общественных местах также возможно заражение стоп. Чаще эпидермофитией стоп болеют мужчины. Может поражаться также кожа крупных складок в паховой и подмышечной областях и под молочными железами. Сначала высыпания имеют вид пятен красного цвета, они отграничены от окружающей кожи, округлые и сливаются друг с другом. По периферии имеется выраженный валик, состоящий из пузырьков и чешуек.
Трихофития
Представляет собой грибковое заболевание кожи и ее придатков, вызываемое трихофитонами. Распространенность повсеместная.
Заражением происходит от больных людей путем непосредственного контакта или через предметы обихода.
Основным симптомом является возникновение кольцевидных, шелушащихся, реже гнойничковых поражений. В случае нагноения очаги воспаления обычные, ярко-красного цвета, мягкой консистенции.
При затяжном течении на шелушащихся очагах волосистой части головы волосы обламываются и имеют вид черных точек, отмечаются глубокие гранулематозные поражения кожи, лимфатических узлов, а также поражения внутренних органов.
Микоз стоп
Это хроническое заболевание с высыпаниями в межпальцевых складках и на коже стоп, кроме того, поражаются и ногтевые фаланги. Возбудителями являются дерматофиты. Заражение происходит через обувь, а также при посещении мест общественного пользования.
Основными симптомами являются поверхностное изъязвление, экзематизация или пластинчатое шелушение. Обычно поражается кожа стоп.
Характерным является пластинчатое шелушение. Течение заболевания хроническое.
Микроспория
Это заболевание представляет собой микоз кожи, вызываемый грибом рода Microsporum.
Имеет место контактный путь передачи. Источниками инфекции являются больной человек, кошки и собаки, а ее передача происходит при микротравмах кожи, где грибы начинают быстро развиваться.
Основными симптомами являются очаги на волосистой части головы и гладкой коже, которые имеют различные размеры и сливаются в гирлянды. Волосы из них легко извлекаются. На туловище в основном поражаются пушковые волосы.
Фавус
Это хронически протекающее заболевание кожи и ее придатков. Возбудитель относится к роду Trichophiton. Основным симптомом являются скутулы, когда на месте внедрения образуется пятно красного цвета, которое увеличивается до 3 см и более. Скутулы со временем сливаются, образуя корки коричневого цвета. Волосы теряют блеск и эластичность, напоминают куски пакли.
Фавус ногтей диагностируется у взрослых.
Кандидамикоз
Заболевание вызывают дрожжеподобные грибки рода Candida, которые могут поражать кожу и слизистые оболочки, а также многие органы и ткани. Кандидамикоз проявляется повсеместно.
Кандидоз кожи чаще всего встречается в детском возрасте и проявляется в виде поражения межъягодичных подкрыльцовых и пахово-бедренных складок в виде эритематозных везикулобулезных, псориазоформных или скарлатиноподобных элементов.
Реже встречаются язвенные формы.
Основные клинические симптомы
Кандидоз сосков проявляется их покраснением, отечностью и трещинами в области сосков.
Эрозии углов рта возникают на границе слизистой ротовой полости и красной каймой губ.
Хейлит проявляется краснотой и шелушением красной каймы губ. Кожа истонченная и исчерченная радиальными бороздами с синюшным оттенком.
Кандидоз волосистой части головы проявляется в виде себорейной экземы без экссудативного компонента на голове и лице (на носу и ушах). У детей могут возникнуть пузырьки-гнойники, эритематозные очаги, бугорки и бугорчатые разрастания.
Поражение стоп и кистей начинается с возникновения пузырьков, после вскрытия которых появляются эрозии, сопровождающиеся зудом и болезненностью.
Паронихии и опихии представляют собой поражение мягких тканей возле ногтевого ложа. На месте внедрения гриба появляются покраснение и отек, в дальнейшем процесс быстро распространяется, ноготь теряет свой блеск, утолщается и отделяется от ложа.
Кандидоз слизистых оболочек проявляется в виде дрожжевого стоматита (молочницы). При данной локализации возникают «лаковый язык», трещины углов рта, воспаление красной каймы губ. На слизистой оболочке рта обнаруживаются группы перламутрово-белых пятен округлой формы. При отсутствии лечения они постепенно увеличиваются и превращаются в блестящую пленку, возвышающуюся над поверхностью кожи.
Микотическая ангина характеризуется появлением на миндалинах блестящих фолликулярных пробок. При микотическом поражении языка образуются белые и блестящие налеты на языке, а его размер увеличивается.
Кандидоз желудочно-кишечного тракта проявляется явлениями эзофагита, гастрита, энтероколита, диареи и аноректальными поражениями.
Кандидоз органов дыхания проявляется симптомами поражения дыхательной системы, похожими на туберкулез, онкологические заболевания или бактериальную пневмонию.
Кандидоз мочеполовых органов сопровождается появлением мелких беловатых бугорков, сначала протекает в виде стертых форм, в моче обнаруживаются белок, эритроциты, цилиндры и обилие возбудителя. Регистрируются уретриты, циститы, баланопоститы, вагиниты.
Кандидоз центральной нервной системы диагностируется чаще при вскрытии.
Встречаются также и септические формы кандидамикоза.
Бластомикозы
Криптококкоз – тяжелое заболевание, вызывается дрожжеподобными грибами и проявляется преимущественно поражением центральной нервной и дыхательной систем. Заражение происходит через кожу, дыхательные пути и желудочно-кишечный тракт.
Первичные поражения кожи при криптококкозе могут быть распространенными или локализованными.
На открытых участках тела появляются сначала узелки, которые некротизируются, изъязвляются и распространяются по поверхности и в глубину. Дно покрывается грануляциями со своеобразным блеском и красноватым оттенком с наличием большого количества грибковых элементов. Заболевание протекает медленно, при отсутствии лечения возникают кахексия и поражение костного мозга, после чего наступает смерть больного.
Существуют также и другие формы бластомикоза.
Диагностика
При кератомикозе диагноз «разноцветный лишай» ставится на основании микроскопии и обнаружения очагов микоза с помощью люминесцентной лампы, когда наблюдается золотисто-желтое или буроватое свечение.
Дерматомикозы подтверждаются выделением гриба. Микоз стоп подтверждается посевом на среду Сабура выделение возбудителя.
Кандидамикоз подтверждается на основании иммунологических и бактериологических методов диагностики.
Лечение
Кератомикозы лечатся с помощью фунгицидных и кератолитических средств.
Дерматомикозы: при эпидермофитии назначаются местные и общие лекарственные средства.
Трихофития лечится по установленной схеме гризеофульвином и другими средствами (микосептин, салифунгин, нитрофулин).
Кандидамикоз: из медикаментозных средств показаны нистатин, леворин, амоглюкоин, микосептин и амфотерицин.
Бластомикозы: лечение проводится амфотерицином внутривенно капельно из расчета 0,2–1 мг в сутки в течение 3–4 месяцев, по показаниям назначается хирургическое вмешательство – удаление криптококковых очагов.
Гельминтозы
Шистосомоз
Шистосомоз (бильгарциоз) – это группа тропических гельминтозов, которые вызываются плоскими червями и характеризуются хроническим течением и поражением мочевой системы, кишечника и других органов.
Возбудитель может вызывать мочеполовой или кишечный шистосомоз.
Источником инфекции являются человек, домашние и дикие животные. Шистосомы раздельнополые. Жизненный цикл возбудителя характеризуется сменой двух хозяев. Самка откладывает в мелкие кровеносные сосуды до 3000 яиц, которые затем попадают в кишечник или мочевой пузырь и выводятся с испражнениями. После этого развитие происходит в промежуточном хозяине – моллюске. В теле последнего созревают церкарии, они выходят в воду и при встрече в ней с организмом окончательного хозяина попадают в него через слизистые оболочки и кожу.
В подкожно-жировом слое у них происходит дальнейшее развитие, после чего они попадают в кровь и достигают половой зрелости.
Возбудитель воздействует на организм хозяина в зависимости от стадии развития. Личинки, например, могут вызывать тяжелую аллергическую реакцию.
Обычно взрослые шистосомы паразитируют в стенках сосудов. Основные клинические проявления возникают при их проникновении в кишечник и мочевой пузырь.
Основные клинические симптомы
В начальном периоде появляются зуд, покраснение и повышение температуры. Через несколько дней эти симптомы исчезают, однако возникают симптомы со стороны легких (кашель с мокротой), боли в мышцах и увеличиваются печень и селезенка. Это продолжается около 2 недель. Заболевание переходит в хроническую стадию, при которой отмечаются симптомы поражения желудочно-кишечного тракта с появлением стула с примесью слизи и крови, а также болей в животе схваткообразного характера с тенезмами.
При попадании шистосом в легкие появляются кашель, одышка и боль при дыхании.
Диагностика
Диагностически важными являются эпидемиологический анамнез (пребывание в Африке, Юго-Восточной Азии, Латинской Америке, на Ближнем Востоке) и обнаружение яиц шистосом в осадке мочи и кале. Кроме того, используются аллергические пробы и реакции иммунофлюоресценции.
Лечение
Применяются препараты сурьмы (чаще всего фуадин, празиквантел или метрофанат). Празиквантел назначается в дозировке 40 мг/кг. При кишечном шистосоматозе применяется оксамникан, который вводится из расчета 10 мг/кг 1 раз в день.
Профилактика
Основные профилактические меры сводятся к охране водоемов от попадания испражнений больных. Они должны дезинфицироваться в течение 10 дней после лечения. Запрещается также купание в загрязненных водоемах, а при наличии влажной почвы рекомендуется ношение обуви.
Описторхоз
Описторхоз вызывается кошачьей двуусткой, поражающей печень и поджелудочную железу.
Этиология и эпидемиология
Это эпидемическое для России заболевание, часто встречается в Западной Сибири, Европейской части России, в бассейнах Волги, Камы, Дона и Днестра. Первым промежуточным хозяином является моллюск, вторым – карповые рыбы. Окончательным хозяином могут быть дикие и домашние рыбоядные животные, а также человек.
Заражение происходит при употреблении в пищу сырой, мороженной или недостаточно прожаренной рыбы, в которой содержатся личинки гельминтов. Попавшие в кишечник цисты проникают в желчные пути и превращаются в зрелых гельминтов, которые паразитируют в желчных протоках, желчном пузыре и протоках поджелудочной железы.
Основные клинические симптомы
У приезжих заболевание возникает остро, у коренного населения отмечается хроническое течение.
Инкубационный период составляет от 1 до 4 недель. Различают стертые и клинически выраженные формы. Стертая форма характеризуется непродолжительным субфебрилитетом и появлением эозинофилии в крови. При легкой форме температура достигает 38–38,5 °C и держится в течение 1–2 недель. В случае средне-тяжелой формы температура повышается до 39,5 °C, появляются катаральные явления и высыпания на коже.
Со стороны крови определяются лейкоцитоз, ускорение СОЭ и эозинофилия 40 %.
Тяжелая форма протекает в виде тифоподобной, гепатохолангической или гастроэнтеритической формы. После острого периода наступает латентный период, который длится от нескольких недель до 7 лет. Затем развивается хроническая стадия, характеризующаяся поражением желчевыводящих путей, астеноневротическим синдромом, кожными высыпаниями и астматоидным бронхитом.
Диагностика
Постановка диагноза производится на основании клинических симптомов и подтверждении пребывания в эпидемическом очаге или употребления сырой рыбы. Кроме того, характерными являются положительные серологические реакции с описторхозным диагностикумом, обнаружение яиц паразита в дуоденальном содержимом или фекалиях.
Лечение
Назначается хлоксил по 60 мг/кг для взрослых в 3 приема за 15–20 минут до еды в течение 5 дней. Празиквантел применяется по 75 мг/кг однократно.
Профилактика
Основной профилактической мерой является защита водоемов от загрязнений.
Клонорхоз
Клонорхоз вызывается гельминтом из типа сосальщиков с преимущественным поражением печени и поджелудочной железы.
Этиология и эпидемиология
Возбудителем клонорхоза является сосальщик листовидной формы. Зрелые формы паразитируют у человека и рыбоядных млекопитающих. Живет он много лет и имеет двух промежуточных хозяев: первый – моллюск, второй – рыбы семейства карповых, реже сельдевых. Окончательным хозяином являются рыбоядные млекопитающие и человек.
Заболевание распространено в Юго-Восточной Азии, России (на юге Приморского и Хабаровского края) и на Дальнем Востоке.
Основные клинические симптомы
Через 2 недели после инвазии возникает лихорадка, появляется сыпь, отмечается повышение эозинофилов. В случае тяжелого течения болезни наблюдаются общая интоксикация, желтуха и дистрофические изменения во многих органах. При хронической стадии возникают гипотония и гипоплазия желчного пузыря, часто сочетающаяся с поражением поджелудочной железы. Появляются жалобы на боли в области правого подреберья и эпигастральной области, а также тошнота и явления энтероколита.
Диагностика
При постановке окончательного диагноза большое значение имеют эпидемиологический анамнез и подтверждение пребывания в эндемическом очаге. Специфическими методами диагностики являются серологические, в том числе и появление антител через 3 недели после заражения.
Яйца гельминтов обнаруживаются в дуоденальном содержимом через 1,5 месяца после инвазии.
Лечение
Назначают бильтрицид по 20–60 мг/кг в 1–3 приема или хлоксид по 60 мг/кг в 3 приема через 15–20 минут после еды в течение 5 дней.
Профилактика
Основные профилактические меры заключаются в контроле над употреблением сырой пищи, приготовлением из нее пищевых продуктов и сбросом нечистот и рыбных отбросов в водоемы.
Дикроцелиоз
Дикроцелиоз – заболевание, вызываемое гельминтами группы сосальщика и сопровождающееся поражением печени и желчного пузыря.
Этиология и эпидемиология
Возбудитель – двуустка ланцетовидная, напоминающая кошачьего сосальщика. Длина паразита составляет до 15 мм.
В стадии половой зрелости гельминты паразитируют в желчных протоках и желчном пузыре млекопитающих, реже у человека.
Промежуточными хозяевами гельминтов являются наземные моллюски, в которых они развиваются, после чего виде слизистых комочков попадают на траву. Затем они поедаются вторыми промежуточными хозяевами – муравьями, которые становятся малоподвижными и вместе с травой поедаются окончательными хозяевами – травоядными животными и человеком, в желчевыводящих путях которых и поселяются сосальщики. Зрелые гельминты травмируют кишечник и желчные ходы, вызывая нарушение функций печени и пищеварительного тракта.
Основные клинические симптомы
Через 3–4 недели от заражения появляются рвота, тошнота, боли в правом подреберье и эозинофилия.
Диагностика
Яйца гельминтов определяются при исследовании кала и содержимого двенадцатиперстной кишки, получаемого при дуоденальном зондировании.
Лечение
Назначается прием хлороксида в течение 2 дней.
Профилактика заболевания
Основные профилактические меры заключаются в предупреждении попадания в пищу муравьев, дегельминтизации скота и лечении домашних животных.
Фасциолез
Фасциолез – заболевание, вызываемое гельминтами вида трематод с хроническим течением и поражением желчевыделительной системы.
Этиология и эпидемиология
Окончательными хозяевами данных гельминтов являются человек и травоядные животные (рогатый скот, непарнокопытные и др.). Яйца вредителя выделяются во внешнюю среду с фекалиями животных. При попадании их в воду или влажную среду через 4–6 недель развиваются личинки. В воде из них образуются другие личинки, которые попадают в промежуточных хозяев – моллюсков, где переходят в следующую стадию. А при их заглатывании с водой и поеданием трав, растущих в водоемах со стоячей и медленно текущей водой, происходит заражение животных. Человек заражается при питье сырой воды и употреблении в пищу растений, которые произрастают в водоемах и влажных местах. Личинки фасциол, попавших в желудочно-кишечный тракт, освобождаются от покрывающих их оболочек и проникают в желчевыводящую систему. Миграция возбудителя происходит через систему воротной вены, откуда гельминты попадают в вещество печени, а из него в желчные протоки, где через 3–4 недели заканчивается цикл их развития, при этом тканям желчевыводящей системы наносятся механические повреждения, возникают токсико-аллергические реакции и развивается вторичная инфекция. Все это приводит к нарушению циркуляции желчи по протокам, а в печени могут возникать некрозы и абсцессы.
Основные клинические симптомы
Инкубационный период длится 1–8 недель. Основными симптомами являются появление слабости и зуда кожи, недомогание и снижение аппетита. Температурная реакция имеет волнообразный характер, иногда она принимает гектический характер и повышается до 40 °C.
В дальнейшем появляются боли в эпигастральной области и правом подреберье, а также тошнота и рвота. Наблюдается увеличение печени, которая становится плотной. Кроме того, отмечаются жалобы на боли приступообразного характера в области печени, возникают лейкоцитоз и эозинофилия.
В дальнейшем температура снижается, появляются боли приступообразного характера в эпигастральной области, вздутие живота и урчание. Такие приступы повторяются часто и продолжаются от нескольких часов до нескольких дней, при этом определяется увеличенная печень. Лейкоцитоз незначителен, эозинофилия уменьшается. При длительном течении развиваются анемия, кахексия, истощение и цирроз печени.
Диагностика
При постановке диагноза решающее значение имеет обнаружение яиц гельминтов в фекалиях и дуоденальном содержимом, которые определяются через 3 месяца от начала заболевания. Информативными являются также данные иммунологических исследований (РСК, внутрикожная аллергическая проба и др.).
Лечение
Назначается хлороксил (гепол) по 30–60 мг/кг в сутки. Можно также применять празиквантел в дозировке 50–75 мг/кг однократно. Через 3–4 месяца после лечения проводится контрольное исследование фекалий на фасциолез.
Профилактика
Запрещено употреблять воду для питья и хозяйственных нужд из источников со стоячей или медленно текущей водой. Необходимо также проведение мероприятий по снижению поражения сельскохозяйственных животных.
Парагонимоз
Парагонимоз – гельминтоз человека, вызываемый легочным сосальщиком и характеризующийся поражением дыхательных путей, а также нервной системы.
Существует около 5 видов легочных сосальщиков. Они распространены в тропическом поясе, Приморском крае, Дальнем Востоке, тропических странах, Японии, Южной Корее.
Этиология и эпидемиология
В связи с тем что паразиты поселяются в легких, в организме человека они осуществляют сложную миграцию из кишечника через брюшную полость, диафрагму и плевру. Это может вызвать токсико-аллергические реакции. Локализация паразитов приводит к очаговой пневмонии. Иногда встречается атипичная локализация в головном мозге, это сопровождается симптомами менингита, эпилепсии и атрофии зрительного нерва. В типичных случаях паразиты попарно находятся в ткани легкого в капсуле, которая сообщается через бронх с окружающей средой, а яйца выходят с мокротой. Характерной особенностью сосальщиков является использование двух промежуточных хозяев – пресноводных и ракообразных, в мышцах которых располагаются личинки. Заражение человека происходит при употреблении в пищу сырых ракообразных.
Первым промежуточным хозяином является моллюск, вторым – пресноводные крабы. Окончательный хозяин – человек или животные, питающиеся ракообразными (выдры, норки, свиньи, кошки и грызуны).
Основные клинические симптомы
Инкубационный период длится нескольких дней. Острый период начинается с симптомов энтерита, затем появляются симптомы бронхита, очаговой пневмонии и очагового плеврита. Переход в хроническую стадию происходит через 2–3 месяца. Основным симптомом является кашель с отделением большого количества мокроты (до 500 мл) гнойного или кровянистого характера, в которой обнаруживаются яйца паразитов. В дальнейшем в очагах развиваются симптомы легочного сердца и склероз.
При поражении мозга появляются симптомы объемного процесса в мозге.
Диагностика
Исследуется мокрота больных, в которой обнаруживаются яйца гельминтов. Кроме того, они могут быть и в фекалиях, куда они попадают из мокроты, а в пищеварительном тракте они не изменяются.
Лечение
Назначается бетионол по 30–40 мг/кг в сутки в 2–3 приема после еды. Можно применять никлофолан (по 2 мг/кг однократно) и другие препараты на фоне патогенетической терапии.
Профилактика
Основная профилактическая мера заключается в отказе от приема в пищу сырых ракообразных.
Эхинококкоз
Эхинококкоз – заболевание, вызываемое личиночной стадией цепня Echinococcus granulosus и характеризующееся развитием в различных органах и тканях (чаще всего в печени и легких) эхинококковых кист.
Заболевание распространено в Средней Азии, Якутии, Западной Сибири, на Чукотке, Камчатке и Северном Кавказе, а также в Южной Америке, Монголии и на юге Европы.
Этиология и эпидемиология
Гельминт представляет собой цестоду длиной 2–7 мм, имеющую головку с 4 присосками и двойной короной из 35–40 крючьев, шейку и 2–6 члеников. Личиночная стадия живет в организме много лет. Она представляет собой кисту круглой или овальной формы, заполненную жидкостью.
Половозрелые формы паразитируют в тонкой кишке человека и многих животных – таких, как собаки, кошки, олени, свиньи, белки и зайцы. Основной источник заболевания – домашние собаки. Яйца гельминтов выделяются с фекалиями животных. Заражение происходит при контакте с инвазированным животным, во время сбора загрязненных ягод и трав, а также при употреблении воды из загрязненных источников.
Попав в желудочно-кишечный тракт, яйца теряют оболочку, проникают через стенку тонкой кишки в кровь или лимфу, а затем в легкие, печень, почки, сердце и другие органы. В течение 5–6 месяцев из личиночной стадии постепенно развивается эхинококковая киста, которая может достигнуть больших размеров, а через 6 месяцев формируется фиброзная капсула. Пузырь вызывает сдавливание и нарушение функции в соседних органах. Если эхинококковая киста лопнет, может наступить анафилактический шок.
Основные клинические симптомы
Иногда заболевание выявляется случайно. Клинические проявления зависят от расположения кист и скорости их развития.
Если киста располагается в правой доле печени, больные жалуются на потерю в весе, снижение аппетита, появление рвоты, отрыжки и болей в подреберье. При ее локализации в легких клинические проявления могут быть также различными, появляется кашель, а при поражении плевры отмечается выраженный болевой синдром. Часто эхинококкоз почки сопровождается эхинококкурией, когда выявляются обрывки сколексов в осадке мочи. Эхинококкоз других локализаций встречается редко.
Диагностика
Обычно в ранних стадиях она бывает затруднительной. Оценить распространенность процесса помогают такие исследования, как сканирование, сцинтиграфия, УЗИ, компьютерная томография и магниторезонансные исследования. Проводятся также кожная проба Коцони, реакции латексагглютинации с антигеном из жидкости эхинококковых пузырей.
Лечение
Основным методом является хирургическое вмешательство. Консервативное лечение заключается в назначении верилокса или альбендазола.
Тениоз
Тениоз – гельминтоз, вызываемый свиным цепнем, относится к глистной инвазии, поражающей верхний отдел желудочно-кишечного тракта, отхождением члеников и других частей тела паразита с фекалиями.
Этиология и эпидемиология
Свиной цепень достигает 2 м в длину, имеет до 1000 члеников, на головке есть 4 крестообразные присоски, на которых находятся около 30 крючьев. Окончательным хозяином является человек, а промежуточным – домашние и дикие свиньи, которые заражаются, поедая продукты, загрязненные члениками и яйцами цепня. В желудке последние освобождаются от оболочек и проникают в слизистую оболочку желудка и кишечника. С током крови они оседают в межмышечной соединительной ткани, где через 2 месяца превращаются в финну, которая преобразуется во взрослого паразита в кишечнике, где происходит выворачивание головки. Последняя с помощью присосок прикрепляется к слизистой оболочке и через 2 месяца превращается во взрослую особь. Свиной цепень механически раздражает слизистую оболочку кишечника присосками и крючками, а также поглощает питательные вещества хозяина.
Основные клинические симптомы
У больных появляются жалобы на слабость, тошноту, рвоту, боли в животе, головную боль и потерю веса. Кроме того, наблюдается выделение члеников с калом. Часто во время рвоты может наступать аутоинвазия, когда членики с большим количеством яиц попадают в желудок. Тяжелыми формами являются поражение нервной системы и органов зрения.
Диагностика
Постановка окончательного диагноза производится на основании обнаружения члеников цепня в каловых массах. Проводятся также иммунологические исследования сыворотки крови и цереброспинальной жидкости.
Лечение
Проводится назначением празиквантела по 15–20 мг однократно, а также препаратов мужского папоротника (до 3–4 г). Контрольное обследование проводится через 3 месяца.
Профилактика
Основные профилактические меры заключаются в проведении санитарно-гигиенических мероприятий, обследовании лиц, ухаживающих за свиньями, предупреждении загрязнения населенных пунктов фекалиями из свиноферм, соблюдении правил личной гигиены и термической обработке свинины.
Дифиллоботриоз
Дифиллоботриоз (широкий лентец) – гельминтоз, вызываемый широким лентецом, протекает с признаками поражения желудочно-кишечного тракта и сопровождается анемией.
Этиология и эпидемиология
Яйца попадают в воду, из них выходит плавающая личиночная стадия корацидий с личинками, которые проглатывает первый промежуточный хозяин – циклопы (рачки). Последние (с проглоченными личинками) попадает к рыбам, которые им питаются. В мышцах окуня, ершей, налимов и других хищных рыб накапливаются плероцеркоиды, которые, помимо мышц, могут пробуравливать стенку кишки рыбы и выходят в брюшную полость и мышцы. Крупные рыбы на протяжении всей жизни могут накопить в себе сотни плероцеркоидов. Окончательными хозяевами являются крупные рыбоядные млекопитающие (собаки, медведи).
Дифиллоботриоз – природно-очаговое заболевание, которое чаще встречается у рыбаков, туристов и лиц, употребляющих в пищу рыбу без достаточной термической обработки. Этот гельминтоз опасен для человека, так как широкий лентец имеет большие размеры и может вызвать кишечную непроходимость. Кроме того, он способствует развитию дисбактериоза с нарушением всасывания витаминов группы В и тяжелой анемии с нарушением кроветворения в красном костном мозге.
Инвазия распространена в Прибайкалье, Эвенкии, Сахалине, в других областях встречается реже.
В местах прикрепления широкого лентеца могут развиваться некротические процессы.
Основные клинические симптомы
Инкубационный период составляет от 20 до 60 дней. Чаще всего основные симптомы развиваются постепенно и проявляются тошнотой, рвотой и болями в эпигастральной области, отмечается субфебрильная температура. В отдельных случаях развивается кишечная непроходимость. Наблюдаются также и симптомы астеноневротического синдрома в виде слабости, головокружений и В12-дефицитной анемии. Появляются парестезии языке и боль в этой области, «лакированный язык», отмечаются тахикардия и расширение границ сердца. Количество эритроцитов и гемоглобина быстро снижается. При начале инвазии определяется эозинофилия.
Диагностика
Постановка окончательного диагноза производится на основании обнаружения яиц и обрывков паразита в фекалиях.
Лечение
Однократно назначают празиквантел по 15–30 мг/кг или феносал в курсовой дозировке 2 г. Применяется также и мужской папоротник – по 7–8 г после слабительного на ночь.
Профилактика
Основой личной профилактики является термическая обработка рыбных продуктов. А общественная профилактика заключается в охране водоемов от фекального загрязнения.
Гименолепидоз
Гименолепидоз вызывается карликовым цепнем, который распространен повсеместно. Циклы развития паразита происходят в одном хозяине. Карликовый цепень представляет собой мелкий гельминт величиной до 5 см с головкой, снабженной крючьями и присосками. Зрелые членики очень нежные, развиваясь, они разрушаются уже в кишечнике. Поражаются им преимущественно дети.
У одного и того же вида существуют 3 варианта развития: типичный, с утратой промежуточного хозяина и без выхода из кишечника. В первом случае яйца, попавшие с фекалиями во внешнюю среду, проникают в пищеварительную систему мучного хруща, в котором развивается финнозная стадия червя. При проглатывании жука с непропеченным тестом в кишечнике развивается взрослый паразит. Этот вид заражения встречается редко. В случае несоблюдения правил личной гигиены паразит в промежуточной стадии попадает в ворсинки тонкого кишечника, разрушает их, проникает в просвет кишечника и превращается в половозрелого цепня. Яйца карликового цепня могут выпадать в просвет кишечника и достигать зрелости в кишечнике. Несмотря на аутоинвазию, в организме может возникнуть иммунная защита на промежуточную стадию гельминта. Это затрудняет развитие следующих поколений карликового цепня. После смены нескольких поколений наступает самоизлечение.
Основные клинические симптомы
Клиническая картина отличается разнообразием, часто отмечается отсутствие симптомов. Наиболее характерны тошнота, рвота, изменение аппетита и боли в животе. Последние могут иметь приступообразный характер и возникать с перерывами в несколько дней. Могут также отмечаться неустойчивый стул, потеря в весе и анемия.
Диагностика
Основным критерием при постановке окончательного диагноза является обнаружение в фекалиях яиц гельминта.
Лечение
Рекомендуется применение феносала по 2 мг в сутки.
Лечение проводят циклами с интервалами в 4–7 дней по различным схемам:
– 6–7 циклов через 5 дней;
– 3 недельных курса с перерывом в 5 дней и противорецидивный курс через 1 месяц.
Феносал назначается в 1-й день каждого цикла по 2 мг, а в последующие дни – по 0,5 мг.
Считается эффективным назначение празиквантела по 25 мг/кг однократно.
Профилактика заболевания
Она обеспечивается выявлением и лечением больных, а также соблюдением правил личной гигиены.
Трихинеллез
Трихинеллез – это гельминтоз, характеризующийся поражением мышц, кожи внутренних органов и центральной нервной системы.
Этиология и эпидемиология
Для трихинелл характерен своеобразный цикл развития, который происходит в одном хозяине. Им могут быть различные хищные и всеядные животные, а также человек. Передача инвазии происходит от одного животного к другому или от человека к человеку.
Развитие каждой стадии гельминта проходит в различных условиях существования в хозяине. Переход от яйцеклетки до личинки происходит в яичнике и матке самки. Личинки разносятся в организме хозяина до скелетных мышц. В мышечных волокнах они превращаются в ювенильные личинки, которые покрываются капсулой и существуют в хозяине в течение длительного времени. А при попадании их в кишечник другого хозяина из них развивается половозрелое поколение самок и самцов.
Освобождение личинок, находящихся в мышцах, происходит сразу при попадании их в желудок. Их развитие и превращение в половозрелых червей происходит в кишечной стенке.
Личинки трихинелл, попавшие в мышцы, находятся в них в течение длительного времени и могут инкапсулироваться через 5–7 лет после заражения. После гибели животного они еще долго могут сохранять жизнеспособность.
Основные клинические симптомы
Они связаны с аллергическими проявлениями и нарушениями функции мышц.
Инкубационный период составляет от 5 до 30 дней.
Основные симптомы появляются внезапно с возникновения отека век, болей в мышцах, эозинофилии и повышенной температуры. С появлением последней болевые симптомы усиливаются и наблюдаются кожные высыпания. Со стороны крови отмечается лейкоцитоз.
В тяжелых случаях появляются генерализованные мышечные боли, бессонница, отеки распространяются на шею и туловище, а также наблюдаются пятна пятнисто-папулезного характера. Отмечаются жалобы на тошноту, рвоту и энтерит, в стуле иногда присутствуют примесь крови и слизи. Трихинеллез может сопровождаться такими тяжелыми поражениями внутренних органов, как миокардит, гепатиты, нефрит и васкулит.
Диагностика
Основа для постановки окончательного диагноза – клинические и эпидемиологические данные. Решающими являются иммунологические методы диагностики, реакция кальципреципитации, положительная на 2–3-й неделе заболевания, РСК с 4–5-й недели, реакция микропреципитации живых личинок, выявляемая в ранние сроки, а также реакции гемагглютинации и флюоресцирующих антител. Кроме того, проводится кожная аллергическая проба, которая выявляет инвазию с 1-й недели заболевания.
Лечение
Особенно эффективным оно является с 1–2-й недели заболевания. Применяют вермокс и минтезол (тиабендазол), которые действуют на все стадии гельминта, слабее на инкапсулированные формы. Взрослым вермокс назначается по 300–400 мг в сутки в течение 7–10 дней (при тяжелых формах в течение 2 недель). Кроме того, при токсико-аллергических проявлениях эффективным является назначение глюкокортикоидов по 30–90 мг в сутки в течение 10–14 дней.
Профилактика
Необходима тщательная термическая обработка свинины и мяса диких животных. Мерой общественной профилактики является проверка свинины на торговых точках и предприятиях общественного питания.
Аскаридоз
Аскаридоз вызывается аскаридой и характеризуется поражением желудочно-кишечного тракта.
Этиология и эпидемиология
Источником инфекции является больной человек, в кишечнике которого паразитируют аскариды. Самка откладывает в сутки до 245 000 яиц, которые могут быть как оплодотворенными, так и неоплодотворенными. Инвазию вызывают только первые. Яйца выделяются во внешнюю среду с калом. Личинка созревает внутри яйца в течение 9–42 дней при оптимальной температуре 24–30 °C. После линьки она приобретает инвазионную способность.
Заражение происходит при проглатывании зрелых яиц, которые могут находиться на овощах, загрязненных почвой. Затем из них выходят личинки, которые внедряются в кишечник, проникают в кровеносные сосуды и попадают в печень и легкие. В легких личинки выходят в альвеолы и бронхиолы, откуда попадают в бронхи и с мокротой заглатываются человеком, попав в кишечник. В течение 70–75 суток они достигают половой зрелости. Аскарида проживает в кишечнике около 1 года, после этого она гибнет и с калом выделяется наружу.
Основные клинические симптомы
Они связаны, во-первых, с пребыванием аскариды в кишечнике, а во-вторых, с миграцией личинок за счет механического воздействия на ткани.
В первый период (миграционная фаза) симптомы выражены слабо и протекают незаметно. Иногда отмечаются недомогание и сухой кашель с незначительным количеством мокроты (реже слизисто-гнойный). В ранней фазе на кистях и стопах может появиться крапивница – мелкие пузырьки с прозрачным содержимым. В легких рентгенологически определяются как одиночные, так и множественные инфильтраты. Характерна также эозинофилия.
Поздняя стадия связана с пребыванием аскарид в кишечнике и их механическим воздействием на кишечник. В нем они не прикрепляются, а удерживаются, упираясь своими концами в его стенки.
Паразиты мобильны и могут подниматься по ходу кишечника, травмируя его своими концами, а скопления аскарид иногда становятся причиной механической непроходимости кишечника.
Хотя тяжелые формы регистрируются редко, они сопровождаются снижением аппетита, болями в животе и падением работоспособности. У детей отмечается переутомление, они отстают в психомоторном развитии, у них также снижается интеллект и появляются ночные страхи.
Со стороны нервной системы отмечаются такие симптомы, как головная боль, головокружение, истерические припадки, синдром Меньера и явления менингизма. Иногда наблюдаются расширение зрачков, светобоязнь и амблиопия.
Диагностика
Постановка окончательного диагноза производится на основании обнаружения личинок аскарид в мокроте.
В следующей стадии в кале и дуоденальном содержимом определяются яйца аскарид. Если имеются паразиты одного пола, их обнаруживают при контрастной рентгенографии.
Лечение
Назначается вермокс по 100 мг 2 раза в день в течение 3–4 дней. При хроническом течении применяются левамизол по 150 мг, пиротен 10 мг/кг массы тела однократно и другие лекарственные препараты.
Профилактика
Основные профилактические меры заключаются в предупреждении загрязнения фекалиями окружающей среды и запрете обработки огородов фекалиями.
Также необходимо тщательно мыть овощи и фрукты перед едой.
Стронгилоидоз
Стронгилоидоз вызывается мелким гельминтом – угрицей кишечной – и характеризуется аллергическими проявлениями на коже и в легких, а также поражением желудка и тонкой кишки.
Этиология и эпидемиология
Источником инвазии являются больной человек и собаки. Угрица живет в кишечнике, из яиц в нем выходят личинки. После миграции в почве они проникают в организм человека через кожу, либо через загрязненные фрукты и овощи. В других случаях личинки достигают половой зрелости в почве. Взрослые самки откладывают в ней яйца, и происходит дальнейшее их развитие. Личинки, попавшие в организм по лимфатической системе, заносятся в легкие, откуда проникают в глотку, заглатываются и, попав в кишечник, превращаются в самок и самцов, которые после оплодотворения погибают.
Основные клинические симптомы
Они зависят от формы заболевания. Инкубационный период составляет около 17 дней.
При остром течении заболевания наблюдаются слабость, головная боль, полиморфная сыпь и повышение температуры. При хронической форме появляются токсико-аллергическая реакция, желудочно-кишечные расстройства и другие симптомы.
При смешанной форме могут возникнуть самые различные симптомы. Характерными являются высокая эозинофилия (до 70–80 %) и увеличение СОЭ (до 60 мл/ч).
Диагностика
Характерным является обнаружение живых личинок в фекалиях и рвотных массах, а также при дуоденальном зондировании.
Лечение
Применяется минтезол (тиабендазол) в суточной дозировке 25–50 мг/кг через 30 минут после еды в течение 2 дней.
Профилактика
Основные профилактические меры заключаются в защите почв от фекального загрязнения.
Энтеробиоз
Энтеробиоз – глистная инвазия, которая часто встречается у детей и характеризуется болями в животе, снижением аппетита и зудом в перианальной области.
Этиология и эпидемиология
Возбудителем является острица, которая паразитирует в нижнем отделе тонкой кишки и начальном участке поперечно-ободочной кишки. Обычно самки мигрируют в прямую кишку, выходят из заднего прохода и откладывают яйца в перианальных складках. Они созревают через 4–6 часов и становятся инвазионными. Переносчиком является больной человек. Заражение происходит при попадании яиц остриц в желудочно-кишечный тракт через грязные руки, на которые они попадают при почесывании зудящих мест вокруг отверстия. Яйца глистов могут также попадать в ротоглотку с пылью, а затем проглатываться со слизью и слюной. Кроме того, передача возможна через постельное белье, ночные горшки, предметы в туалете и игрушки.
Острицы механически повреждают слизистую оболочку, присасываясь к ней или внедряясь в нее. В результате этого возникают эрозии и кровоизлияния. Гельминты и продукты, выделяемые ими, могут вызывать аллергические реакции.
Основные клинические симптомы
Основным симптомом является перианальный зуд, возникающий вечером или ночью из-за выползания остриц из анального отверстия. Обычно он проявляется периодически в течение 2–3 дней и повторяется через 2–3 недели. При значительной инвазии зуд носит мучительный и постоянный характер. Из-за расчесов возникает вторичная инфекция, могут развиться дерматит, сфинктерит и даже парапроктит. А также возможно появление кишечных расстройств с учащением стула.
При ректороманоскопии определяются точечные кровоизлияния, усиление сосудистого рисунка и мелкие эрозии.
В тяжелых случаях появляются головная боль, бессонница, утомляемость и другие симптомы.
Диагностика
Проводится исследование с помощью липкой ленты, которую микроскопируют. Производят также соскобы из перианальной области, в которых обнаруживаются яйца остриц.
Лечение
Проведение дегельминтизации эффективно в случае соблюдения следующих гигиенических мероприятий: ежедневный туалет перианальной области, надевание на детей плотных трусиков, ежедневная смена белья, его кипячение и проглаживание. Только при этих условиях возможно эффективное медикаментозное лечение.
Дегельминтизацию проводят рядом препаратов. Назначаются комбактрин (пирантел) в дозировке в зависимости от возраста и массы тела ребенка, вермокс взрослым по 100 мг 2 раза в день, детям по 2,5 мг в день, пиперазин и его соли 2–3 раза в день в дозировке в зависимости от возраста.
Повторный курс лечения проводится через 10 дней, а через 1 месяц после этого – контрольное обследование.
Профилактика
Основные профилактические меры заключаются в тщательном соблюдении правил личной гигиены.
А общественная профилактика представляет собой обследование детей и работников детских учреждений, а также работников общественного питания.
Педикулез
Педикулез (вшивость) – заболевание, возникающее при поражении человека вшами и характеризующееся повреждением кожи.
Этиология и эпидемиология
Человек является единственным хозяином вшей. Их размеры невелики, с помощью аппаратов фиксации и жесткой кожи на конечностях они фиксируются к коже человека, его волосам и одежде.
Ротовой аппарат – колюще-сосущего типа. Все стадии жизненного цикла вши проходят на хозяине. На человеке паразитирует 2 вида вшей: лобковая и человеческая. Последняя представлена следующими подвидами: головные и платяные вши.
Кроме разных мест обитания, вши отличаются особенностями жизненного цикла. Самая крупная вошь – платяная. В отличие от головной и платяной вши грудь и брюшко у лобковой вши слитые. Продолжительность жизни платяной вши – 50 дней, головной – 40 дней, а лобковой – 30 дней. Кровью головная и платяная вошь питаются 2–3 раза в сутки, лобковая вошь сосет ее постоянно малыми порциями. Первые откладывают в течение жизненного цикла до 300 яиц, а лобковая – до 50. Гниды приклеиваются к волосам или нитям одежды. При укусе самок проявляется токсическое действие в виде зуда и жжения на месте укуса, образуются кровоизлияния, которые, инфицируя волосы на голове, склеиваются, образуя колтун.
Характерным для головной и платяной вши является возможность быть переносчиком спирохет, риккетсий (возвратный и сыпной тифы, возбудитель волынской лихорадки). Заражение происходит при раздавливании вшей и попадании в ранку возбудителей. Различные возбудители размножаются в разных участках тела вши: спирохеты – в их теле, поэтому заражение происходит при укусах и раздавливания вши. В стенке кишечника вшей размножаются риккетсии. Они выделяются с фекалиями вши и попадают в кожные ранки или слизистые оболочки. Возможно также заражение и через одежду, в складках которой находятся сухие фекалии или мертвые насекомые.
Основные клинические симптомы
Головной педикулез. Характеризуется укусами вшей, приводящими к расчесам, наличием корок на местах укусов, иногда на затылке в области ушей образуются экзематозные участки. Волосы приобретают войлокообразный вид с неприятным запахом, может присоединиться вторичная гнойная инфекция (фолликулиты, фурункулы, абсцессы).
Платяной педикулез. Образуются зудящие волдыри или папулы, покрывающиеся кровянистой корочкой, после отпадения которой остаются гиперпигментированные пятна. Чаще всего укусы располагаются на плечах, верхней части спины, крае подмышечных впадин, животе, пояснице и бедрах. На местах укусов располагаются фолликулиты и фурункулы. При длительной зараженности наблюдаются утолщение кожи, ее сухость, шелушение и пигментация, а также появляются рубцы и ссадины.
Лобковый педикулез (фтириаз). Лобковые вши поражают волосяные фолликулы, образуя темные точки у корня волоса вместе с белыми гнидами. Наблюдаются зуд, расчесы, папулы и синевато-розовые пятна в области лобка и живота. Пятна не зудят и держатся около 1 недели.
Лечение
При выявлении педикулеза проводится санитарная обработка с целью уничтожения вшей и гнид. При поступлении в стационар санитарная обработка осуществляется в санитарном пропускнике приемного отделения.
Уничтожение вредных насекомых проводится комплексно на любой стадии их развития на теле пациента, его белье, одежде и других предметах как химическим, так и механическим способом. Производится это путем дезинсекции нательного и постельного белья при температуре 100 °C и обработки головы и кожи дезинсекционными средствами.
При головном педикулезе рекомендуется обрить голову у мальчиков и мужчин или коротко остричь волосы. Для обработки применяются шампунь Веда, валитен, бензоцид, нитифор. Старинный метод: волосы смазывают керосином, смешанным с таким же количеством подсолнечного масла, накрывают вощеной бумагой и завязывают косынкой на 1–2 часа. Затем голову моют теплой водой с мылом и шампунем. Для уничтожения гнид требуются повторная обработка и вычесывания частым гребнем с закрепленной на нем ватой.
Для уничтожения вшей проводят камерную обработку белья и одежды или его проглаживание и кипячение. В случае лобкового педикулеза после бритья волос и мытья кожи применяются такие препараты, как нитифор или Спрей-Пакс, с последующим втиранием 10 %-ной ртутной мази или 20 %-ной эмульсии бензил бензоата.
Профилактика
Основной профилактической мерой при педикулезе является соблюдение правил личной гигиены, особенно в местах массового скопления людей.
Чесотка
Чесотка – это заболевание, вызываемое чесоточным зуднем, который прогрызает эпидермис и поселяется в любом месте кожи (чаще всего в межпальцевых промежутках, на сгибах рук и половых органах).
Этиология и эпидемиология
Тело самки чесоточного зудня составляет около 0,4 мм в длину, а самец значительно меньше.
На конечностях имеются присоски, все тело покрыто чешуйками, а рот зудня приспособлен для прогрызания эпидермиса. За всю жизнь, которая длится до 15 суток, самка откладывает около 50 яиц. Клещи, передвигаясь в толще кожи, раздражают нервные окончания и вызывают зуд, который проявляется особенно по ночам. Переносятся они с места на место при расчесывании кожи.
Заражение чесоткой происходит как контактным путем, так и через одежду, постельное белье и личные вещи.
Основные клинические симптомы
Инкубационный период составляет 10 дней. На месте внедрения клеща образуются экскориации. Характерным симптомом являются чесоточные ходы в виде сероватых, изогнутых полосок, на поверхности которых имеются черные точки, через которые личинки выходят на поверхность кожи. На конце чесоточного хода обычно виден пузырек (до 1 мл) с прозрачным или мутным содержимым. При его вскрытии под контролем лупы можно извлечь чесоточного клеща. Ходы можно выявить после смазывания пораженного участка йодной настойкой или спиртовым раствором бриллиантового зеленого.
Чесотка может осложняться пиодермией или возникновением экзематозного процесса.
Диагностика
Постановка окончательного диагноза производится на основании наличия таких симптомов, как зуд и чесоточные ходы. А подтверждается он извлечением клеща из слепого конца хода, которого можно перенести на предметное стекло в каплю 50 %-ного раствора глицерина и микроскопировать.
Лечение
Для уничтожения клещей производится втирание в кожу противопаразитарных средств. Рекомендуется применять аэрозоль «Спрегаль» на 12 часов с мытьем тела. Применяется также втирание 20 %-ной вводно-мыльной эмульсии бензил бензоата (детям – 10 %-ный раствор). Данное средство хорошо взбалтывают и втирают в течение 10 минут, а еще через 10 минут процедуру повторяют. Через 3 дня больной принимает душ. Обязательна смена нательного и постельного белья в 1-й день лечения и после принятия душа.
Известен также старинный способ лечения, который заключается в следующем. Сначала втирается 60 %-ный раствор гипосульфита натрия, а после 10-минутного перерыва процедура повторяется (10–15 минут). После высыхания раствора 4 раза с 5-минутными перерывами втирают 6 %-ный раствор хлористоводородной кислоты. После подобной обработки больной меняет белье, а через 3 дня принимает душ. Одежда и белье подлежат дезинфекции.
Профилактика
Основные профилактические меры заключается в соблюдении правил личной гигиены, выявлении и лечении больных, а также в дезинфекции их одежды, белья и полотенец. Главным является выявление больных, изоляция их от коллектива. При неблагополучной обстановке лечение зараженных проводится в скабиозориях.
Все лица, контактировавшие с больным, подлежат обследованию. В случае выявления больного также подлежат осмотру дети в детских коллективах, обслуживающий персонал этих учреждений, а также контактные в общежитиях и т. д.
Болезни крови и кроветворных органов
Железодефицитные анемии
Анемии – заболевания, характеризующиеся уменьшением количества эритроцитов и гемоглобина в единице объема крови. Они возникают в результате хронических кровопотерь в результате маточных, кишечных и других кровотечений, а также при нарушении всасывания железа, которое может возникнуть при энтеритах, удалении тонкой кишки, повышении расхода железа при беременности, лактации и различных инфекциях.
Основные клинические симптомы
Главными жалобами являются головокружение, слабость, утомляемость, шум в ушах и сухость кожи. Со стороны крови отмечаются снижение сывороточного железа и гипохромная анемия со снижением цветового показателя до 0,6 и ниже.
Лечение
Выявляется причина возникновения анемии. Кроме лечения основного заболевания, рекомендуется употребление продуктов, богатых железом, внутрь назначаются препараты железа (ферроплекс, сорбифер и др.) до нормализации уровня гемоглобина. При нарушении всасывания или непереносимости железа при приеме внутрь применяется введение препаратов парентерально.
Профилактика
У беременных женщин необходима коррекция питания, у беременных женщин и женщин, страдающих метроррагиями, лечение заболеваний, приводящих к хроническим кровопотерям.
В12-дефицитная анемия
Это анемия, которая развивается при нарушении всасывания витамина В12 или повышенном его расходе. Для нее характерно мегалобластическое кроветворение с поражением нервной системы и атрофическими процессами в желудке.
Основные клинические симптомы
При В12-дефицитной анемии появляются общая слабость и желтушность кожных покровов. Для данного заболевания характерны следующие симптомы:
– нарушения со стороны пищеварительного тракта («лакированный язык», глоссит, ахилия);
– нарушения со стороны центральной нервной системы (онемение кистей и стоп, мышечные боли, судороги);
– изменения со стороны крови, выражающиеся в снижении эритроцитов и гемоглобина (в меньшей степени) с превышением цветового показателя.
В мазке обнаруживаются макроциты, эритроциты с базофильной зернистостью и остатками ядер. Отмечается лейкоцито– и тромбоцитоз, а также ускорение СОЭ. В сыворотке крови наблюдается повышение содержания непрямого билирубина.
Диагностика
Постановка окончательного диагноза производится на основании результатов исследования крови и стернальной пункции с исследованием костного мозга.
Лечение
Внутримышечно вводят 400–1000 мг витамина В12 в течение 4–6 недель для наступления гематологической ремиссии. Поддерживающий курс проводится по следующей схеме: сначала витамин вводится еженедельно в течение 2 месяцев, а затем ежемесячно – 6 месяцев. Ежегодно больным проводят 3-недельное профилактическое введение витамина В12.
Гемолитическая анемия
При гемолитической анемии процессы кроверазрушения преобладают над процессами кроветворения. Это заболевание может быть врожденным в связи с генетическими нарушениями в эритроцитах. А приобретенная гемолитическая анемия возникает при инфекционных заболеваниях, нарушениях в иммунной системе и заболеваниях, сопровождающихся интоксикацией.
При врожденных гемолитических анемиях отмечаются волнообразное течение, желтуха без зуда кожи, темный цвет мочи из-за содержания уробилина, а также увеличение печени и селезенки. Со стороны крови наблюдается анемия. При врожденных анемиях эритроциты разрушаются в селезенке, поэтому ее удаление приводит к выздоровлению.
Аутоиммунная гемолитическая анемия носит приобретенный характер. Она развивается при появлении изо– или аутоантител к собственным эритроцитам на фоне различных заболеваний. Она развивается при лимфолейкозе, лимфогранулематозе, красной волчанке и хроническом гепатите. Обычно анемия сопровождается жалобами на слабость, боли в области сердца и желтушность кожи. Со стороны крови отмечаются анемия, нормобласты, ретикулоцитоз и ускорение СОЭ. В крови определяется непрямой билирубин, а в мазке крови – микросфероциты. У 60 % больных проба Кумбса положительна.
Диагностика
Постановка окончательного диагноза производится на основании гематологических данных.
Лечение
Проводится стационарное лечение с применением преднизолона и иммунодепрессантов.
Апластическая анемия
Апластическая анемия представляет собой группу заболеваний, при которых происходит угнетение функции костного мозга. Они возникают под воздействием различных химических веществ, радиации, вирусов и цитостатических средств.
Основные клинические симптомы
Отмечается резкая бледность кожи и слизистых оболочек, появляются множественные кровоизлияния на коже и носовые кровотечения, а также меноррагии у женщин. Часто возникают инфекционные осложнения в виде абсцессов, отитов, пневмоний и др. Со стороны крови выявляются гипохромная анемия, снижение лейкоцитов, тромбоцитопения и лимфоцитоз.
Лечение
Проводится стационарное лечение в специальных асептических палатах. Назначаются большие дозы глюкокортикоидов, анаболические гормоны и трансфузии препаратов крови. Иногда производится удаление селезенки.
Диссеминированное внутрисосудистое свертывание (ДВС-синдром)
ДВС-синдром представляет собой реакцию организма на различные этиологические факторы и сопровождается нарушениями коагуляционного и тромбоцитарно-сосудистых звеньев системы гемостаза.
Этиология и патогенез
Самыми частыми причинами развития ДВС-синдрома являются генерализованные бактериальные и вирусные инфекции: сепсис, все виды шока, терминальные состояния, внутрисосудистый гемолиз, массовая гемотрансфузия, акушерско-гинекологическая патология и травматические хирургические вмешательства, а также аутоиммунные и иммунные заболевания.
Различают 2 стадии развития ДВС-синдрома: гиперкоагуляция и гипокоагуляция.
На I стадии активизируются плазменные системы свертывания крови с внутрисосудистой агрегацией эритроцитов и других элементов крови и нарушением микроциркуляции крови в результате блокады сосудистого русла массами фибрина и агрегатами клеток. Гиперкоагуляция протекает в виде массивного свертывания крови, обычно сопровождается тяжелым шоком и может протекать скрыто или подостро.
На II стадии происходит потребление значительной части имеющихся в организме факторов V, VII, VIII, XI, XIII и др., а также тромбоцитов. Одновременно в крови накапливаются патологические вещества – продукты деградации фибрина и фибриногена, обуславливающие увеличение антикоагулянтной активности крови.
При ДВС-синдроме происходит повышение проницаемости сосудов и растворение фибриновых сгустков. При этом возникает тяжелый неконтролируемый геморрагический синдром. В результате появляются гемодинамические и гемореологические расстройства, это и определяет клинику заболевания.
Причины возникновения ДВС-синдрома могут быть различными. Острая форма развивается в зависимости от возраста. У новорожденных причиной заболевания могут быть отслойка плаценты у женщины во время беременности, асфиксия, сепсис и гемолитическая болезнь. У грудных детей – септические состояния, вирусные и бактериальные инфекции, у детей старшего возраста и взрослых – менингококкемия, острый гемолитический процесс и тяжелые травматические повреждения.
Основные клинические симптомы
При острой форме ДВС-синдрома отмечается быстрая декомпенсация с развитием геморрагического синдрома в 1-е сутки от начала заболевания, при этом резко выражены интоксикация, острая сердечно-сосудистая, легочная, почечная и надпочечниковая недостаточность. При этом состоянии вероятность летального исхода очень высока.
При подострой и хронической формах клинические симптомы появляются постепенно. Часто микротромбозы локализуются в органе-мишени и приводят к его дистрофии и склерозу. Это наблюдается при иммунокомплексной патологии, хронических лейкозах и новообразованиях, врожденных пороках сердца, поражении сосудов и др. При ДВС-синдроме выделяют, помимо признаков основного заболевания, симптомы гемокоагуляции. Отмечаются следующие клинические симптомы, характеризующиеся гемокоагуляционными нарушениями:
– нарушение кровотока и появление декомпенсации периферического кровообращения;
– развитие гемокоагуляционного шока;
– появление микроциркуляции в разных органах (развитие почечной, легочной, печеночной и острой надпочечниковой недостаточности (синдром Уотерхауса – Фридериксена)), а также возникновение симптомов со стороны центральной нервной системы;
– геморрагический синдром с появлением пятнисто-петехиальных геморрагий, кровотечений из слизистых оболочек носовой и ротовой полости и других органов, а также возникновение кровоточивости из мест инъекций, когда развивается почти полная несвертываемость крови.
Диагностика
На стадии гиперкоагуляции отмечается укорочение времени свертываемости крови, а также протромбинового и тромбинового времени.
В начале II стадии в мазке периферической крови наблюдается феномен фрагментации – появление обломков эритроцитов, прогрессирующая тромбоцитопения, удлинение протромбинового и тромбинового времени, снижение уровня фибриногена в плазме и нарушения свертывания крови.
Лечение
Оно проводится в условиях стационара и направлено на активное лечение основного заболевания и ликвидацию ацидоза и гипоксии.
На I стадии при нарушениях микроциркуляции вводят гепарин натрия (активатор антитромбина III) и преднизолон. На стадии гипокоагуляции дозировка гепарина снижается, вводятся свежезамороженная плазма и ингибиторы фибринолиза (апротинин).
Микроциркуляция восстанавливается с помощью внутривенных инфузий декстрана (реополиглюкин), вводятся дезопресанты и др. Кроме того, проводится симптоматическая терапия патологических явлений.
Профилактика
Основные профилактические меры заключаются в своевременном адекватном лечении заболеваний, которые могут стать причиной развития ДВС-синдрома, а также в отказе от необоснованных трансфузий консервированной крови в больших объемах.
Гемофилия
Повышенная кровоточивость отмечается у целой группы заболеваний, к которым относятся следующие:
– дефицит фактора VIII (антигемофильного глобулина);
– форма В при дефиците фактора IX;
– форма С при дефиците фактора XI;
– болезнь Виллебранда (при дефиците белка, связанного с фактором VIII.
Эти заболевания характеризуются кровоизлияниями и кровотечениями при травмах. Особенно часто диагностируются кровоизлияния в суставы, что приводит к их тугоподвижности.
Многие заболевания проявляются с рождения.
Диагностика
Постановка окончательного диагноза производится в гематологическом центре.
Лечение
Оно проводится в специализированном центре. Назначается периодическое введение замороженной плазмы или ее концентратов, а также факторы VIII или IX.
Идиопатическая тромбоцитопеническая пурпура
Она характеризуется тромбоцитопенией, связанной с образованием тромбоцитарных антител, которые разрушают тромбоциты.
Основные клинические симптомы
Несимметричные разного размера геморрагии на коже и слизистых оболочках. Очень редко наблюдаются внутренние кровотечения.
Диагностика
При постановке диагноза очень важным является снижение тромбоцитов до 20 х 109, которое сочетается с удлинением времени кровотечения и снижением ретракции кровяного сгустка при нормальном времени свертывания.
Лечение
Основное лечение проводится в стационаре. В случае кровотечений производится переливание тромбоцитарной массы и иммуноглобулина в течение 1–2 дней. Преднизолон назначается на 3 недели, иногда на 2–3 месяца. В случае тяжелого течения рекомендуется удаление селезенки.
Геморрагический васкулит
Это заболевание, возникающее при появлении JgA иммунных комплексов.
Основные клинические симптомы
Наблюдаются геморрагическая сыпь, положительный симптом щипка при нормальном количестве тромбоцитов и времени кровотечения, боли в животе, поражение почек, выражающееся появлением нефрита с развитием хронической почечной недостаточности. Заболевание протекает волнообразно.
Лечение
Проводится симптоматическое лечение, назначается постельный режим. Применяются низкомолекулярные фракции (фраксипарин, кальципарин, весел). Для улучшения микроциркуляции применяются антиагреганты – кураптил, трентал и др. В случае поражения суставов назначаются нестероидные противовоспалительные средства.
Болезни эндокринной системы, расстройства питания и нарушения обмена веществ
Гипотиреоз
Гипотиреоз (микседема) – заболевание, связанное с понижением уровня гормонов щитовидной железы.
Различают первичный, вторичный и третичный гипотиреоз.
Этиология и патогенез
Основные симптомы развиваются при поражении ткани щитовидной железы.
Первичный гипотиреоз возникает при врожденных аномалиях щитовидной железы, после операций на ней, в случае недостатка йода, при ее повреждениях при тиреоидите Хашимото (аутоиммунный), а также при передозировке мерказолила и введении в организм радиоактивного йода.
Вторичный гипотиреоз может появиться в результате родовой травмы, воспалительных заболеваний головного мозга или травматического его повреждения, опухолей головного мозга и лучевой терапии.
Третичный гипотиреоз развивается за счет нарушения синтеза и секреции тиролиберина вследствие недостаточности деятельности гипоталамуса.
Основные клинические симптомы
Отмечаются сильная утомляемость, апатия, ухудшение памяти, сонливость и снижение работоспособности. Постепенно эти симптомы нарастают, увеличивается вес, понижается слух, замедляется речь, а также возникает общая заторможенность. Появляются характерные изменения: широкое лицо, бедная мимика, узкие щели глаз, блеск глаз отсутствует, выражена отечность век, отмечается отечность подкожной клетчатки. Для отека характерно то, что при надавливании на отечные ткани не остается ямок. Зрение ухудшается за счет отека сетчатки. В связи с увеличением языка на нем наблюдаются отпечатки зубов. Со стороны желудочно-кишечного тракта отмечаются запоры. Имеют место сухость кожи, выраженное ее шелушение и утолщение, особенно на локтях и коленях. Ногти становятся ломкими, а волосы выпадают. Больные жалуются на мышечную слабость. Имеет место снижение температуры тела. Со стороны нервной системы выражены снижение интеллекта, депрессия, появляются психозы и бред, могут также возникнуть слуховые галлюцинации и полиневриты. Если не проводится своевременное лечение, возникает кретинизм.
Щитовидная железа имеет плотную консистенцию (она уменьшена или увеличена), а со стороны сердца может возникнуть застойная сердечная недостаточность.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных и результатов лабораторных и инструментальных исследований. При необходимости определяется уровень насыщенности ткани щитовидной железы радиоактивным йодом с помощью радионуклидного сканирования. Кроме того, проводятся ультразвуковое исследование, компьютерная и магнитно-резонансная томография.
Определяется уровень тиреотропного гормона, тироксина и трийодтиронина с помощью специфических тестов.
Определяются антитела к тиреоглобулину и тиреоидной пероксидазе. При скрытых формах проводится определение антител к тиролиберинам.
Лечение
Проводится заместительная терапия тиреоидными гормонами.
Лучшими средствами считаются левотироксин, тиреоидин, трийодтиронин, тироксин и тиреотом. Назначаются малые дозы препарата (12,5–25 мкг в день), которые зависят от тяжести состояния, возраста больного и сопутствующих заболеваний. Обычно лечение дает хорошие результаты.
Курсы заместительной терапии проводятся на протяжении всей жизни, в результате этого больной ощущает себя полноценным человеком. Кроме того, он должен соблюдать насыщенную белками, витаминами и микроэлементами диету, а содержание жиров и углеродов в пище должно быть ограничено.
Эндемический зоб
Заболевание сопровождается увеличением щитовидной железы и образованием в ней кистозных узлов. В зависимости от характера последних нетоксический зоб подразделяется на следующие виды:
– узловой зоб, характеризующийся неравномерным опухолевидным увеличением ткани щитовидной железы;
– диффузный зоб с равномерным увеличением щитовидной железы без уплотнения;
– диффузно-узловой зоб с диффузным увеличением щитовидной железы с узловыми образованиями.
В зависимости от степени выраженности функции щитовидной железы различают эутиреоидный, гипертиреоидный и гипотиреоидный зуб.
Этиология и патогенез
При уменьшении поступления йода в организм образуется дефицит гормонов щитовидной железы, что приводит к увеличению секреции тиреотропного гормона гипофиза, который вызывает гиперплазию ткани щитовидной железы и развитие зоба. Последнему также способствуют поступление в организм йода в недоступной для всасывания форме и наследственные причины.
Основные клинические симптомы
Они зависят от степени увеличения щитовидной железы и изменения ее функциональной активности. В случае узловатого зоба увеличивается только ее часть. В других случаях появляются двусторонние правосторонние узлы на железе, которые имеют мягкую консистенцию. Иногда они располагаются ниже ключицы и могут располагаться на трахее.
Эутиреоидная форма зоба. Симптомы сначала отсутствуют, но постепенно появляются слабость, усталость по утрам и к вечеру, отсутствие интереса к жизни. По мере увеличения щитовидная железа оказывает давление на органы, расположенные рядом. Появляются жалобы на комок в горле и головная боль, носящая пульсирующий характер, а также нарушается глотание и дыхание.
Гипертиреоидная форма зоба. Появляются жалобы на утомляемость, слабость, снижение аппетита, нарушение сна и потерю в весе. Заостряются скулы на лице, появляется выраженная тахикардия.
Гипотиреоидная форма зоба. Постепенно появляются снижение работоспособности, мышечная слабость и утомляемость. Затем возникают сонливость, раздражительность и апатия. Появляются частые запоры, обращают на себя внимание бледность и отечность лица, а также урежение количества сердцебиений до 60 ударов в минуту и гипотония. Иногда нарушается менструальный цикл.
Диагностика
Постановка окончательного диагноза производится на основании типичной симптоматики и результатов сканирования щитовидной железы, теста на поглощение радиоактивного йода и др.
Лечение
Оно основывается на клинических симптомах и степени развития зоба, которая классифицируется следующим образом:
– степень 0: зоба нет;
– степень 1а: зоб определяется только при пальпации;
– степень 1б: щитовидная железа видна при откинутой голове назад;
– степень 2: зоб определяется визуально;
– степень 3: зоб достигает больших размеров.
При 1б степени применяются синтетические тиреоидные гормоны (тиреотом, L-тироксин) и трийодтиронин с постепенным повышением дозировки.
При зобе 2 и 3 степени при сдавливании органов проводится хирургическое вмешательство.
Диффузный токсический зоб
Диффузный токсический зоб (базедова болезнь) – заболевание, характеризующееся увеличением щитовидной железы, повышением ее функции и сопровождающееся явлениями тиреотоксикоза.
Этиология и патогенез
Основными причинами являются наследственная предрасположенность, хронические очаги инфекции и интоксикации, а также психические расстройства и введение радиоактивного йода. Сахарный диабет, болезнь Аддисона и гипопаратиреоз могут увеличивать вероятность развития этого заболевания.
В основе диффузного токсического зоба лежат нарушения иммунного статуса, при котором происходит образование аутоантител, способствующих развитию повышенной функции и гипертрофии щитовидной железы.
Основные клинические симптомы
Они зависят частично от степени увеличения щитовидной железы:
– I степень – железа прощупывается на перешейке, но визуально не определяется;
– II степень – хорошо прощупываются боковые доли, железа заметна на при осмотре;
– III степень – при визуальном осмотре щитовидная железа хорошо определяется;
– IV степень – из-за увеличения зоба изменена конфигурация шеи;
– V степень – зоб имеет значительную величину.
Отмечается постепенное начало заболевания. Основные жалобы – раздражительность, слабость, головные боли, потливость, плохая переносимость физической нагрузки и повышенный аппетит при потере массы тела. Часто больные жалуются на учащенное сердцебиение и дрожь в пальцах рук.
Для базедовой болезни характерны нарушения движений (тремор сомкнутых век, рук и высунутого языка) и суетливость. Появляется мышечная слабость, отмечается увеличение щитовидной железы различной степени, обычно она плотная и безболезненная.
Следующим важным симптомом является изменение со стороны глаз. Начинает развиваться пучеглазие (экзофтальм), которое встречается у 80 % больных. Таких людей можно узнать по неестественному блеску глаз, а также по следующим симптомам:
– Грефе – отставание верхнего века от радужной оболочки при движении глазного яблока вниз;
– Штельвага – редкое мигание;
– Мебиуса – нарушение конвергенции;
– Дальримпля – широкое раскрытие глазной щели;
– Кохера – между верхним веком и радужной оболочкой при движении глазного яблока вверх появление белой полоски склеры;
– Жофруа – отсутствие морщин на лбу при взгляде вверх;
– Зенгера – Энрота – подушковидная припухлость век и др.
Кроме того, отмечается резь в глазах, а при ярком свете или слабом ветре появляются слезы. Часто к вышеуказанным симптомам присоединяются конъюнктивиты и кератиты.
Также обязательным симптомом является тахикардия. Больные жалуются на постоянный характер сердцебиений, что отмечается даже во время сна. У лиц пожилого возраста могут наблюдаться мерцательная аритмия и мешки под глазами. Кроме того, возникают симптомы «цитотоксического сердца».
Из других симптомов характерны изменения со стороны желудочно-кишечного тракта, которые проявляются учащением стула, понижением аппетита, тошнотой, рвотой и поражением печени.
Избыток гормонов ведет к сбою обменных процессов с возникновением нарушения функции других эндокринных желез – коры надпочечников, поджелудочной железы и половых желез.
По тяжести заболевания различают легкое, среднее и тяжелое течение заболевания.
При легкой степени самочувствие не изменяется, но имеют место потеря в весе на 10 % и тахикардия до 100 ударов в минуту.
При средней степени потеря массы тела достигает 20 %, а число сердечных сокращений составляет более 100 ударов в минуту, кроме того, повышается артериальное давление.
При тяжелой степени наблюдаются потеря массы тела выше 20 % и тахикардия более 120 ударов в минуту, имеет место также поражение других органов и систем.
Диагностика
Основным диагностическим симптомом является увеличение щитовидной железы на фоне типичных клинических симптомов. Кроме того, применяется ультразвуковое исследование щитовидной железы.
Радионуклидный метод определяет повышенный захват радионуклидов щитовидной железой.
При исследовании крови определяется снижение уровня холестерина, йода, связанного с белковой фракцией и тиреотропного гормона, а также повышение уровня тироксина, трийодтиронина.
Дополнительно определяют уровень антитиреоидных и тиреостимулирующих антител в крови.
Лечение
Применяется медикаментозное лечение, а по показаниям – хирургическое. Назначаются препараты, подавляющие функцию щитовидной железы (мерказолин, тиамазол, карбимазол, пропицил и др.). С их помощью удается затормозить биосинтез тиреоидных гормонов. При неэффективности консервативного лечения производится удаление части железы.
При нарушениях кровообращения используются сердечные гликозиды, назначаются препараты калия и мочегонные средства.
Кроме того, проводится лечение с помощью радиоактивного йода, который снижает функцию щитовидной железы.
При любом методе лечения определенное значение имеют общеукрепляющие мероприятия, полноценное питание с отказом от острых блюд, крепкого чая, кофе, алкоголя и сигарет.
Острый и подострый тиреоидит
Этиология и патогенез
Основными причинами могут быть такие острые и хронические инфекции, как тонзиллит, пневмония, остеомиелит и сепсис, а также травмы, кровоизлияния в щитовидную железу и лучевые поражения. Последние сопровождаются асептическими процессами с поражением фолликулов щитовидной железы. Подострый тиреоидит происходит в неизменной щитовидной железе после вирусной инфекции (грипп, корь, паротит и др.).
Основные клинические симптомы
Характерным является болевой синдром. Боль в области щитовидной железы появляется при глотании, она носит постоянный характер, иррадиирует в уши, шею и челюсть. Другими симптомами являются учащенное сердцебиение, озноб и субфебрильная температура. В острый период могут возникать зябкость, потливость, сонливость, дрожание рук и потеря в весе.
Внешне отмечается увеличение щитовидной железы, которая имеет плотную консистенцию и становится болезненной. Повышается количество тиреотропного гормона, но снижается содержание тироксина и трийодтиронина. Часто регистрируется рецидивирующее течение тиреоидита.
В случае тяжелого течения, когда в кровь поступает избыточное количество тиреоидных гормонов, может развиться картина тиреотоксикоза.
Длительность заболевания обычно составляет от нескольких дней до нескольких недель.
При пострадиационных тиреоидитах клинически проявляется уплотнение с увеличением, возникает боль в щитовидной железе.
При специфических тиреоидитах имеются симптомы специфических заболеваний (туберкулеза, сифилиса, актиномикоза и др.).
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и результатов гистологического исследования и идентификации возбудителя.
Лечение
Основное лечение проводится в зависимости от причины, его вызвавшей.
Назначаются антибиотики и сульфаниламидные препараты, а также анальгетические, сердечные и седативные средства. При формировании абсцесса или свища показано оперативное лечение. Кроме того, по показаниям назначаются гормональные препараты.
Хронический аутоиммунный тиреоидит
Хронический аутоиммунный тиреоидит это тиреоидит, иммунологический дефект при котором не установлен.
Этиология и патогенез
При данном заболевании происходит лимфоцитарная инфильтрация с последующей атрофией клеток щитовидной железы. Наблюдается образование антител к различным компонентам щитовидной железы, в результате чего развивается нарушение синтеза гормонов щитовидной железы.
Основные клинические симптомы
Клиника отличается вариабельностью. Аутоиммунный тиреоидит развивается постепенно (в течение нескольких лет). Появляются такие симптомы, как ком в горле при глотании и чувство стеснения в груди, отмечаются боли в области щитовидной железы, которые выявляются при ее ощупывании, появляются слабость и боли в суставах. Сначала могут возникнуть симптомы гипертиреоза (дрожание в пальцах кистей, учащенное сердцебиение, потливость и повышение артериального давления). В последующем развиваются явления гипотиреоза. Заболевание медленно прогрессирует. Своевременное лечение замедляет процесс, и тогда возникают длительные ремиссии.
Диагностика
Одним из решающих диагностических критериев является определение титра антитиреоидных антител к микросомальным антигенам и тиреоглобулину. При биопсии выявляется большое количество лимфоцитов, а также определяются клетки, характерные для аутоиммунного тиреоидита.
Лечение
Основное лечение заключается в назначении тиреоидных гормонов на фоне симптоматической терапии.
Эндемический зоб
Эндемический зоб – увеличение щитовидной железы у жителей определенных местностей с недостатком йода в окружающей среде. Заболевание развивается в случае недостатка йода в продуктах питания, воде и почве.
Этиология и патогенез
Потребность взрослого человека в йоде составляет от 100 до 200 мкг, при снижении его поступления до 50 мкг происходит компенсаторное увеличение щитовидной железы, в этих случаях и констатируется эндемический зоб. Иногда к этому приводит употребление в пищу капусты, репы или брюквы, которые оказывают тиреостатическим действием.
Основные клинические симптомы
Особенностью эндемического зоба является сохранение функции щитовидной железы.
Гипотиреоидный зоб на ранних стадиях вызывает лишь неприятные ощущения в области шеи. Обычно отмечается чувство давления.
Когда щитовидная железа значительно увеличивается, появляются симптомы сдавливания соседних органов, которые усиливаются в положении лежа. Особенно неприятным является сдавливание сосудов шеи, которые могут привести к нарушению кровообращения и появлению сердечной недостаточности.
Диагностика
При постановке окончательного диагноза большое значение имеют анамнестические данные о местности, эндемичной по зобу. Для его уточнения проводятся ультразвуковое исследование, сцинтиграфия и определение уровня гормонов щитовидной железы в крови.
Лечение
Проводится терапия препаратами йода в течение не менее 6 месяцев, суточная дозировка составляет 200 мкг, в последующем назначаются поддерживающие дозы (100–150 мкг).
После достижения стойкого клинического эффекта с нормализацией размеров щитовидной железы рекомендуется переход на длительный прием препаратов йода в профилактических целях.
Профилактика
Основные профилактические меры заключаются в добавлении йода в продукты питания (соль, хлеб). Групповая профилактика осуществляется в группах риска по развитию зоба при дефиците йода во время беременности, грудном вскармливании, а также среди детей и подростков. Для этого назначаются препараты, содержащие йод (антиструмин и др.). Индивидуальная йодная профилактика проводится для отдельных лиц при его дефиците.
Сахарный диабет
Сахарный диабет – эндокринно-обменное заболевание, связанное с дефицитом инсулина в организме, обусловленное нарушением всех видов обмена веществ с преимущественным нарушением углеводного обмена, а также других нарушений обмена веществ.
Этиология и патогенез
В соответствии с этиологическими факторами по данным ВОЗ существует следующая классификация видов этого заболевания.
1. Сахарный диабет I типа (деструкция В-кле-ток, обычно приводящая к абсолютной инсулиновой недостаточности):
– аутоиммунный;
– идиопатический.
2. Сахарный диабет II типа.
3. Другие специфические типы диабета:
– генетические дефекты В-клеточной функции;
– генетические дефекты в действии инсулина;
– эндокринопатии;
– инфекции;
– необычные формы инсулино-опосредственного диабета.
4. Другие генетические синдромы, иногда сочетающиеся с диабетом.
5. Гестационный сахарный диабет.
В развитии сахарного диабета участвует две группы факторов – внешние и внутренние.
К факторам риска диабета I типа относятся вирусная инфекция, действие токсических веществ, высокий уровень мочевой кислоты в крови и наследственная предрасположенность. Для этого заболевания характерным является наследственная предрасположенность.
В тех случаях, когда уменьшено количество В-клеток, а их деструкция вызывается иммунными или аутоиммунными процессами, сахарный диабет считается аутоиммунным. При этой патологии нарушается антивирусный иммунитет. К группе риска относятся:
– монозиготные близнецы, если у одного из них диагностирован сахарный диабет I типа;
– лица I степени родства с большим инсулинозависимым диабетом;
– матери, родившие детей с массой тела более 4,5 кг;
– лица, страдающие ожирением.
Развитие инсулинозависимого диабета сопровождается пониженной резистентностью клеточных рецепторов к инсулину, при этом отмечается дефект секреции последнего с развитием резистентности к нему.
К сахарному диабету II типа относятся нарушения углеводного обмена, сопровождающиеся выраженной инсулинорезистентностью, с дефектом секреции инсулина или преимущественным ее нарушением и умеренной инсулинорезистентностью. При этом типе заболевания нарушается антивирусный иммунитет. Сахарный диабет I и II типов протекает одинаково, в обоих случаях имеет место дефицит инсулина, который приводит к нарушениям всех видов обмена веществ в организме.
В развитии сахарного диабета различают следующие стадии:
– I стадия – наличие генетической предрасположенности;
– II стадия – повреждающее воздействие на В-клетки;
– III стадия – аутоиммунный процесс с появлением антител к островковым клеткам и инсулину, активацией Т-клеток и деструкцией В-клеток;
– IV стадия – снижение I фазы секреции инсулина индуцированной глюкозой;
– V стадия – развитие сахарного диабета с частично сохраненной функцией продуцирования инсулина поджелудочной железой.
– VI стадия – полная деструкция В-клеток. Клинические формы диабета различаются в зависимости от его причины: аутоиммунная, вирусиндуцированная, комбинированная и постепенно прогрессирующая формы.
Для аутоиммунной формы характерно наличие антител к антигенам островков поджелудочной железы. Она возникает у женщин в любом возрасте (чаще в пожилом) и сочетается с другими эндокринными нарушениями.
Вирусиндуцированная форма сахарного диабета I типа: антитела к антигенам островков поджелудочной железы непостоянны и исчезают через 1 год после начала болезни. Заболевание встречается у людей моложе 30 лет. У этой группы больных быстро появляются антитела к вводимому инсулину.
Комбинированная форма инсулинозависимого диабета характеризуется поражением В-клеток поджелудочной железы. Заболевание развивается в молодом возрасте.
При прогрессирующей форме сахарного диабета I типа в первые 2–3 года происходит компенсация за счет диеты и пероральных препаратов, в дальнейшем необходима инсулинотерапия.
При инсулиннезависимом диабете II типа факторами риска могут быть:
– ожирение;
– атеросклероз;
– ишемическая болезнь сердца;
– диспротеинемия;
– несбалансированное питание;
– наследственная предрасположенность.
Для сахарного диабета II типа гиперинсулинемия связана с нарушением секреции инсулина под воздействием гормонов пищеварительного тракта – холецистокинина, секретина, гастрина, инсулинотропного пектина.
Основные клинические симптомы
Основными характерными симптомами являются жажда, полиурия, похудание и слабость. Сахарный диабет I и II типов имеют значительные различия по своему происхождению и развитию.
Инсулинозависимый диабет
Заболевание развивается остро в возрасте до 25 лет, часто после вирусных инфекций и среди подростков в период полового созревания.
При этом типе диабета появляются сухость во рту, жажда, полиурия, никтурия, быстрая утомляемость и общая слабость, а также повышенный аппетит на фоне снижения массы тела. При этом полиурия связана с повышенной гипергликемией, что приводит к потере жидкости и дефициту калия и натрия.
Повышение секреции глюкозы – главного энергетического материала – вызывает снижение массы тела.
У 25 % больных сахарным диабетом отмечается кетоацидоз, может также развиться прекома или кома. Во всех случаях коматозного состояния необходимо определить уровень сахара в крови и моче, а также содержание ацетона в моче.
Инсулиннезависимый диабет
Заболевание развивается постепенно, часто в течение нескольких месяцев, характеризуется вначале отсутствием характерных симптомов.
Часто первыми симптомами являются кожный зуд, фурункулез, нарушение зрения, катаракта, импотенция и ожирение с отложением жира в верхней половине туловища (лицо, шея, грудная клетка и живот).
Клинически различают легкую, среднюю и тяжелую степени сложности течения заболевания. Для оценки степени тяжести учитываются уровень гликемии и диабетические осложнения.
При легкой степени отсутствует кетоацидоз и проводится компенсация диетой. К возможным осложнениям относятся ретинопатия.
В случае средней тяжести заболевания появляются склонность к кетоацидозу и микроангиопатия. Гликемия натощак составляет выше 12 ммоль/л. Диета и сахарсодержащие препараты дают компенсацию симптомов заболевания. Обычно дозировка инсулина не превышает 60 ЕД в сутки.
При тяжелой степени отмечаются кетоацидоз и склонность к гипогликемии. Натощак содержание сахара превышает 12,2 ммоль/л. Компенсация процесса происходит при введении инсулина в дозировке более 60 ЕД в сутки. Отмечаются отклонения в работе всех органов и систем. Развивается ранний атеросклероз, который сопровождается ишемической болезнью сердца, инфарктом миокарда и нарушением мозгового кровообращения, могут также присоединяться и тяжелые инфекции. У детей эта степень приводит к задержке нервно-психического развития.
Осложнениями диабета могут быть интеркуррентные заболевания и сосудистые поражения, которые проявляются ангиопатиями, ретинопатиями, нефропатиями и нейропатиями.
Диагностика
Для постановки диагноза важны следующие показатели:
– нормальное содержание глюкозы натощак в плазме крови составляет до 6,1 ммоль/л (119 мг/дл);
– нарушение гликемии натощак характеризуется содержанием глюкозы в плазме крови натощак от 6,1 ммоль/л (119 мг/дл) до 7 ммоль/л (126 мг/дл);
– гликемия в плазме крови натощак составляет более 7 ммоль/л (126 мг/дл).
Диагноз подтверждается после повторного определения глюкозы в крови, а также при повышении уровня глюкозы в плазме крови натощак более 7 ммоль/л и в капиллярной крови более 6,1 ммоль/л (119 мг/дл).
Для диагностики важно определение содержания инсулина, проинсулина, С-пептида в сыворотке крови и гликозурии, а также фруктозамина и гликозилированного гемоглобина. Уровень последнего в 2–3 раза превышает показатели здоровых людей.
Диагноз «сахарный диабет» является достоверным при наличии следующих симптомов и показателей:
– полиурия;
– полидипсия;
– потеря массы тела;
– гликемия в плазме крови более 7 ммоль/л;
– показатели гликемии более 11 ммоль/л после нагрузки (75 г глюкозы перорально).
Для выявления доклинических нарушений углеводного обмена применяется глюкозотолерантный тест. Он проводится при неясном диагнозе, если имеются сомнительные результаты глюкозы крови натощак, случайно выявлена глюкозурия или на фоне нормального уровня глюкозы отмечаются симптомы сахарного диабета.
Тест на толерантность к глюкозе проводится следующим образом:
– на 3 дня назначается обычное питание с суточным содержанием углеводов 250 г;
– утром у больного берут кровь из пальца для определения глюкозы, после этого дают выпить раствор, содержащий 75 г глюкозы в 200 мл воды или чая с лимоном;
– кровь берут из пальца через 60 и 120 минут после этого для определения нагрузки;
– на основании полученных данных выстраивается кривая, по вертикали откладывают концентрацию сахара ммоль/л, а по горизонтали время (минуты).
Уровень глюкозы при проведении теста составляет:
– натощак – 3,9–5,8;
– через 30 минут – 6,1–9,4;
– через 60 минут – 6,7–9,4;
– через 90 минут – 5,6–7,8;
– через 120 минут – 3–6,7.
Для подбора лечения больным сахарным диабетом проводят гликемические и глюкозурические профили с исследованием уровня глюкозы каждые 3 часа. Основным при этом является определение дозировки инсулина и степени питания больного для устранения риска развития гипогликемических состояний. Для этого выполняется исследование содержания глюкозы в крови в течение дня.
Первый анализ проводится перед завтраком, затем через 90 минут после этого, перед обедом, через 90 минут после него, перед ужином и через 90 минут после этого. Последнее исследование проводится перед сном. Кроме того, необходимо исследование кетоновых тел и глюкозурии. В норме содержание сахара в моче составляет до 0,83 ммоль/л, а при сахарном диабете оно значительно выше. Наличие кетоновых тел указывает на тяжелое течение заболевания. Об этом также свидетельствуют ацетон в моче и снижение РН крови, что может являться признаком развития диабетической комы.
Определение С-пептида позволяет оценить состояние В-клеток, в норме его содержание в сыворотке крови составляет 0,1–1,22 ммоль/л. При инсулиннезависимом сахарном диабете этот показатель остается нормальным, а при инсулинозависимом его базальный уровень не определяется.
Кроме того, определяются аутоантитела к островковым клеткам и глутаматдекарбоксилазе.
Лечение
Основным в лечении являются диетотерапия и прием препаратов, нормализующих уровень сахара в крови. Всем больным назначается стол № 9, предусматривающий снижение энергетической ценности питания за счет легкоусвояемых углеводов и животных жиров, с содержанием белка, соответствующим физиологическим нормам.
Для медикаментозного лечения назначаются сахаропонижающие препараты (табл. 3):
– инсулин и его аналоги;
– таблетированные сахаросодержащие препараты;
– сахаропонижающие лекарственные растения. Инсулин и его аналоги назначаются больным с сахарным диабетом I типа, беременным или кормящим женщинам (независимо от типа диабета); больным с диабетом перед оперативным вмешательством или с тяжелыми формами заболевания.
Инсулинотерапия
Для лечения диабета I типа применяются:
– инсулин короткого действия, который действует 6–8 часов и вводится подкожно, внутримышечно;
– инсулин средней продолжительности действия, который действует до 14–18 часов и вводится подкожно или внутримышечно;
– инсулин длительного действия, который действует до 30 часов.
В последнее время были разработаны новые препараты белкового высокомолекулярного действия.
Назначаются следующие режимы инсулинотерапии:
– инсулин короткого действия и средней продолжительности перед завтраком и ужином;
– инсулин короткого действия перед завтраком, обедом и ужином, инсулин средней продолжительности перед завтраком и ужином;
– инсулин короткого действия перед завтраком, обедом и ужином, инсулин средней продолжительности действия на ночь в 22 часа.
Коррекция инсулина проводится после измерения уровня глюкозы в крови.
Сегодня не существует альтернативы для терапии инсулином. Это заместительная терапия, без которой жизнь больного невозможна, так как диабет I типа является следствием абсолютного дефицита собственного повреждения В-клеток поджелудочной железы. В последнее время применяются 2 вида инсулинотерапии – традиционная и интенсифицированная. При сахарном диабете I типа оптимальным является применение препаратов, которые позволяют имитировать физиологическую секрецию инсулина с постоянным базальным уровнем гормона в крови и пиками его концентрации в ответ на пищевую нагрузку. Поддержание гликемии на нормальном уровне обеспечивает профилактику поздних осложнений сахарного диабета.
Таблица 3
Современные сахаропонижающие препараты
Адекватной считается гликемия натощак и перед едой 5,1–6,5 ммоль/л, через 2 часа после еды – 7,6–9 ммоль/л, перед сном – 6–7,5 ммоль/л, а HbA1c – 6,1–7,5 %.
Интенсифицированной (интенсивной) инсулинотерапией называется такой режим введения инсулина, который предполагает 4–5 инъекций инсулина в день и частые измерения глюкозы в крови самим пациентом с коррекцией дозы инсулина. Таким образом, достигается контроль над диабетом I типа.
Лечение диабета II типа
Так как в основе этого заболевания лежат как нарушения функции инсулиносекретирующих островков поджелудочной железы, так и снижение чувствительности периферических тканей к инсулину или инсулинорезистентности, в результате этого уровень сахара крови повышается выше нормальных показателей.
Основной терапевтической целью для больных сахарным диабетом II типа является снижение гликозилированного гемоглобина (HbA1c) до уровня ниже 6,5 %, для чего необходимо поддерживать уровень глюкозы натощак на уровне 5,5 ммоль/л, а через 2 часа после еды – ниже 7,5 ммоль/л.
Лечение сахарного диабета II типа включает в себя диету, дозированную физическую нагрузку, обучение больных самоконтролю диабета и медикаментозную терапию.
Для лечения диабета II типа применяются следующие препараты:
– средства, влияющие на снижение всасывания углеводов в желудочно-кишечный тракт (акарбоза и др.);
– бигуаниды (метформин);
– средства, стимулирующие секрецию инсулина, препараты сульфонилмочевины (глибенкламид, гликлазид, гликвидон и препараты III поколения – глимепирид);
– препараты короткого действия (глинизиды). Применяются также моноинсулинотерапия либо комбинированная терапия, которая заключается в назначении пероральных сахаропонижающих препаратов и проведении инсулинотерапии. Качественный контроль над заболеванием обеспечивается путем специальных приборов – дозаторов. Они применяются с 1980-х годов, но в настоящее время используются совершенно новые приборы, которые предназначены для самостоятельного использования в качестве средств для введения пенициллина (шприцы-ручки). Но в настоящее время, особенно у тяжелых больных, начали применять постоянное введение инсулина помповым методом. Уколы заменяются постоянным введением инсулина, причем в тех дозировках, которые нужны в данный момент. Скорость его введения можно регулировать самостоятельно. Этим отличаются современные помповые аппараты, которые максимально достоверно имитируют работу поджелудочной железы, а заместительная терапия становится похожей на природную секрецию инсулина. В помпе используются препараты инсулина короткого действия. Она является надежным помощником в компенсации заболевания для детей и подростков с тяжелой формой сахарного диабета. Для перехода на помповую терапию госпитализация не требуется, все лечебные манипуляции проводятся в поликлинике. Однако установка помпы требует от врача специальных навыков и умения, а для грамотного ее использования необходимо специальное обучение.
С помощью помпового введения инсулина производится 4 варианта введения инсулина, имеется возможность программирования сразу 5 основных базальных программ, минимальная дозировка инсулина составляет 6,1 ЕД в час, временное повышение и понижение подачи инсулина.
Больным сахарным диабетом, получающим инсулин, следует подсчитывать количество углеводов в своей пище. Для этого существует система хлебных единиц (ХЕ). За 1 хлебную единицу принимается такое количество продукта, в котором содержится 10–12 г углеводов (табл. 4).
Таблица 4
Количество продукта, соответствующее 1 ХЕ
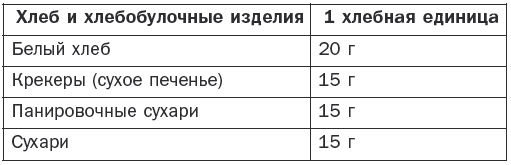
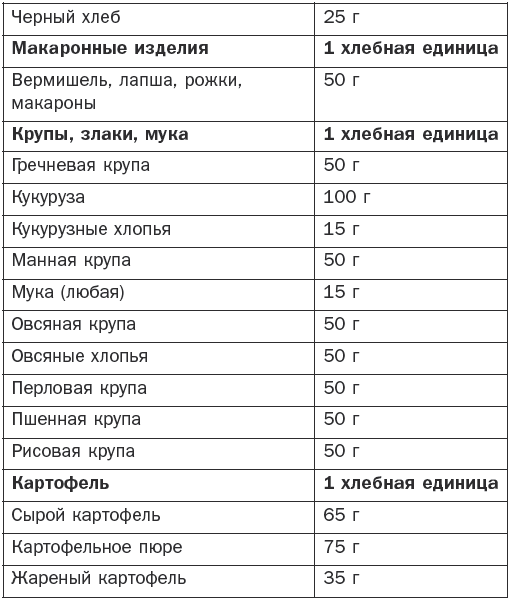
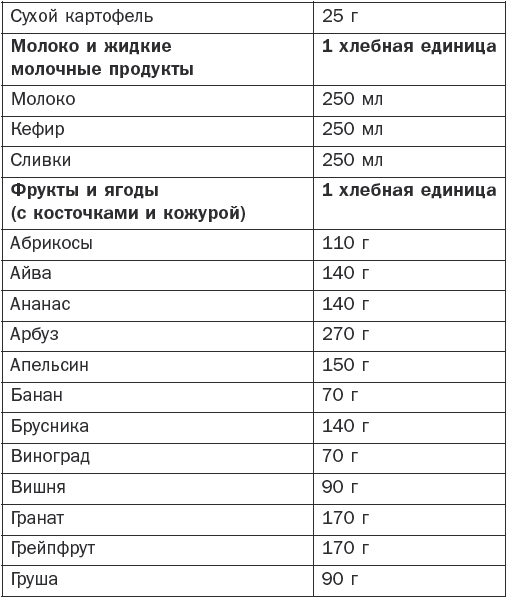
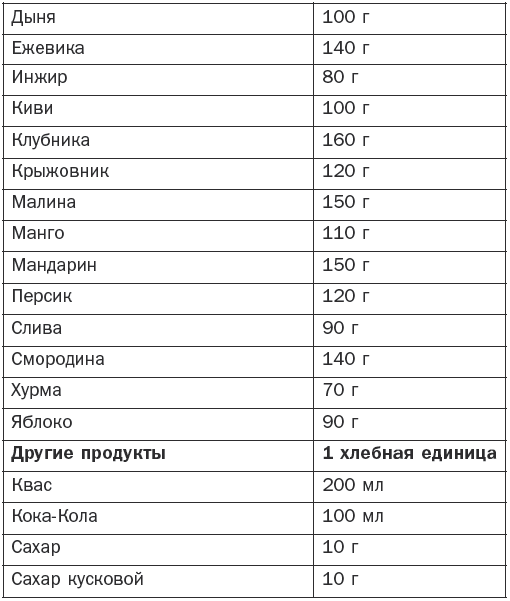

Питание при избыточном весе
Применяется низкокалорийная диета, основными принципами которой являются:
– ограничение жиров, сахара и алкоголя;
– умеренное ограничение пищи, богатой белками или углеводами;
– свободное употребление пищи богатой растительными волокнами, бедной питательными веществами.
В организме 1 г белка обеспечивает выработку 4 ккал, 1 г углеводов – 4 ккал, 1 г жира – 9 ккал.
Все продукты делятся на следующие группы: 1. Продукты, которые употребляются без ограничений: капуста, огурцы, салат, перец, кабачок, баклажаны, свекла, морковь, стручковая фасоль, редис, редька, репа, зеленый горошек (молодой), шпинат, щавель, грибы, чай, кофе без сахара и сливок, минеральная вода, напитки на сахарозаменителях. Овощи можно употреблять в сыром, отварном или запеченном виде. Использование жиров (масла, майонеза, сметаны) в приготовлении овощных блюд должно быть минимальным.
2. Продукты, которые следует употреблять в умеренном количестве: нежирные мясо и рыба, молоко и кисломолочные продукты (нежирные), сыры менее 30 %-ной жирности, творог менее 5 %-ной жирности, картофель, кукуруза, зрелые зерна бобовых (горох, фасоль, чечевица), крупы, макаронные изделия, хлеб и хлебобулочные изделия (но не сдобные), фрукты, яйца.
3. Продукты, которые необходимо исключить или максимально ограничить: сливочное, растительное масло, сало, сметана, сливки, сыры более 30 %-ной жирности, творог более 5 %-ной жирности, майонез, жирное мясо, копчености, колбасные изделия, жирная рыба, кожа птицы, консервы мясные, рыбные и растительные в масле, орехи, семечки, сахар, мед, варенье, джемы, конфеты, шоколад, пирожные, торты и другие кондитерские изделия, печенье, изделия из сдобного теста, мороженое, сладкие и алкогольные напитки.
Каждый больной должен вести дневник самоконтроля по определенной схеме (табл. 5):
Таблица 5
Схематический дневник самоконтроля и показатели содержания сахара в крови
HbA1c ___________ % (норма ___________%) Дата ______________
Вес тела _________ кг Дата __________________
Все это дает возможность корректировать лечение и улучшать качество жизни человека, страдающего диабетом.
Диабетические комы
В зависимости от причины комы при сахарном диабете делят на:
– кетоацидотическую (гипергликемическую);
– гиперосмолярную;
– лактатацидотическую;
– гипогликемическую.
Каждая из них имеет свои особенности.
Кетоацидотическая кома. Она является осложнением сахарного диабета I типа. Причины развития этого вида комы могут быть следующими:
– поздно начатое лечение;
– неправильное лечение;
– нарушение диетического режима;
– острые инфекции;
– травмы;
– операции;
– беременность и др.
Кома является результатом отравления организма кетоновыми телами, обезвоживания и сдвига кислотно-щелочного равновесия в сторону ацидоза.
Обычно начало развития комы возникает постепенно в виде первичных симптомов прекоматозного состояния, когда наблюдаются сильная жажда, полиурия, головная боль и отсутствие аппетита. В случае наступления коматозного состояния появляются резкая заторможенность, ступор, резкое снижение сухожильных рефлексов, дыхание типа Куссмауля и резкий запах ацетона изо рта. Кожа сухая, бледная, пульс частый, слабый, артериальное давление низкое. Иногда появляются симптомы острого живота.
Неотложные мероприятия при кетоацидотической коме должны быть направлены на ликвидацию инсулиновой недостаточности, восстановление вводно-электролитного обмена и устранение причины, вызвавшей кому. Срочно производятся анализы на кетонемию, гликемию и ацетонурию, а также другие исследования.
Лечение начинается с физиологических, малых доз препарата. Различают постоянное внутривенное введение и частые внутримышечные введения. В первом случае инсулин вводится со скоростью 6–10 ЕД/ч в изотоническом растворе под контролем снижения гликемии. Затем введение уменьшают до 2–4 ЕД/ч с таким расчетом, чтобы гликемия оставалась на уровне 8,3–11,1 ммоль/ч до нормализации pH крови, затем выполняют подкожное введение по 12 ЕД каждые 4 часа или 4–6 ЕД каждые 2 часа.
Во втором случае производят частые внутримышечные введения. Лечение начинают с 6–8 ЕД до снижения гликемии.
Для восстановления вводно-солевого обмена вводится 1 л 0,9 %-ного раствора хлорида натрия в 1-й час, затем 4 раза по 600 мл каждый час, а после этого по 0,3–0,5 л каждый час. В первые 12 часов лечения общее количество введенного средства составляет 5–6 л.
Кроме того, производится коррекция водно-электролитного обмена и выполняется введение 2500 ЕД гепарина через 7–8 часов.
Гиперосмолярная кома. Она возникает при сахарном диабете II типа у пожилых людей. Возникает высокая гипергликемия выше 55 ммоль/л, при резкой гиперосмолярности крови и обезвоживания организма. Восстановление электролитного обмена производится путем внутривенного введения 0,9 %-ного раствора хлорида натрия по приведенной выше схеме. Дозировка назначаемого инсулина в 2 раза меньше, чем при кетоацидотической коме.
Лактатацидотическая кома. Она связана с накоплением в организме молочной кислоты, которая приводит к развитию ацидоза. В этот период нарушается возбудимость миокарда, появляется брадикардия, уменьшается сердечный выброс, а также блокируются адренергические рецепторы сердца и сосудов.
Неотложная помощь заключается в принятии мер по коррекции уровня сахара и ацидоза. Инсулин вводится по 2–3 ЕД/ч в 0,9 %-ном растворе хлорида натрия. Назначают также до 1–2 л 2,5 %-ного раствора бикарбоната натрия в сутки внутривенно капельно под контролем pH крови. Кроме того, проводятся симптоматические мероприятия в зависимости от выраженных симптомов.
Гипогликемическая кома. Она представляет собой гипогликемию, возникающую при передозировке инсулина, нарушениях режима питания, интенсивной физической нагрузке или психической травме. Дефицит глюкозы вызывает внезапное голодание мозговых клеток, которое приводит сначала к функциональным, а затем к органическим изменениям мозговых клеток центральной нервной системы.
Часто для устранения гипогликемии достаточно съесть немного сахара или ломтик белого хлеба. Но если уровень сахара ниже 3,88 ммоль/л, кома может быстро развиться (в течение нескольких минут). Обычно во время комы имеют место влажные кожные покровы, повышение тонуса мышц, может появиться судорожный синдром, зрачки при этом расширены, а тонус глазных яблок нормален. В моче отсутствует сахар, а реакция на ацетон отрицательная.
Неотложная помощь: внутривенно струйно вводят 40–80 мл 40 %-ного раствора глюкозы. Если сознание больного не возвращается, ее вводят повторно и переходят на внутривенное капельное введение 5 %-ного раствора глюкозы. Кроме того, вводят до 60 мг преднизолона, 100 мг кокарбоксилазы и 4–5 мл 5 %-ного раствора аскорбиновой кислоты. Гликемия поддерживается на уровне 8,3–13 ммоль/л.
При слабо выраженной гликемии для предупреждения комы больному дают 10–15 г глюкозы, сахара или 100–150 мл сладкого напитка.
При гликемии средней степени принимают 15–20 г глюкозы или сахара, 15–20 г сложных углеводов в виде хлеба, печенья или каши.
Назначается питание 6 раз в день, а при введении инсулина перед ужином больному дают питание в 1–2 хлебные единицы.
При диабетической коме назначается специальное питание. При внутривенном введении глюкозы и инсулина не дают пить. После выведения из комы назначается диета, состоящая из углеводов (каши, картофель, мучные изделия, фрукты, овощи и различные блюда из них). Затем в рацион включаются продукты, содержащие животный белок (творог, кефир, нежирная рыба и яичный белок). Жиров должно быть не более 30–40 г.
Осложнения при сахарном диабете
К хроническим диабетическим осложнениям относятся характерные поражения глаз, ног и почек. Они возникают при недостаточно адекватном лечении и приводят к нарушениям функции пораженного органа и необратимым изменениям в нем. Наиболее распространенным осложнением является диабетическая полинейропатия, которая обнаруживается почти у всех больных. Для ее предупреждения необходимо поддерживать нормальный сахар крови. Чаще всего встречается сенсорно-моторная периферическая нейропатия. Основные ее симптомы: снижение болевой, тактильной, температурной и вибрационной чувствительности по типу «носков» и «перчаток». В случае прогрессирования поражения боль нарастает, носит жгучий характер и усиливается при соприкосновении с бельем. Часто эти ощущения сопровождаются депрессией, нарушением сна и аппетита, иногда резким истощением. Для полинейропатических болей характерно их стихание при физической нагрузке. Эти явления распространяются из дистальных отделов ног к проксимальным, затем вовлекаются в процесс и руки. У больного развивается специфическая походка, ослабляются сухожильные рефлексы, кроме того, нарушается координация движений, возникает сенсорная атаксия. Из-за поражения нервных волокон изменяется стенка сосудов, возникают поражения суставов.
Таблица 6
Наиболее частые проявления автономных нейропатий
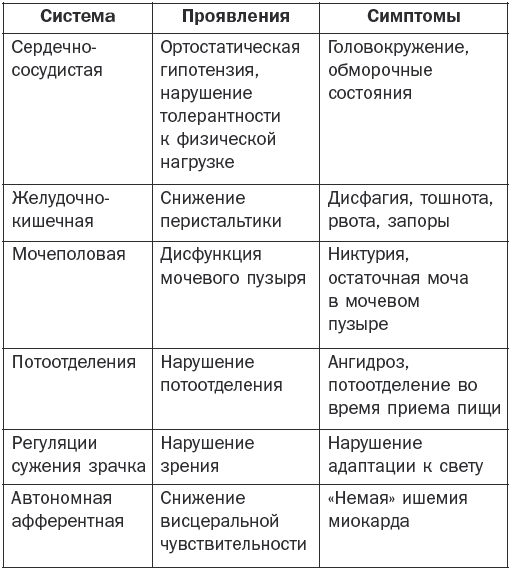
Помимо сенсорной, при диабете II типа возникает автономная нейропатия, когда нарушаются функции жизненно важных органов (табл. 6).
Наиболее опасной является кардиальная автономная нейропатия, которая может проявляться безболевым инфарктом миокарда и синдромом внезапной смерти. Кроме того, может возникнуть поражение периферических автономных нервных волокон, которое приводит к атрофическим изменениям кожи нижних конечностей, нарушению микроциркуляции, остеоартропатии и развитию диабетической стопы и последующей ампутацией.
Гипопаратиреоз
Гипопаратиреоз (тетания) – заболевание, связанное со снижением функции околощитовидных желез, приводящее к повышению нервно-мышечной возбудимости и судорожному синдрому.
Этиология и патогенез
К снижению функции паращитовидных желез приводят:
– первичный гипотиреоз;
– хроническая недостаточность коры надпочечников;
– эндокринопатия семейного порядка;
– аутоиммунный синдром.
Гипопаратиреоз возникает при случайном удалении паращитовидных желез во время операции, поражении ее инфекционным процессом, интоксикациях и различных отравлениях, а также при снижении чувствительности тканей организма к гормонам паращитовидных желез.
Предрасполагающими факторами могут быть нарушения всасывания кальция в кишечнике и гиповитаминоз D.
При недостаточном количестве парагормона или снижении чувствительности к нему органов и тканей происходит нарушение обмена фосфора и тканей, уменьшается его выведение из костей ткани. Кроме того, он почти не всасывается в кишечнике. Возникает гипокальциемия, а содержание фосфора в крови увеличивается. Повышается нервно-мышечная возбудимость, это приводит к возникновению судорожного синдрома. Если этот процесс продолжается в течение длительного времени, происходит атрофия мышц.
Основные клинические симптомы
Появляется чувство жара и онемения в руках и ногах, ощущения ползания мурашек по телу и спазма мышц. Эти симптомы усиливаются при изменении внешней температуры или физическом напряжении. В последующем возникают болезненные судороги в мышцах. Если эти симптомы появляются в кистях, развиваются специфические симптомы: «рука акушера», «конская стопа», сардоническая улыбка в связи с усилением напряжения мышц вокруг рта. Кроме того, может возникнуть ларингоспазм, а в дальнейшем – асфиксия. Часто возникает спазм других мышц: пилороспазм, спазм мышц кишечной стенки мочевого пузыря, спазм коронарных сосудов. При длительном судорожном сокращении мышц может развиться нарушение дыхания, а спровоцировать это могут самые разнообразные причины.
Тяжесть состояния больного зависит от уровня содержания кальция в крови.
При легкой степени гипокальциемии могут возникнуть незначительные субъективные дискомфортные ощущения. При средней и тяжелой степени появляются депрессия, нарушение памяти, апатия, головная боль и светобоязнь. Могут возникнуть приступы, похожие на эпилептический припадок. При длительной гипокальциемии возникают сухость, шелушение кожи, ломкость ногтей, выпадение волос, быстро нарастает разрушение зубной эмали, появляются потливость, снижение слуха, зрения, могут развиться гипокальциемическая катаракта, нарушение психики и снижение интеллекта.
Диагностика
Гипопаратиреоз характеризуется гипокальциемией. Уменьшается выделение кальция и фосфора с мочой. Определяется снижение уровня паратиреоидного гормона в крови, а содержание фосфора повышено. Кроме того, проводится определение ряда характерных симптомов:
– симптом Хвостека – сокращение мышц лица при постукивании в местах выхода спереди наружного слухового прохода;
– симптом Труссо – судороги в области кисти, возникающие после перетягивании плеча жгутом;
– симптом Гофмана – появление парестезий в местах разветвления нервов;
– симптом Шлезингера – судороги в разгибательных мышцах бедра и стопы при пассивном сгибании ноги в тазобедренном суставе.
Лечение
Острый приступ гипопаратиреоза снимается в стационаре. Обязательно проводится внутривенное вливание от 10 до 50 мл 10 %-ного раствора хлорида кальция или 10 %-ного глюконата кальция, инъекции повторяются 2–3 раза в сутки. Кроме того, применяется паратиреоидин в дозировке 10–40 ЕД внутримышечно. В последующем назначается курсовое лечение в течение 1,5–2 месяцев.
При ларингоспазме проводится интубация трахеи. При хроническом течении назначается диета с увеличенным содержанием кальция (молоко, сыр, яйца, печень трески, капуста и редис).
Гиперпаратиреоз
Гиперпаратиреоз – представляет собой генерализованную фиброзную остеодистрофию, возникающую в связи с гиперфункцией околощитовидных желез с выделением избыточного количества паратгормона паратирина.
Этиология и патогенез
Гиперпаратиреоз может быть первичным и вторичным. Первый развивается при доброкачественных и злокачественных опухолях паращитовидных желез или наследственной предрасположенности. А второй возникает как компенсаторная реакция организма, направленная на восстановление нормального уровня кальция в крови. Обычно он связан с недостаточностью витамина D.
На фоне вторичного гиперпаратиреоза или прогрессирующей почечной недостаточности может возникнуть третичный гиперпаратиреоз.
Любая форма заболевания связана с избыточным количеством паратиреоидного гормона. Это приводит к нарушению фосфорно-кальциевого обмена, кальций и фосфор выводятся из костей, в организме возникают гипофосфатемия и гиперфосфатурия, а гиперкальциемия приводит к слабости, моче– и камнеобразованию. Выделение большого количества мочи приводит к усиленной жажде и учащенному мочеиспусканию. Возможно также развитие язвенной болезни желудка и двенадцатиперстной кишки из-за повышенного выделения соляной кислоты.
Основные клинические симптомы
Появляются жалобы на боли в стопах, слабость, жажду, выпадение зубов, потерею веса, прерывистый сон и снижение памяти.
Обращают на себя внимание гипотонус мышц конечностей и снижение рефлексов. Характерными признаками являются повышенная возбудимость и плаксивость.
В случае возникновения костной формы появляются боли в костях, усиливающиеся при движении. Характерны длительно не заживающие переломы костей, могут образовываться ложные суставы, происходят деформация скелета и уменьшение роста у детей.
Появляется характерная утиная походка, наблюдается бочкообразная грудная клетка. Во многих трубчатых костях развиваются кисты, которые напоминают булавовидные образования. У детей из-за изменений в костях появляются низкорослость и фестончатый характер ногтевых фаланг.
При почечной форме развиваются полидипсия, полиурия и гипоизостенурия. Характерна также щелочная реакция мочи.
В случае развития гидронефроза возникают уремия и азотемия. Больные жалуются на диспептические расстройства, почечную колику и высокое артериальное давление. Часто при гиперпаратиреозе возникает острая почечная недостаточность.
При висцеропатической форме могут развиться пептические язвы двенадцатиперстной кишки, желудка и кишечника. Заболевание рецидивирует и сопровождается кровотечением. Могут возникнуть осложнения – образование камней в желчном пузыре, кальцификация поджелудочной железы, легких, миокарда и др.
Диагностика
При биохимическом исследовании крови выявляются гиперкальциемия, снижение фосфатов в крови, повышение уровня щелочной фосфатазы и паратгормона. Часто определяется отложение солей кальция в переднюю камеру глаза и стекловидное тело. Обычно для подтверждения диагноза проводятся ультразвуковое исследование, агиография и рентгенография костей скелета. В последнем случае определяются остеопороз и наличие кист в костной ткани (особенно в костях челюстей и длинных трубчатых костей).
Лечение
При первичном гиперпаратиреозе проводится хирургическое лечение, а по показаниям – лучевая терапия. Кроме того, внутрь назначают препараты кальция и витамин D на длительное время. Медикаментозное лечение проводится в пожилом возрасте и при легком течении заболевания. Для этого применяются женские половые гормоны, препараты фосфора и сульфат магния. Назначаются также седативные и противо-судорожные средства. Обязательно соблюдение диеты, с высоким содержанием солей кальция и магния: молочные продукты, овощи и фрукты. Не рекомендуются мясные продукты, богатые фосфором.
Гигантизм
Гигантизм – заболевание, связанное с поражением гипоталамо-гипофизарной системы и сопровождающееся увеличением размеров тела в длину, превышающих показатели для данного возраста и пола.
Этиология и патогенез
Причиной гигантизма могут быть поражения гипоталамо-гипофизарной системы, вызванные травмами, нейроинфекцией, интоксикациями или опухолью. Заболевание связано с повышенной продукцией соматического гормона в детском и юношеском возрасте, когда еще не закрыты эпифизарные зоны в костях. Кроме того, гигантизм возникает при аденомах гипофиза и других причинах.
Может возникать и частичный гигантизм за счет локальной чувствительности тканевых рецепторов к гормону роста.
Основные клинические симптомы
Чаще всего гигантизм возникает у мальчиков в школьном и подростковом возрасте.
В основном больные жалуются на головную боль, головокружение, снижение зрения, повышенную утомляемость и слабость. Резко увеличиваются сначала кисти, затем стопы, после этого укрупняются черты лица.
У детей раннего возраста наблюдается высокий темп роста с диспропорциональным развитием конечностей, которые превышают величину туловища, при этом постепенно уменьшается их мышечная сила. Функция внутренних органов не изменяется, хотя они увеличиваются в размерах.
Характерными являются симптомы гипогонадизма. Половая функция сначала повышена, а затем она снижается. У женщин развиваются аменорея, бесплодие и ранний климакс.
Могут также появиться симптомы увеличения или снижения функций других эндокринных желез.
Диагностика
Постановка окончательного диагноза производится на основании характерного вида больного, инструментальных данных и определения гипофизарных гормонов в крови.
Лечение
Основное лечение гигантизма при опухоли гипофиза заключается в лучевой терапией и нейрохирургических методах. Дополнительно назначается дофамин. Кроме того, проводится гормонотерапия для коррекции работы других желез. Частичный гигантизм лечится проведением корректирующих пластических операций.
Акромегалия
Акромегалия – заболевание, связанное с поражением гипоталамо-гипофизарной системы с избыточной секрецией гормонов роста и проявляющееся диспропорциональным развитием. Встречается редко.
Этиология и патогенез
Чаще всего заболевание развивается при поражении гипофиза опухолью (аденомой) с повышенной секрецией соматотропного гормона. Возникновению аденомы гипофиза способствуют травмы головы, хронические воспалительные процессы в пазухах носа, опухоли поджелудочной железы или опухоли мозга. Может также иметь место наследственная предрасположенность.
В развитии заболевания большое значение имеет уменьшение выработки соматотропина, который необходим для нормального роста человека: в этом случае рост замедляется. А при повышенной выработке этого гормона развивается гигантизм. Повышенная концентрация соматотропин-релизинг гормона сопровождается патологическим ростом костей и мягких тканей.
Основные клинические симптомы
Акромегалия чаще всего возникает в возрасте 30–50 лет. Основные жалобы: появление слабости, болей в суставах, онемение конечностей и потливость. У женщин отмечается нарушение детородной функции и менструаций, у мужчин наблюдается расстройство половой функции.
Постепенно меняется внешность, появляются специфические изменения черт лица: увеличиваются надбровные дуги, нижняя челюсть, скуловые кости и промежутки между зубами. Кроме того, увеличиваются и расширяются кисти и стопы. Мягкие ткани лица увеличиваются, образуются грубые складки, появляется гипертрофия сальных и потовых желез с образованием акне и фолликулита. Наблюдается увеличение волосяного покрова на туловище и конечностях, тембр голоса понижается, появляется храп во время сна. Масса тела нарастает, в проксимальных отделах конечностей развивается сначала гипертрофия, а затем атрофия мышц и слабость. Происходит увеличение многих органов, при таком изменении размеров сердца может возникнуть сердечная недостаточность, а также нарушается функция нервов, может развиться глухота и др.
Если аденома гипофиза разрастается, возникают симптомы мозговой недостаточности. Могут развиться вторичный гипогонадизм, гипотиреоз, несахарный диабет, узловатый зоб, мастопатия, фиброаденоматоз молочных желез или галакторея.
Диагностика
Определенное значение, помимо клинической картины, имеет рентгенологическое исследование черепа и костей конечностей, выявляющее типичные их изменения. Это подтверждает и компьютерная томография головы. Для подтверждения диагноза большое значение имеют неврологические и офтальмологические данные.
Со стороны крови определяется повышение фосфора и щелочной фосфатазы. Изменяются показатели гормона роста натощак и в течение суток. Кроме того, проводятся специализированные пробы, а также исследуется функция внутренних и эндокринных органов.
Лечение
Назначается диета с ограничением поваренной соли, легкоусвояемыми углеводами и жирами. По показаниям проводится хирургическое вмешательство. Медикаментозное лечение заключается в назначении соматостатина (сандостатин, соматулин, октреотид). По показаниям проводится лечение с помощью половых гормонов (абергина, катергола) или лучевую терапию (однократно).
Женщинам назначаются эстрогены и прогестерон.
Гипофизарный нанизм
Это заболевание возникает при дефиците соматотропного гормона и характеризуется задержкой роста и физического развития.
Этиология и патогенез
Гипофизарный нанизм возникает при поражении гипофиза опухолью, травмах, повреждениях межуточного мозга факторами инфекционного и токсического характера, а также при нарушении регуляции гипоталамо-гипофизарной системы.
Кроме того, гипофизарный нанизм является наследственным заболеванием и проявляется при карликовости.
У детей часто заболевание возникает при родовых травмах и многоплодной беременности. Способствующими факторами могут быть несбалансированное питание, сопутствующие соматические заболевания и неблагополучные факторы внешней среды.
При гипофизарном нанизме выпадает соматотропная функция гипофиза, что приводит к снижению биологической активности гормонов роста.
Основные клинические симптомы
У детей выявляется резкое отставание роста и физического развития со снижением прироста длины и массы тела за 1 год.
Дети, больные гипофизарным нанизмом, могут иметь при рождении нормальный вес и рост, но в последующем наблюдается их отставание. Это выявляется в первые месяцы жизни. Иногда заболевание развивается в периоде полового созревания. Телосложение у больных пропорциональное и напоминает детское, однако выявляется отставание от костного возраста. При этом нарушается смена зубов.
Характерным является «кукольное лицо» с мелкими чертами лица, переносица западает. Наблюдаются истончение волос, сухая и морщинистая кожа, мышечная система и подкожно-жировой слой слабо развиты. У взрослых мужчин вторичные половые признаки отсутствуют. Характерно также недоразвитие половых органов. У женщин отсутствуют менструация и вторичные половые признаки, а молочные железы недоразвиты.
Для внутренних органов характерно уменьшение их размеров.
Несмотря на небольшой рост и массу тела умственное развитие не страдает.
Диагностика
Одним из основных диагностических признаков является задержка сроков окостенения скелета, выявленная при рентгенографии. Отмечается также снижение концентрации гормона роста. При проведении инсулинового теста выявляется повышение секреции гормона роста.
Лечение
Основное лечение заключается в заместительной терапии гормонами роста, которое назначаются до закрытия ростковых зон или достижения необходимого роста.
Для стимуляции полового развития после закрытия зон роста назначаются половые гормоны, а больные наблюдаются пожизненно.
Несахарный диабет
Несахарное мочеизнурение (диабет) – заболевание, характеризующееся полиурией и полидипсией, связанное с недостаточностью антидиуретического гормона и вазопрессина (антидиуретического гормона гипофиза). Заболевание развивается в молодом возрасте.
Этиология и патогенез
Несахарный диабет может протекать в виде идиопатической, симптоматической или почечной формы.
Идиопатический несахарный диабет часто наследуется семейно, при этой форме происходят дегенеративные изменения нервных клеток гипофиза.
Приобретенный несахарный диабет возникает при опухолях (краниофарингиомах), после перенесенных острых и хронических инфекций. Кроме того, он встречается при травмах, хирургических вмешательствах и поражениях гипоталамо-гипофизарной системы (аневризмах, кровоизлияниях и др.).
Несахарный диабет центрального генеза развивается при нарушении образования вазопрессина. При этом происходит нарушение водно-солевого равновесия.
При усиленной выработке вазопрессина, которую стимулируют гипокалиемия и гипернатриемия, повышается канальцевая реабсорбция в почках, а количество выделенной мочи уменьшается.
При снижении артериального давления или повышении температуры тела также происходит увеличение выработки вазопрессина. К этому же приводят никотин, морфин и адреналин.
Причинами недостаточной продукции вазопрессина могут быть гипертоническая болезнь, снижение температуры тела, применение бета-адреноблокаторов, употребление алкоголя.
Почечный несахарный диабет возникает при потере чувствительности почек к вазопрессину.
Основные клинические симптомы
Характерными являются частое обильное мочеиспускание и жажда, которые беспокоят больных даже ночью. Количество выделяемой мочи колеблется от 6 до 20 л. При этом появляются головная боль, сухость кожи и потеря массы тела. Уменьшается слюноотделение, происходит растягивание мочевого пузыря и желудка. Нередко возникает болезненность в области желудочно-кишечного тракта.
Несахарный диабет зачастую протекает с ожирением, снижением массы тела, карликовостью, гигантизмом или акромегалией.
Диагностика
При постановке окончательного диагноза основными характерными симптомами являются полиурия и полидипсия на фоне относительной плотности мочи. При центральной форме определяются высокая осмолярность плазмы, положительная проба с введением питуитрина и низкое содержание антидиуретического гомона в плазме крови.
Этиология заболевания выявляется при рентгенологическом, офтальмологическом и психо-неврологическом обследовании, а также при магниторезонансной томографии мозга.
Лечение
Обычно назначается диетическое лечение с увеличением количества углеводов и частым приемом пищи. Медикаментозное лечение заключается в назначении адиуретина и десмопрессина. Введение первого производится интраназально 2 раза в день.
Болезнь Иценко – Кушинга
Болезнь Иценко – Кушинга – заболевание, связанное с повышением продукции кортикостероидов вследствие выработки гипофизом адренокортикотропного гормона и сопровождающееся гиперкортицизмом. Чаще всего встречается у женщин среднего возраста.
Этиология и патогенез
Основной причиной гиперкортицизма является доброкачественная или злокачественная кортикостерома.
При этом синдроме нарушается механизм обратной связи в гипоталамо-гипофизарной системе, что приводит к снижению ее чувствительности к кортизолу. В дальнейшем происходит неконтролируемая секреция адренокортикотропного гормона, кортизола, андрогенов и других гормонов. Иногда повышается выработка пролактина, а секреция других гормонов уменьшается за счет повышенной выработки кортизола.
Замедление роста у детей происходит из-за уменьшения выработки соматотропного гормона. Половая функция у мужчин снижается в связи с пониженной секрецией тестостерона, у женщин понижение секреции гонадотропных гормонов приводит к ослаблению или расстройству детородной функции.
Основные клинические симптомы
Одним из типичных симптомов является отложение жира в области лица, шеи и туловища. Уменьшается количество мышечной ткани, что создает видимость тонких конечностей. При атрофии мышц кистей появляются «паучьи пальцы», при поражениях мышц бедра – «скошенные ягодицы». У больных округлое, лунообразное лицо с пурпурным румянцем. Из-за атрофии мышц живота развивается «лягушачий живот», возникают грыжи белой линии живота. Появляются багрово-синюшные стрии из-за просвечивания сосудов кожи на животе, плечевом поясе, бедрах и ягодицах, а в местах трения появляется гиперпигментация. Кроме того, отмечается неприятный запах пота, появляется оволосение на верхней губе, подбородке и груди. Часто присоединяются фурункулез и рожистое воспаление. Менструальный цикл у женщин нарушен, у мужчин развивается импотенция. Диагностируются миопатия, кардиопатия и гипертония.
Часто развиваются сердечная недостаточность и остеопороз, который приводит к частым переломам. Кроме того, иногда диагностируют нарушения психики.
Диагностика
При постановке окончательного диагноза важными являются типичные клинические симптомы, а также исследования гипоталамо-гипофизарной системы. Проводятся ультразвуковое и магнито-резонансное исследование, сканирование и др. В суточной моче отмечается увеличение содержания 17-оксикортикостероидов, в плазме крови определяется увеличение кортизола. Кроме того, проводятся пробы с дексаметазоном, метапироном и адренокортикотропным гормоном.
Лечение
В комплексном лечении применяются медикаментозные, хирургические и лучевые методы. Из медикаментозных средств применяются препараты, которые нормализуют уровень гормонов надпочечников: низорал и др. Кроме того, производится симптоматическое лечение, направленное на коррекцию обмена веществ, для этого назначаются анаболические средства. Углеводный обмен регулируется диетой (стол № 9).
При легком и среднетяжелом течении заболевания проводится лучевая терапия.
При отсутствии положительного результата от лечения назначают удаление или деструкцию 1 надпочечника.
Адреногенитальный синдром
Это заболевание связано с врожденной дисфункцией коры надпочечников или гиперплазией коры надпочечников.
Этиология и патогенез
Адреногенитальный синдром является дефектом образования стероидных гормонов и передается по аутосомнорециссивному типу наследования. В результате этого снижается содержания кортизола и альдостерона в крови. Однако синтез половых гормонов при этом не нарушается. При адреногенитальном синдроме из-за снижения содержания кортизола происходит стимуляция гипофизарно-гипоталамической системы, что повышает секрецию адренокортикотропного гормона гипофиза, в результате этого возникает гиперплазия коры надпочечников. Если повышение продукции андрогенов происходит внутриутробно, в дальнейшем нарушается формирование вторичных половых признаков.
Различают следующие формы адреногенитального синдрома:
– простая (верильная);
– гипертоническая;
– сольтеряющая.
Чаще всего встречается верильная форма, при которой нарушаются синтез 21-гидроксилазы и образование глюкокортикоидов, а также развивается хроническая надпочечниковая недостаточность.
Сольтеряющая форма возникает при блокаде выработки 21-гидросилазы. При данной патологии нарушается продуцирование не только глюкокортикоидов, но и минералкортикоидов. Это приводит к выведению солей натрия и хлоридов с возникновением гипокалиемии.
Гипертоническая форма встречается реже, она связана с дефицитом 11-гидроксилазы.
Основные клинические симптомы
У девочек при данном заболевании развивается ложный женский гермафродитизм, у мальчиков – увеличение полового члена. Возникают признаки преждевременного полового развития: маскулинизация, ускоренный рост. Может наблюдаться повышенная пигментация кожи в области наружных половых органов, анального отверстия, сосков и молочных желез. У детей происходит задержка роста.
При сольтеряющей форме очень рано проявляются рвота фонтаном без причины, расстройство деятельности сердечно-сосудистой системы, токсикоз и судороги. Возможен летальный исход.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных, выявления увеличения выделения 17-кетостероидов с мочой и высокого содержания АКТГ и 17-оксипрогестерона в крови.
Лечение
Проводится заместительная терапия глюкокортикоидами с подбором индивидуальной дозировки. Сольтеряющая форма лечится с помощью глюкокортикоидов и минералкортикоидов.
По показаниям производится пластическая операция на половых органах.
Ожирение и другие виды избыточного питания
Ожирение
Ожирение является одной из актуальных проблем настоящего времени. Это прогрессирующее заболевание, которое характеризуется накоплением в организме избыточного количества жировой ткани и развитием специфических осложнений и наблюдается во всех возрастных группах.
Большая доступность высококалорийной пищи при сложившемся малоактивном образе жизни и снижении расхода энергии приводит к увеличению количества полных людей. Высокий риск развития ожирения отмечается у детей с низкой массой тела при достаточном поступлении пищи и отсутствии физической активности. Во время внутриутробного периода они испытывают энергетический голод, в связи с этим у них активизируются гены, работа которых направлена на накопление в организме энергетических запасов в форме жировых отложений.
Основные клинические симптомы
Жировые отложения увеличиваются в подкожно-жировом слое. Из-за отложения жира нарушаются функции многих органов и изменяется подвижность диафрагмы, это ограничивает жизненную емкость легких и уменьшает приток крови к сердцу. Если ожирение выражено резко, возникают симптомы сердечной недостаточности, появляются одышка, цианоз и отеки, а также отмечаются диспептические расстройства.
В зависимости от того, насколько масса тела больного превышает идеальный вес, различают следующие степени ожирения:
– I степень – превышение составляет не более 29 %;
– II степень – превышение составляет от 30 до 100 %;
– III степень – превышение массы тела составляет более 100 %.
На начальной стадии самочувствие не нарушается. С возрастанием массы тела появляются утомляемость, слабость, апатия, одышка и повышение аппетита. На III–VI стадиях кожные складки в области живота и спины имеют вид свисающих участков, возникают дистрофия миокарда и коронарная ишемия.
При этом характерны гиперсекреция желудочного сока, жировая инфильтрация печени и никтурия.
Со стороны опорно-двигательного аппарата отмечаются артриты, связанные с повышенной нагрузкой на суставы, остеохондроз и спондилоартроз.
При ожирении часто наблюдается развитие метаболического синдрома, который является результатом предрасположенности и возникновения ряда заболеваний, к которым относятся артериальная гипертензия, повышение уровня холестерина и сахарный диабет II типа.
Критериями диагностики являются следующие:
1. Абдоминальный тип ожирения по показателю окружности талии (от 102 см у мужчин и от 88 см у женщин).
2. Уровень триглицеридов не менее 150 мг/дл (1,69 ммоль/л).
3. Снижение ХС ЛПВП до 40 мг/дл (1,04 ммоль/л) для мужчин и 50 мг/дл (1,29 ммоль/л) для женщин.
4. Артериальное давление 130/85 мм рт. ст.
5. Уровень глюкозы плазмы натощак не менее 110 мг/дл (6,1 ммоль/л).
Наличие у пациента метаболического синдрома отмечается, если наблюдают, как минимум, 3 из указанных выше симптомов.
Основными симптомами со стороны нервной системы при ожирении являются головная боль, головокружение, сонливость или бессонница, а также ослабление памяти.
Диагностика
Постановка окончательного диагноза производится на основании показателей роста и веса пациента.
Лечение
Главный метод лечения – диетическое питание.
Для профилактики ожирения удельный вес жира не должен превышать 30 % от общей энергетической ценности употребляемых продуктов питания. А при лечении ожирения он должен составлять не более 25 %.
Основные принципы лечебного питания при ожирении заключаются в следующем:
1. Применение рациона пониженной энергетической ценности пищи за счет углеводов и жиров, но содержащего все незаменимые вещества.
2. Определение энергетической ценности диеты в зависимости от пола, возраста, нормальной массы тела, интенсивности труда и от степени ожирения.
Производят расчет теоретической скорости основного обмена (I этап):
1. У женщин:
– 18–30 лет – (0,0621 х реальная масса тела (в кг) + 2,5377) х 240;
– 31–60 лет – (0,0342 х реальную массу тела (в кг) + 3,5377) х 240;
– старше 60 лет – (0,0621 х реальная масса тела (в кг) + 2,7545) х 240.
2. У мужчин:
– 18–30 лет (0,0630 х реальная масса тела (в кг) + 3,6534) х 240;
– 31–60 лет (0,0484 х реальная масса тела (в кг) + 2,6534) х 240;
– старше 60 лет (0,0491 х реальная масса тела (в кг) + 2, 4587) х 240.
На II этапе вычисления теоретического суточного расхода энергии производится умножение предыдущей величины на коэффициент двигательной активности:
– 1,1 – при низкой физической активности;
– 1,3 – при умеренной;
– 1,5 – при высокой.
На III этапе производится расчет суточной калорийности, необходимой при снижении массы тела: от суммарного суточного расхода вычитают 500 ккал (для женщин) или 1000 ккал (для мужчин).
Пример:
1. Скорость основного обмена равна 1820 ккал (в зависимости от возраста, женщина 90 кг).
2. Суммарный суточный расход энергии составляет 1830 х 1,1 = 2013 ккал.
3. Для снижения веса необходим рацион, энергетическая ценность которого равна 2013 – 500 = 1513 ккал.
Рекомендации по питанию
При составлении рациона следует учитывать следующее:
1. Содержание белка должно составлять не менее 1 г на кг массы тела (в среднем 70–80 г).
2. Ограничение в рационе жиров до 45–50 г (25 % от общей энергетической ценности).
3. Не рекомендуется резкое уменьшение углеводов, оно должно составлять 200–500 г в день за счет легкоусвояемых углеводов.
4. Поваренная соль ограничивается до 5–7 г, а свободная жидкость – до 1–1,2 л.
5. Исключаются повышающие аппетит продукты и любые алкогольные напитки.
6. Назначается пятикратный режим питания: 1-й завтрак – 25 %, 2-й завтрак – 10 %, обед – 30 %, полдник – 10 %, ужин – 25 % суточной энергетической ценности питания.
Разгрузочные дни
При ожирении 1–3 раза в неделю полезно проводить разгрузочные дни.
Творожный день. 400 г обезжиренного творога в натуральном виде или сырников и 2–3 стакана кофе без сахара или отвар из плодов шиповника.
Яблочный день. 1,5 кг сырых или печеных яблок и 2 стакана чая или кофе.
Кроме того, назначаются также салатные, кефирные, мясные и рыбные разгрузочные дни по установленным схемам. Если ожирение сопровождается метаболическим синдромом, проводится следующее лечение:
– витамин Е или другие антиоксиданты;
– полиненасыщенные жирные кислоты;
– фолиевая кислота;
– при мутации MTHFR C766T и гипергомоцистеинемии – обязательно витамины В6 и В12;
– 50–75 мг аспирина в сутки;
– низкомолекулярный гепарин (НМГ) в профилактической дозировке 1 раз в сутки подкожно (при условии высокого уровня комплекса тромбин-антитромбин (ТАТ) и (или) Д-димера);
– гестагенные препараты (лишенные андрогенных свойств) +/—;
– гирудотерапия;
– витаминно-минеральные комплексы.
Для увеличения двигательной активности рекомендуются регулярные занятия спортом, длительные прогулки пешком (в течение 1–1,5 часа), лечебная гимнастика и массаж, а также назначаются средства, регулирующие насыщение и метаболизирующие жир. Лечебное голодание рекомендуется только в условиях стационара. Если ожирение развивается на фоне какого-либо заболевания, сначала производится интенсивное лечение последнего. В настоящее время предлагается множество диет, но они дефицитны по ряду продуктов и могут использоваться только в течение 1 недели. Лечебная физкультура составляет часть лечебных мероприятий при ожирении. Она основана на повышении энергозатрат, восстановлении всех видов обмена и усилении липолитических процессов. Объем физических упражнений зависит от сопутствующих заболеваний.
Болезни нервной системы
Бактериальный менингит
Это заболевание часто возникает в результате различной патогенной микрофлоры. Чаще всего оно вызывается грамположительным диплококком – менингококком.
Источником инфекции являются больные с генерализованной формой или менингококковым назофарингитом, а также носители менингококка.
Механизм передачи инфекции – воздушно-капельный при разговоре или чиханье. Чаще всего болеют дети.
Входными воротами инфекции служат верхние дыхательные пути, где возникает воспалительный процесс в виде назофарингита. В случае преодоления защитного барьера менингококки попадают в кровь, развивается менингококкемия, после чего происходит массовая гибель возбудителя с выделением большого количества эндотоксина. Может возникнуть инфекционнотоксический шок, сопровождающийся симптомами внутрисосудистого свертывания. При преодолении болезнетворными микроорганизмами гематоэнцефалического барьера развивается воспаление мозговых оболочек (сначала серозное, а затем гнойное).
Основные клинические симптомы
Различаются первично-локализованные формы (менингококковыделительство, острый назофарингит, пневмония); гематогенно-генерализован-ные формы (менингоэнцефалит, молниеносная, смешанная и редкие формы).
При тяжелых генерализованных формах формируются следующие симптомы: можно установить день и час заболевания, появляются высокая температурная реакция, рвота, не связанная с приемом пищи, резко выраженная головная боль, бледность кожи, учащение сердцебиения и характерная сыпь на 1-й день заболевания, а также выраженный судорожный синдром.
Менингококковый менингит является генерализованной формой заболевания. Обычно он начинается остро с появлением озноба, высокой температуры, резко выраженной головной боли, многократной рвоты, гиперестезии кожных покровов и повышенной чувствительности к звуковым и слуховым раздражителям.
В первые сутки появляются менингеальные симптомы: регидность затылочных мышц, симптом Кернига и др. Кроме того, наблюдается судорожный синдром, часто возникает потеря сознания.
Неблагоприятными являются молниеносная форма менингококковой инфекции, синдром Уотерхауза – Фридрексена и молниеносная пурпура. Последняя представляет собой инфекционно-токсичекий шок. В первые часы заболевания возникает обильная геморрагическая сыпь, образующая кровоизлияния, а на коже появляются багрово-цианотичные пятна. Кроме того, может присоединяться и геморрагический синдром.
Диагностика
При постановке окончательного диагноза опираются на типичные симптомы и результаты лабораторных исследований. С первых дней заболевания в мазках из геморрагических сыпных элементов, осадка спинномозговой жидкости и крови обнаруживаются внутриклеточно расположенные менингеальные диплококки.
Бактериологически менингококки выделяются из спинномозговой жидкости, крови и носоглоточной слизи. При исследовании парных сывороток отмечается нарастание титра антител с 5–7-го дня болезни.
Со стороны спинномозговой жидкости наблюдаются увеличение артериального давления, цитоз, повышенное содержание белка и снижение уровня сахара.
Лечение
Больного необходимо госпитализировать. При инфекционнотоксическом шоке нужно срочное введение гидрокортизона. Назначается лечение такими антибактериальными препаратами, как ампициллин, римфомицин, эритромицин или левомицетин. Проводится комплексная патогенетическая терапия (инфузионная терапия, введение мочегонных средств для профилактики гипергидратации и назначение комплекса витаминных препаратов).
В очаге проводится изоляция контактных до получения бактериологического обследования слизи из носоглотки и осмотра отоларинголога. За ними также устанавливается медицинское наблюдение в течение 10 дней со дня госпитализации больного. В детских дошкольных учреждениях вводится карантин со дня госпитализации больного с проведением термометрии и осмотра больного. Допуск в коллектив реконвалесцентов разрешается через 5 дней после выписки из стационара. Носители менингококка допускаются в коллектив после лечения и двукратного отрицательного исследования слизи из носоглотки с интервалом в 1–2 дня через 3 дня после окончания лечения. Диспансеризация реконвалесцентов проводится в течение 2 лет.
Профилактика
Специфическая профилактика заключается в экстренной иммунизации менингококковой вакциной типа А всех контактных в семье, детей и сотрудников в дошкольных учреждениях и школах, а также всех проживающих в общежитиях. При ее отсутствии детям до 1 года вводится иммуноглобулин в дозировке 1,5 мл, а с 2 до 7 лет – 3 мл.
Вторичные менингиты
Вторичные менингиты являются осложнением при гнойных заболеваниях любой локализации, особенно расположенных рядом с мозгом. Возбудитель – чаще всего стафилококк или стрептококк – попадает в мозговые оболочки через кровь и лимфу.
Основные клинические симптомы
В основном они такие же, как и при менингококковом менингите. Ликвор гнойный, желто-зеленый и содержит много белка.
Лечение
Оно направлено на ликвидацию гнойного очага и проводится по схеме лечения менингококкового менингита.
Острый серозный менингит
Заболевание может быть первичным (вызывается вирусной инфекцией) или вторичным (как осложнение при таких инфекционно-вирусных заболеваниях, как грипп, корь и др.). Для них характерно острое тяжелое начало, ликвор прозрачен, белок – 0,66–1,2 г/л, лимфоцитарный плеоцитоз – до нескольких сотен клеток. Осложнением серозного менингита может быть гидроцефалия.
Лечение
Основное лечение заключается в проведении люмбальных пункций и назначении противовирусных препаратов на фоне антибактериальной терапии, а также антигистаминных и детоксикационных препаратов на фоне симптоматической терапии.
Менингит при микозах
Нервную систему могут поражать около 20 видов грибов, особенно грибы рода Candida и криптококки. Развивающиеся при этом заболевания протекают как хронический базальный менингит. Предрасполагающими факторами являются длительное медикаментозное лечение антибиотиками или иммуносупрессорами, диабет, наркомания и алкоголизм.
Основные клинические симптомы
Наблюдаются головная боль, рвота и менингеальные симптомы. В дальнейшем может формироваться гидроцефалия, наблюдаются поражение позвоночника и микотические аневризмы. В ликворе обнаруживаются грибы. Заболевание носит длительный характер.
Лечение
Назначается 0,4 г флуконазола внутривенно однократно, а в последующие дни – по 0,2 г. Кроме того, по назначению врача используются и другие лекарственные средства.
Энцефалиты
Энцефалит – воспаление головного мозга. Поражение серого вещества называют полиэнцефалитом, белого – лейкоэнцефалитом. Энцефалиты могут быть первичными и вторичными, токсическими, аллергическими или травматическими. Возбудителями являются вирусы и бактерии.
Клещевой весенне-летний энцефалит. Это вирусное заболевание, вызываемое нейротропным вирусом, который передается иксодовыми клещами в весенне-летний период. Эндемические очаги фиксируются на Урале, Дальнем Востоке, Белоруссии, в Прибалтике и Ленинградской области. Инкубационный период длится от 1 до 3 недель.
Основные клинические симптомы
Появляются недомогание, боль в мышцах, головная боль, озноб, высокая температура. На фоне этих симптомов развиваются менингеальные симптомы, вялые параличи мышц шеи, рук и плечевого пояса, а также возможно нарушение сознания. Характерным является симптом «свисающей головы».
Кроме того, отмечаются спастические гемипарезы и припадки эпилептических насильственных подергиваний мышц. В спинномозговой жидкости наблюдается умеренный плеоцитоз. Возможен летальный исход.
Лечение
Обязательны госпитализация больного и введение 5–6 мл специфического гамма-глобулина. Кроме того, используется сыворотка людей, переболевших клещевым энцефалитом. Назначаются также интерферон, дегидратационные средства, а в тяжелых случаях – кортикостероиды. В периоде восстановления активно применяются ЛФК, физиопроцедуры и электростимуляция.
Профилактика
Основные профилактические меры заключаются в уничтожении клещей, ношении специальной защитной одежды и применении средств, отпугивающих клещей.
Герпетический энцефалит
Это заболевание вызывается вирусом простого герпеса и характеризуется поражением височной и лобной долей, кровоизлияниями и возникновением отека мозга и очагов некроза.
Герпетический энцефалит возникает остро с появления менингеальных симптомов и судорожных припадков. Развиваются параличи и нарушения высших корковых функций. Смерть может наступить в результате поражения витальных центров ствола.
Последствиями болезни являются психические и неврологические нарушения.
Постановка окончательного диагноза производится на основании клинических симптомов и данных серологических реакций.
Назначается ацикловир из расчета 10 мг/кг внутривенно капельно 3 раза в день в течение 10–14 дней.
Вторичные энцефалиты
Они осложняют различные заболевания. Нервная система поражается путем распространения инфекции.
Вторичные энцефалиты характеризуются повышением температуры, появлением головной боли, головокружения и рвоты. Часто возникают нарушение сознания, параличи, парезы и судорожный синдром. Основное лечение такое же, как и при первичных энцефалитах.
Токсико-геморрагический гриппозный энцефалит
Это заболевание возникает на фоне гриппозной инфекции, когда развивается воспалительное поражение головного мозга и его оболочек, отек мозга и кровоизлияние с появлением крови в спинномозговой жидкости.
Характерным является появление головной боли, тошноты, боли в области глазных яблок, нистагм и нарушения сознания. Кроме того, могут развиться судороги и гемикрания. В ликворе отмечаются примесь крови, увеличение количества белка и плеоцитоз до 100 клеток в 1 мкл.
Назначают противогриппозные средства, иммуноглобулин, интерферон и полный комплекс симптоматической терапии.
Вакцинальный энцефалит
Он может развиться у детей в результате проведения прививок. Заболевание начинается через 1–2 недели после этого, когда температура тела повышается до 40 °C, появляются головная боль, менингеальные симптомы, судорожные припадки и нарушения психики.
Назначаются антигистаминные препараты, хлористый кальций, гамма-глобулин и кортикостероиды.
Основные профилактические меры заключаются в своевременной вакцинации при отсутствии противопоказаний.
Существуют и другие формы энцефалитов: нейроборриеноз (болезнь Лайма), передающееся через укус клеща, энцефалопатия (болезни Крейцфильда – Якоба, Куру), возбудителем которой являются белковоподобные частицы, а заражение происходит через мясные продукты. При энцефалитах происходит перерождение мозга, особенно лобных и височных долей.
Уход за больными, страдающими энцефалитом, включает в себя следующее:
– уход за кожными покровами и слизистыми оболочками;
– кормление тяжелых больных из ложки или зондовое питание;
– особый уход за больными с бульбарным синдромом, который характеризуется нарушениями речи.
Миелит
Миелит представляет собой воспаление спинного мозга. Заболевание имеет инфекционноаллергический характер, а очаг воспаления охватывает поперечник спинного мозга.
Основные клинические симптомы
Отмечается острое начало заболевания: повышение температуры, появление озноба, парестезий, болей в груди, животе и ногах, а также расстройств чувствительности по сегментарному и проводниковому типу. Кроме того, возникают нижний парапарез или параплегия. Часто нарушается функция тазовых органов, происходит сначала задержка, а затем недержание кала и мочи, а в области крестца возникают пролежни. В случае поражения верхнешейного сегмента возникает спастический паралич верхних и нижних конечностей. Если очаг располагается в области шейного утолщения, появляются паралич рук и спастический паралич ног, если в грудном отделе – спастический паралич нижних конечностей и тазовые нарушения, а при поражении поясничного утолщения развивается вялый паралич нижних конечностей. В спинномозговой жидкости выявляются плеоцитоз и увеличение белка до 1 г/л.
Лечение
Основное лечение заключается в назначении антибиотиков и кортикостероидов. В восстановительном периоде проводится комплекс процедур, используются биостимуляторы и грязелечение на специализированных курортах. Больные требуют специального ухода, строгого постельного режима в острый период, необходима также профилактика пролежней. При нарушении функции тазовых органов производится катетеризация мочевого пузыря.
Болезнь Гетчинсона
В основе заболевания лежит атрофия подкорковых ядер и полушарий большого мозга. Заболевание является наследственным и передается по аутосомно-доминантному типу.
Основные клинические симптомы
У больных отмечаются гиперкинезы, выражающиеся гримасничаньем, причмокиванием и вычурными движениями. Постепенно снижается интеллект, ухудшается память. Прогноз неблагоприятный.
Лечение
Назначаются трифтазин, галоперидол, а также седативные и общеукрепляющие средства.
Спинальная мышечная атрофия
К вторичным прогрессирующим мышечным дистрофиям относится невральная амиотрофия Шарко – Мари. Наследование происходит по аутосомно-доминантному типу, чаще встречается у мужчин. Характеризуется появлением слабости в дистальных отделах ног, а затем и рук. Все это сопровождается расстройствами чувствительности и атрофией мышц.
Лечение
Назначаются анаболические гормоны, витамины и биостимуляторы. Кроме того, показаны лечебные и физиотерапевтические процедуры.
Профилактика
Предупреждение заболевания проводится путем медико-генетического консультирования больных, намеривающихся иметь детей.
Болезнь Паркинсона
Болезнь Паркинсона (дрожательный паралич) является проявлением поражения черной субстанции и чечевидного ядра, имеет наследственную природу и развивается после 50–60 лет. Проявляется дрожанием конечностей и головы, а также нарастающей мышечной скованностью. Тремор начинается с пальцев рук, постепенно переходит на стопы, веки, подбородок и губы. Кроме того, изменяется психика больного, у него сужается круг интересов и теряется чувство такта.
Диагностика
Постановка окончательного диагноза производится на основании характерных клинических данных и результатов инструментальных и биохимических исследований.
Лечение
Основное лечение направлено на уменьшение тремора и акинетического синдрома. Назначаются препараты, стимулирующие дофамин-энергетические системы, угнетающие холинэргические системы, нормализирующие липидный обмен и улучшающие мозговое кровообращение.
Больные с болезнью Паркинсона требуют определенного ухода, так как не могут себя обслуживать.
Диета должна быть молочно-растительной с ограничением мясных продуктов и желтков. Необходимо организовать прогулки и посильный труд на свежем воздухе, а также создавать положительную психоэмоциональную атмосферу.
Болезнь Альцгеймера
Это заболевание возникает вследствие атрофических процессов в корковых и подкорковых структурах головного мозга, развивается после 50 лет и характеризуется изменением личности и прогрессирующим снижением интеллекта и памяти. Чаще всего встречается у женщин в инволюционном периоде.
При болезни Альцгеймера происходит отложение амилоидного белка внутри нейронов головного мозга с формированием бляшек и нейрофибриллярных переплетений. Обычно это проявляется слабоумием. В развитии заболевания определенную роль играют перенесенные в прошлом черепно-мозговые травмы и генетические факторы.
Обычно атрофия нейронов происходит в теменных и височных областях головного мозга.
Основные клинические симптомы
Наблюдаются расстройства памяти и письменной речи, нарушение ориентировки в пространстве и острая речевая спутанность. Отмечаются явления апраксии и эпилептиформные припадки.
Больной испытывает чувство растерянности, недоумения, у него могут возникать снижение настроения, бредовые идеи или тревожно-депрессивное состояние.
Кроме того, происходят утрата накопленных знаний и распад мыслительных операций. Исход заболевания неблагоприятный из-за развития полного маразма.
Лечение
Временное улучшение иногда наступает при применении таких лекарственных средств, как арисепт, эксилон, когнис (такрин).
Рассеянный склероз
Это заболевание, характеризующееся появлением в головном и спинном мозге очагов демиелинизации, которые исчезают или замещаются глиозными рубцами.
Причиной развития рассеянного склероза считается вирус, вызывающий аутоиммунную реакцию с разрушением миелиновой оболочки нервных стволов. Чаще всего это заболевание регистрируется в возрасте от 18 до 50 лет.
Основные клинические симптомы
Сначала возникают зрительные расстройства с ухудшением зрения и появлением двоения в глазах. Эти симптомы в течение 2 недель исчезают, после чего наступает период клинического выздоровления, который может длиться несколько лет. Появляются неустойчивость во время ходьбы, головокружение и слабость в ногах, нарушается функция мочевого пузыря. Возникает эйфория, может также развиться деменция. Течение заболевания волнообразное.
Лечение
Сначала проводятся десенсибилизирующая терапия и витаминотерапия, а при обострении заболевания назначаются гормональные препараты.
Эпилепсия
Это заболевание характеризуется генерализованными судорожными припадками, психическими нарушениями и специфическими расстройствами личности.
Различают истинную эпилепсию (идиопатическую) и симптоматическую, при которой на фоне основного заболевания возникают эпилептиформные припадки.
Считается, что истинная эпилепсия возникает при участии наследственных факторов. Кроме того, на ее развитие могут влиять и другие факторы.
Основные клинические симптомы
При эпилепсии встречаются парциальные и генерализованные припадки, которые могут быть большими и малыми.
При генерализованной форме большой припадок возникает мгновенно, длится 2–5 минут и развивается по определенным стадиям в следующей последовательности:
– аура;
– тоническая фаза;
– клоническая фаза;
– послеприпадочный период.
Иногда перед приступом возникают предвестники в виде беспокойства, ощущения подергивания отдельных мышц лица и тела, могут отмечаться также учащенное сердцебиение, чувство тяжести и светобоязнь. Кроме того, ухудшаются слух и обоняние.
Примерно у половины больных возникает аура, сопровождающаяся определенными ощущениями. При зрительной ауре отмечаются вспышки света или резкая окрашенность предметов. Слуховая аура характеризуется звуками, которых нет. В случае обонятельной ауры возникают запахи (например, дыма или отбросов). При психической ауре возникают переживания чего-то страшного или ужасного.
Висцеральная аура характеризуется неприятными ощущениями в животе, тошнотой и рвотой.
Аура бывает постоянной у одного и того же больного, и тот уже знает, что у него за ней последует припадок. Иногда резкие болевые раздражения, задержка дыхания и напряжение мышц тела могут предупредить приступ. У части больных аура отсутствует.
Тоническая фаза проявляется напряжением мускулатуры и полной потерей сознания, больной падает (чаще всего лицом вперед). Во время припадка возможны переломы, ушибы. Характерен внешний вид больного: глаза открыты, зрачки расширены, происходит остановка дыхания, отмечаются синюшность кожных покровов и непроизвольное мочеиспускание. Тоническая фаза длится 30–50 секунд.
Во время фазы клонических судорог происходит сокращение сгибателей и разгибателей мышц туловища и конечностей, дыхание при этом клокочущее. Глаза больного закатываются, может возникнуть прикус языка, на губах появляется кровавая пена. Продолжительность судорог составляет 1–3 минуты.
Послеприпадочное состояние продолжается до 1–2 часов. Больной дезориентирован в окружающей среде, речь бессвязная. Припадок полностью амнезируется.
Может также возникнуть эпилептический статус, когда приступы следуют один за другим. Малые припадки представляют собой кратковременное отключение сознания, судорожные расстройства незначительные, аура отсутствует, а больной не падает.
Разновидностью малого припадка является абсанс (отсутствие). Больной на несколько секунд застывает, замолкает в одной позе, а затем продолжает прерванное дело.
При эпилепсии отмечаются, помимо приступов, нарушения психики, проявляющееся психическими эквивалентами, к которым относятся сумеречное состояние сознания, дисфория, транс-амбулярный автоматизм, снохождение, эпилептический делирий и эпилептический параноид, а также хронические психические нарушения.
В случае длительного течения заболевания развивается эпилептическое слабоумие.
Диагностика
Для постановки окончательного диагноза решающее значение имеет электроэнцефалографическое исследование биопотенциалов головного мозга, на котором определяются повышенная судорожная готовность или наличие эпилептического очага.
Лечение
Основное лечение заключается в назначении медикаментов, соблюдении диеты и организации режима труда и отдыха.
Кроме того, подбирают индивидуальную дозировку противосудорожных препаратов. Их применяют постоянно, так как при прекращении их применения возникают эпилептические припадки. Побочным действием этих препаратов могут быть головокружение, шаткость походки, сонливость, однако при снижении дозировки эти явления проходят.
Одновременно с противосудорожными препаратами назначают витаминотерапию и другие симптоматические средства. При наличии психотических эквивалентов применяют нейролептики и транквилизаторы.
Лечение эпилептического статуса проводится введением 2–4 мл 5 %-ного раствора седуксена внутривенно медленно. Если припадок не купирован, внутримышечно вводится 1 мл гексенала.
Следует знать, что эпилепсия требует непрерывного лечения и соблюдения молочно-растительного стола, а также ограничения жидкости и исключения соли и алкоголя. Больным противопоказана работа на транспорте, высоте, с огнем или водой, а также обслуживание движущих механизмов.
Во время припадка нужно постараться, чтобы больной не получил ушиба головы – подложить под голову что-нибудь мягкое, убрать острые предметы. Для предотвращения прикуса языка между коренными зубами вводится шпатель, обернутый салфеткой.
Мигрень
Мигрень представляет собой наследственное заболевание сосудов головного мозга и связана со спазмом сосудов в бассейне внутренней сонной артерии. Она возникает в детском возрасте или пубертатном периоде и достигает максимума к 40 годам.
Основные клинические симптомы
Мигрень характеризуется возникновением приступов головной боли в одной половине головы. Им могут предшествовать различные факторы: запахи, алкоголь, курение или душная атмосфера в помещении. Продолжительность приступа может составлять от нескольких часов до нескольких дней. Перед этим может быть аура в виде искр, выпадения поля зрения с одной стороны или мелькания в глазах. После этого появляется боль в области глазного яблока, которая затем распространяется на одноименную половину головы, лицо при этом краснеет, начинает пульсировать напряженная и болезненная височная артерия. Могут возникать боли в сердце и учащение мочеиспускания. Перед окончанием приступа может появиться рвота. Затем боль уменьшается, у больного возникает желание уснуть. Существуют и другие формы мигрени: офтальмическая, вестибулярная и др.
Диагностика
Постановка окончательного диагноза производится на основании результатов, полученных с помощью электроэнцефалографии, компьютерной томографии и офтальмологического обследования.
Кроме того, при постановке диагноза большую помощью могут оказать данные о характере приступов головной боли, которые фиксируются в дневнике пациента (табл. 9).
Таблица 9
Дневник больного, страдающего мигренью


Лечение
При приступе применяются препараты, снижающие спазм сосудов (0,05 %-ного раствора эрготамина внутримышечно, кофегорт, аклиман), и препараты постсиндромного действия, а также средства, устраняющие рвоту, снижающие внутричерепное давление и головную боль.
В межприступном периоде назначаются препараты, предупреждающие спазм сосудов, уменьшающие агрегацию тромбоцитов, улучшающие мозговой кровоток и нормализующие менструальный цикл.
Рекомендуются также физиотерапевтические процедуры и рефлексотерапия.
Расстройства сна
Расстройства сна могут быть следующими:
– нарушение засыпания и подержания сна (бессонница);
– нарушение сна в виде повышенной сонливости (гиперосмия);
– нарушение цикличности сна и бодрствования;
– апноэ во время сна и др.
Возможные причины расстройства сна могут быть в зависимости от его продолжительности.
Инсомния делится на ситуационную, кратковременную и хроническую. Продолжительность первой формы может длиться до 1 недели. Она возникает в результате ситуационного или острого стресса, возникающего в связи с изменением графика работы, а также при дальних поездках или в связи с причинами, вызванными изменением окружающей среды.
Кратковременная бессонница длится 1–3 недели и может возникать при ситуационных стрессах, вызванных проблемами в семье и на работе, а также она развивается при хронических инфекционных заболеваниях.
Хроническая инсомния обычно продолжается больше 3 недель и возникает как первичное заболевание при депрессивно-тревожных расстройствах, злоупотреблении алкоголем или лекарственными препаратами, а также при хронических соматических заболеваниях.
Лечение
При подборе рациональных фармакологических средств применяются следующие принципы:
1. Используется минимальная эффективная дозировка снотворного средства.
2. Кратность приема составляет не менее 2–4 раз в неделю.
3. Регулярное использование снотворных средств не должно быть более 4 раз в сутки.
4. Необходима постепенная отмена принимаемых лекарственных препаратов.
5. В зависимости от показаний и переносимости применяются следующие препараты: темазепам, эстозолам, триазолам, зопиклон, золпидем и др.
Поражение тройничного нерва
Поражение тройничного нерва сопровождается выраженным болевым синдромом и рецидивирующим течением. Основные причины могут быть различными: инфекция, атеросклероз, переохлаждение или патологические процессы в различных частях черепа.
Основные симптомы
Возникают стреляющие боли в зоне ветвей тройничного нерва. Боль может быть кратковременной и появляется после волнения, жевания или разговора, а также при прикосновении к чувствительным точкам языка. Боль сильная и вызывает страх, в эти моменты пациент боится сделать любое движение, чтобы не спровоцировать приступ. Приступы сопровождаются судорогами мимических мышц, слезотечением и обильными выделениями из носа. В межприступный период отмечается повышенная чувствительность в области точки выхода и расположения ветви нерва. При повреждении узла тройничного нерва могут также возникнуть герпетические высыпания и жгучие боли.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных.
Лечение
В комплексном лечении большое значение имеет назначение противовоспалительных и анальгезирующих препаратов, для предупреждения приступов применяют финлепсин, триметин, а с целью аналгезии принимают анальгин, седалгин, реопирин и др. При герпетических высыпаниях назначаются ацикловир и герпесин. Широко применяются физиотерапия и иглорефлексотерапия. Назначаются блокады нервов в каналах, их иссечение и другие хирургические методы.
Поражение лицевого нерва
Причиной неврита лицевого нерва могут быть переохлаждение, инфекция, травма, воспаление уха или мозговых оболочек, а также опухоли основания черепа.
Нерв может легко повреждаться при травмах или отеке окружающих тканей, что приводит к его сдавливанию. Различают центральный и периферический параличи.
Основные клинические симптомы
Заболевание развивается остро или подостро. При периферическом параличе основным симптомом является асимметрия лица. Перекос лица происходит в здоровую сторону. Кожные складки на стороне поражения сглаживаются, глазная щель не закрывается, глазное яблоко поворачивается вверх. При приеме пищи она застревает за щекой. Могут возникнуть сухость глаза и слезотечение, а также нарушаются слух, вкус и выделение слюны.
В случае центрального паралича наблюдаются сглаженность носогубной складки и опущение углов рта.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных и результатов, полученных с помощью рентгенографии черепа и компьютерной томографии.
Лечение
В зависимости от причины, вызвавшей неврит, проводится дифференцированное лечение (салицилаты, индометацин, ацикловир, преднизолон). Кроме того, проводится симптоматическая терапия сосудорасширяющими препаратами и витаминами группы В.
В период обратного развития назначаются физиотерапевтические процедуры, массаж и ЛФК. В случае отсутствия положительного эффекта проводится нейрохирургическое лечение. Особое значение придается мимической гимнастике, ношению очков днем и лейкопластырному вытяжению.
Поражение языкоглоточного нерва
Это встречается чаще у пожилых людей. Основной причиной могут быть атеросклероз, опухоли и рубцы.
Основные симптомы
Возникают боли в области языка и миндалин, которые иррадиируют в ухо, глаза и шею. Кроме того, появляются сухость во рту, кашель и слюнотечение.
Лечение
Смазывание новокаином или анестезирующими средствами корня языка, назначаются такие же препараты, как и при поражении тройничного нерва.
Невралгия затылочного нерва
Причинами невралгии затылочного нерва могут быть переохлаждение, инфекции и опухоли задней черепной ямки. Возникают приступы боли в одной половине затылка, которые передаются в шею, надплечье, лопатки и усиливаются при кашле или движениях. Из-за этого возникает вынужденное положение головы, имеют место болезненность точек выхода нерва и расстройства чувствительности в области затылочного нерва.
Лечение
Проводится комплексное лечение, назначаются обезболивающие препараты, витамины группы В и физиотерапия.
Невриты периферических нервов
Причиной этих заболеваний могут быть ущемления нервов, сдавливание при движениях, наркозе, положении жгута, а также при различных интоксикациях и инфекциях.
Основные клинические симптомы при поражении периферических нервов
Невропатия лучевого нерва. Характеризуется симптомом «свисающей кисти», при котором нарушается разгибание руки в локтевом и лучезапястном суставе и отведение большого пальца. Кроме того, появляется нарушение чувствительности тыльной поверхности I–III пальцев.
Невропатия локтевого нерва. Возникают симптомы «птичьей лапы», атрофируются мелкие мышцы кисти, нарушаются приведения и разведения пальцев, возникают боли в области IV и V пальцев.
Невропатия срединного нерва. Характеризуется нарушениями сгибания пальцев и кисти, противопоставлением большого пальца. Кроме того, нарушается чувствительность на ладони и в области I–IV пальцев. Ладонь приобретает тип «обезьяньей лапы», то есть невозможно сжать пальцы в кулак. Очень характерны сильные боли и трофические расстройства в виде гиперкератоза, ломкости ногтей, атрофии кожи и цианоза почки.
Невропатия наружного кожного нерва. Характеризуется парестезиями и болями на наружной поверхности бедра, которые усиливаются ночью, особенно в вертикальном положении. При этом определяется повышенная чувствительность на наружной поверхности.
Невропатия малоберцового нерва. Она проявляется в виде нарушения разгибания стопы и ее свисания, а также в виде невозможности встать на пятки. Кроме того, происходит атрофия мышц. Это приводит к «петушиной» походке.
Невропатия большеберцового нерва. Она сопровождается нарушением сгибания стопы и пальцев. При этом атрофируются мышцы задней поверхности голени, угасает рефлекс с ахиллова сухожилия, на задней поверхности голени и подошве. Кроме того, проявляются нарушения чувствительности и трофические расстройства.
Лечение
Проводится комплексное лечение с использованием витаминов, противоболевых средств, а также применяются физиотерапия, электростимуляция, лазеро– и магнитотерапия, иглорефлексотерапия и др.
Межреберная невралгия
Она возникает на фоне других заболеваний, чаще всего при патологии позвоночника и внутренних органов.
Основные клинические симптомы
Межреберная невралгия характеризуется болями, возникающими в области межреберных промежутков позвоночника, которые усиливаются при дыхании или движении и сопровождаются проявлениями расстройства чувствительности.
Лечение
Основное лечение направлено на устранение причины заболевания. Назначаются обезболивающие и противосудорожные средства, а также витамины, рефлексотерапия и др.
Невралгия после опоясывающего лишая (герпетическая межреберная невралгия). Заболевание возникает в результате воздействия нейротропного вируса. Начинается оно с повышения температуры и появления типичных высыпаний. У больных развиваются постгерпетическая невралгия и ее рецидивы. Лечение заключается в назначении противовирусных препаратов, а также дезинтоксикационных и противоболевых средств.
Поражения нервных корешков
Симптоматика корешкового синдрома зависит от расположения поражения корешков: шейно-грудной радикулит, вертебро-пояснично-крестцовый радикулит.
При шейно-грудном радикулите появляются боли различной интенсивности, которые иррадиируют из шеи по наружной или внутренней поверхности руки, в этих местах определяется повышенная чувствительность. Боль усиливается при движениях, появляются снижения рефлексов с двуглавой и треглавой мышцы, напряжение мышц шеи и болезненность в области V–VII позвонков.
При вертебро-пояснично-крестцовом радикулите основной причиной является остеохондроз позвоночника. Провоцирующими факторами могут быть физическая нагрузка и переохлаждение. Появляется боль, усиливающаяся при движении, которая иррадиирует по задненаружной поверхности ноги. Ограничивается подвижность поясничного отдела позвоночника, создается вынужденное положение, рефлекторно фиксируется пораженный сегмент позвоночника. Возникает контрактура мышц поясничной и нижнегрудной области. Характерными являются симптомы натяжения – Ласега, Нери, Дежерина. Типичными являются похолодание, пастозность, цианоз стоп, а также трофические нарушения, слабость и атрофия мышц.
Диагностика
Постановка окончательного диагноза производится на основании характерных симптомов и результатов рентгенологического исследования.
Лечение
Назначаются покой и положение на щите. Применяются анальгетики и нестероидные противовоспалительные средства (диклофенак, анальгин, баралгин, индометацин и др.).
В тяжелых случаях назначаются гормональные средства. Применяются также различного вида блокады новокаином и обезболивающие мази. Кроме того, широко используются физиотерапевтические процедуры. А в стадии ремиссии назначаются биостимуляторы и санаторно-курортное лечение.
Полинейропатия
Это заболевание, связанное с токсическим поражением нервов с появлением воспалительных изменений в корешках, а в периферических нервах возникает дегенерация осевых цилиндров с преобладанием распада их миелиновых оболочек или нервных волокон.
Основные клинические симптомы
Появляются сильные боли и парестезии в дистальных отделах конечностей, периферические параличи.
Отмечаются расстройства чувствительности в виде «перчаток» и «носков» и вегетососудистые нарушения в виде сухости кожи, а также ее гиперкератоз и трофические язвы.
Лечение
Основное лечение заключается в назначении противовирусных препаратов, антибиотиков, анальгетиков, кортикостероидов, витаминов и биостимуляторов.
Алкогольная полинейропатия
Алкогольная полинейропатия развивается при хронической алкогольной интоксикации.
Основные клинические симптомы
Возникают парестезии, парезы и боли в стопах на фоне вегетативных расстройств. Происходит нарушение поверхностной и глубокой чувствительности (сенситивная атаксия). Кроме того, наблюдаются появление симптомов корсаковского синдрома (потеря памяти на недавние и текущие события) и временная пространственная дезориентация.
Лечение
Запрещается прием алкоголя, назначаются витамины группы B в большой дозировке (нейромультивит), бенфогамма, мильгамма, вазодилататоры и др.
Диабетическая полинейропатия
Диабетическая полинейропатия – наиболее распространенное осложнение сахарного диабета, характеризующееся болевыми и определенными тактильными ощущениями. Сначала возникают повреждения наиболее длинных нервных волокон, ведущих к стопам и кистям. При данном поражении появляются жалобы на онемение, зябкость стоп или ощущение жжения, а также боль в конечностях в состоянии покоя, которая мешает ночному сну. Кроме того, снижается болевая, тактильная, температурная и вибрационная чувствительность по типу «носков» и «перчаток». В последующем боли нарастают и усиливаются при соприкосновении с одеждой или постельным бельем. Постепенно нарушения чувствительности переходят на дистальные отделы, в процесс вовлекаются и руки. Происходит утрата рефлексов, появляется слабость мышц, отмечается деформация суставов нижних конечностей. Кроме того, возможны поражения глазодвигательных нервов и вегетативных ганглиев.
Лечение
Основное лечение включает в себя коррекцию гипергликемии и назначение витаминов, трентала, копламина, биостимуляторов и анаболических стероидов.
Детский церебральный паралич
Это заболевание представляет собой стойкие моторные и постуральные расстройства, которые связаны с непрогрессирующим повреждением мозга: до 20-й недели беременности возникают врожденные пороки, на 20–30-й неделе повреждается белое вещество, в конце I триместра беременности страдают кора и базальные ганглии. При акушерских параличах травмируются нейроны шейного утолщения спинного мозга. При поражении V и VI позвонков поражается плечевой пояс, разгибатели и супинаторы предплечья, а при поражении VI и VII позвонков – разгибатели кисти и пальцев (нередко с переломом ключицы).
Лечение
Проводится постоянное лечение препаратами, снижающими мышечный тонус и гиперкинезы. Кроме того, назначается стимуляция физического и психического развития, проводится лечебная физкультура, направленная на восстановление врожденных моторных и подавление тонических функций шейного и лабиринтного рефлексов. Широко применяются климато– и физиотерапия.
Параплегия и тетраплегия
Это заболевание развивается при повреждении пирамидного пути на любом уровне. Из-за отсутствия тормозящего влияния коры большого мозга повышается мышечный тонус и рефлексы, появляются повторные ритмичные сокращения мышц, содружественные движения и патологические рефлексы. Тонус мышц повышен, а сопротивление при пассивных движениях уменьшается.
Основные клинические симптомы
Они различны и зависят от уровня повреждения пирамидных путей:
– поражение коры больших полушарий приводит к появлению центральной моноплегии на противоположной стороне;
– поражение в области внутренней капсулы вызывает центральную гемиплегию на противоположной половине тела;
– поражение в области мозгового ствола приводит к сочетанному повреждению черепно-мозговых нервов на стороне патологического очага и спастической гемоплегии на противоположной;
– поражение бокового колпачка приводит к центральному параличу конечностей с одноименной стороны.
Диагностика
Постановка окончательного диагноза производится на основании неврологической симптоматики и данных, полученных с помощью магнито-резонансной томографии и электроэнцефалографии. По показаниям проводится генетическое обследование.
Лечение
Основное лечение заключается в выработке максимально возможного для пациента спектра навыков самообслуживания для улучшения качества его жизни и создания (по возможности) социальной независимости.
Назначаются по имеющимся показаниям антиконвульсанты, антиспастические препараты, средства коррекции дизурических расстройств и ноотропы.
По показаниям проводится хирургическая коррекция ортопедической патологии. Немедикаментозное лечение направлено на восстановление познавательной деятельности и речи, а также применяются ЛФК, массаж, санаторно-курортное и физиотерапевтическое лечение.
Диагноз «спастический паралич» предполагает стойкую нетрудоспособность (инвалидность).
Расстройства вегетативной (автономной) нервной системы
Вегетативные расстройства проявляются нарушениями тонуса сосудов и терморегуляции, нейроэндокринными и обменными нарушениями, а также расстройствами мочевыделения, дефекации и половой функции.
При повышенной возбудимости симпатического отдела наблюдаются тахикардия, повышение артериального давления, учащение дыхания, мидриаз, зябкость, тревожность, исхудание, запоры. При ваготонии пульс замедляется, артериальное давление снижается, появляется сужение зрачков (миоз), у пациентов наблюдается склонность к ожирению, обморокам и потливости.
Вегетативные нарушения при органическом поражении головного мозга сопровождают любую форму церебральной патологии и наиболее выражены при поражении глубинных структур ствола, гипоталамуса или внутреннего отдела височной доли.
Лечение
Зависит от причины заболевания и заключается в комплексном назначении этиологических, патогенетических и симптоматических факторов.
Болезни глаза и его придаточного аппарата
Халазион
Это заболевание представляет собой пролиферативное воспаление желез хряща века, которое возникает при образовании в толще хряща плотного узелка, который может увеличиваться до размера крупной горошины.
Халазионы могут быть как единичными, так и множественными. При осмотре глаза больного со стороны конъюнктивы отмечается беловато-желтое содержимое.
Лечение
Для лечения применяют препараты рассасывающего действия, эффективна также лазеротерапия.
При длительном течении назначается оперативное лечение.
Блефарит
Данное заболевание представляет собой воспаление краев век, которое проявляется в виде простой или язвенной формы.
Основными причинами развития блефарита являются болезни желудочно-кишечного тракта, эндокринные и обменные нарушения, глистная инвазия и авитаминоз.
При чешуйчатом блефарите появляется выраженное покраснение век.
Основные симптомы
У больного возникают чувство засоренности в глазах и зуд, а также наблюдаются учащение мигания и пенистые выделения в углах глазной щели.
Края век приобретают устойчивый красный цвет. Отмечаются гиперемия и истончение кожи, которая у корней ресниц покрывается мелкими сухими чешуйками. В основном больные жалуются на зуд в веках и затруднение при чтении при искусственном освещении.
Если развивается язвенный блефарит, у краев век скапливаются гнойные корочки, после отпадания которых появляются кровоточащие язвы.
Имеются также участки, где ресницы не растут или растут неправильно (трихиаз). На месте язв образуются рубцы и происходит деформация век.
Лечение
Основное лечение язвенного блефарита заключается в удалении корочек с век, предварительно смазанных любой дезинфицирующей мазью, после этого первые 3 дня эти места тушируют спиртом или 1 %-ным раствором бриллиантового зеленого.
Для снятия воспалительного процесса применяются ватные тампоны, смоченные антибиотиками, которые накладывают на края век на 10–15 минут.
Дакриоаденит
Это острое воспаление слезной железы, характеризующееся отеком и болезненной припухлостью слезной железы.
Основные клинические симптомы
Наблюдаются слезотечение, гнойное отделяемое из конъюнктивной полости, отек, покраснение и припухлость слезной железы, а также ухудшение общего состояния. Кроме того, происходит повышение температуры тела.
Основным признаком является развитие болезненной припухлости в верхнем наружном углу глазницы со смещением глаза книзу к носу.
При негнойном поражении заболевание заканчивается через 10–15 дней полным выздоровлением. В случае гнойного воспаления отек распространяется на височную область, глазная щель закрывается, начинается обильное слезотечение. Если формируется абсцесс железы, он может прорваться в конъюнктивальную область или через кожу.
Лечение
Применяются внутрь сульфаниламидные препараты, больной направляется к офтальмологу. В дальнейшем назначаются антибиотики. Кроме того, применяются сухое тепло и сульфаниламидные препараты. При нагноении производится вскрытие инфильтрата с последующим дренированием.
Дакриоцистит
Это заболевание представляет собой острое или хроническое воспаление слезного мешка.
Основные клинические симптомы
Наблюдаются слезотечение и появление гнойного отделяемого из конъюнктивной полости, а также уплотнение тканей и припухлость в области нижненосового угла глазницы.
В окружности слезного мешка формируется гнойник, который может самопроизвольно вскрываться.
Может также возникнуть флегмона слезного мешка, если инфекция распространяется на окружающие ткани. Это сопровождается общим недомоганием, повышением температуры и головной болью.
Хронически протекающий дакриоцистит опасен осложнениями.
Лечение
Может назначаться в зависимости от стадии процесса. При хроническом процессе проводится хирургическое вмешательство путем дакриоцистостомии, при которой между слезным мешком и полостью носа создается соустье.
При сформировавшемся абсцессе производят его вскрытие. В начальных стадиях применяется сухое тепло и назначаются антибиотики.
Конъюнктивиты
Конъюнктивит – воспаление конъюнктивы. Причинами его развития являются инфекции, аллергические реакции и общие заболевания. Наиболее часто он возникает в результате вирусных и бактериальных инфекций.
Основные клинические симптомы
Конъюнктивит проявляется выделением слизи или гноя из конъюнктивального мешка, жжением и резью в глазах. Конъюнктива век гиперемированная, имеет красный цвет, в месте переходной складки она собирается в морщины, там могут появляться сосочки и фолликулы. Возникает также отек склеры.
В зависимости от характера отделяемого конъюнктивиты подразделяются на катаральные, гнойные и фибринозные.
Выделяются, в зависимости от причины, их вызвавшей, острые пневмококковые конъюнктивиты, острый эпидемический бактериальный конъюнктивит, острый гонококковый конъюнктивит, дифтерийный конъюнктивит и хламидийный конъюнктивит.
Лечение
Конъюнктивиты корректируются в зависимости от вида возбудителя и чувствительности микрофлоры к антибиотикам. При выраженном болевом синдроме иногда назначаются анестетики. В последующем применяются промывания конъюнктивы фурацилином (в разведении 1: 5000) и другими анестетиками, между процедурами закапываются антибактериальные капли с интервалом в 2–3 часа в течение 5–10 дней. На ночь назначаются глазные мази с антибиотиками.
При конъюнктивите не рекомендуется накладывать повязки на глаз.
Аллергический конъюнктивит
Аллергический конъюнктивит (острый атонический конъюнктивит) представляет собой реакцию организма на воздействие аллергенов. Заболевание возникает внезапно одновременно со светобоязнью и слезотечением, развиваются резкая конъюнктивальная инъекция, отек и гиперемия кожи век, могут также появляться высыпания на коже. Продолжительность заболевания бывает довольно длительной и зависит от времени действия аллергена.
Лечение
Для лечения аллергического конъюнктивита в первую очередь необходимо исключить действие аллергена. Для снятия раздражающих факторов назначают суспензию гидрокортизона или дексаметазона, внутрь принимают димедрол или супрастин.
Весенний аллергический конъюнктивит возникает в результате воздействия пыльцы цветущих деревьев и растений. Он появляется в одно и тоже время года и связан с цветением определенного растения.
Назначаются местно гормональные препараты и специальное лечение препаратами антигистаминного действия.
Конъюнктивальное кровоизлияние
Поверхностное повреждение конъюнктивы связано с попаданием мелких инородных тел в ткань века, оно характеризуется резкой болью и усиленным слезотечением. При расположении инородного тела за нижним веком оно вымывается слезой.
Лечение заключается в оттягивании нижнего века книзу и удалении инородного тела бинтом или ватой, которые следует намотать на спичку и смочить кипяченой водой. Если оно попадает под верхнее веко, то оно задерживается в подхрящевой бороздке у края века и может раздражать роговицу, вызывая непрекращающиеся рези в глазу.
Перед удалением инородного тела производят выворачивание верхнего века.
После удаления инородного тела из конъюнктивы глаз закапывают 30 %-ным раствора сульфацила натрия, а также назначается мазь с антибиотиком.
Склерит
Склерит представляет собой воспалительное заболевание роговицы, характеризующееся покраснением глазного яблока и болью при зажмуривании и пальпации. При осмотре определяют небольшое локальное припухание красно-фиолетового цвета.
При длительном течении могут вовлекаться роговица и сосудистая оболочка глаза. После воспаления склера место склерита утончается, темнеет и образуется стафилома склер.
Эписклерит
Эписклерит представляет собой воспалительный процесс, поражающий поверхностные слои склеры. Он начинается с покраснения глазного яблока и возникновения болей в нем.
На глазном яблоке отмечаются гиперемия и припухлость ярко-красного цвета. Воспалительный процесс протекает с обострениями и ремиссиями без нарушения зрительных функций.
Лечение
При воспалительных изменениях склеры назначается в этиологическом лечении воспалительных процессов склеры, связанных с основным заболеванием, одновременно местно назначаются гидрокортизон и тепловые процедуры.
Кератит
Кератит – острое воспалительное заболевание роговицы. Причинами его развития могут быть как попадания инфекции извне, так и общие заболевания. Основными проявлениями заболевания являются единичные или множественные инфильтраты, которые могут располагаться в центре роговицы или на периферии.
Основные клинические симптомы
Признаки развития кератита заключаются в появлении роговичного синдрома, проявляющегося в слезотечении, светобоязни, ощущении инородного тела в глазу и покраснении глазного яблока. Кроме того, наблюдаются помутнение роговицы и появление рубцов на этом месте.
Отсутствует роговичный синдром, помутнение роговицы блестящее, белесоватого цвета с четкими границами. На месте поражения роговицы наблюдается инфильтрат, который может находиться в любом слое роговицы – поверхностно или глубоко, а также он может иметь различную форму и располагаться на всей роговице.
Лечение
Местно применяются сульфаниламидные препараты и антибиотики в виде глазных капель или мази (0,5 %-ная мазь левомицетина и др.). Необходима срочная консультация окулиста, а по показаниям – лечение в стационаре.
Язва роговицы
Язвенный процесс роговицы развивается в результате травмы, попадания инородного тела или гнойного поражения глаза.
Основные клинические симптомы
Наблюдаются боль в глазу, слезотечение, светобоязнь, блефароспазм и дефект ткани роговой оболочки с мутно-серым содержимым. После заживления происходит помутнение роговицы с нарушением зрения.
При глубоком поражении возможно прободение роговой оболочки и ущемление радужной оболочки в полученном отверстии. Такая язва рубцуется в виде бельма.
Лечение
Назначаются дезинфицирующие капли (20 %-ный раствор сульфацила натрия и др.), закапываются 1 %-ный раствор атропина, 0,25 %-ный раствор скополамина или 1 %-ный раствор пилокарпина. За веки закладывается мазь с антибиотиками. Кроме того, назначаются обезболивающие средства и антибиотики широкого спектра действия. В стационаре проводится комплексное лечение (включая хирургическое).
Дегенерация роговицы
Дегенерация роговицы появляется после воспалений или повреждений роговицы, которые различаются интенсивностью помутнения.
Оболочка представляет собой ограниченное помутнение серого цвета. Пятно является стойким ограничением помутнения. Бельмо – помутнение роговицы светло-серого или белого цвета. Сращенный тип бельма характеризуется сращением с радужкой. Если оно прорастает сосудами, происходит значительное снижение остроты зрения.
Лечение
Основное лечение заключается в пересадке роговицы или замене мутной роговицы протезом.
Герпетический кератит
Герпетический кератит вызывается вирусом герпеса. Он существует в виде 2 следующих форм: первичный герпес, при котором отсутствуют антитела к нему, и послепервичный герпес, когда заражение уже произошло и образовалось некоторое количество антител.
Чаще всего первичный герпес встречается у детей в возрасте до 5 лет. Это объясняется отсутствием у них специфического иммунитета. Заболевание протекает остро, длительно и тяжело. Основные признаки появляются на фоне вирусной инфекции и выражаются выраженным роговичным синдромом, появлением боли и помутнением роговицы. Часто имеет место серозное отделяемое из конъюнктивального мешка.
Послепервичный герпес имеет подострое течение и длится 2–3 недели. Имеет место сезонность заболевания – весной и осенью. При данной форме появляются неприятные ощущения в глазу, которые сменяются колющей болью, светобоязнью, слезотечением и покраснением.
Лечение
Проводится комплексное лечение, назначается противовирусная терапия: инстилляции растворов идоксуридина, дезоксирибонуклеазы или флорентала 6–8 раз в сутки. Закладывается также 0,25 %-ная оксолиновая мазь 3–4 раза в сутки. Кроме того, назначаются инстилляции интерферона в течение 1 недели, одновременно с этим проводится витаминотерапия.
Иридоциклит
Это воспалительный процесс радужной оболочки и ресничного тела, который возникает при заболеваниях глаза, инфекционных заболеваниях и нарушении обмена веществ.
Основные клинические симптомы
Возникают ломящие боли в глазу, которые распространяющиеся на височную область и половину головы со стороны больного глаза. Наблюдаются светобоязнь, слезотечение и блефароспазм. Кроме того, происходит ухудшение зрения.
При внешнем осмотре отмечается расширение проходящих в склере сосудов с образованием розово-фиолетового венчика. На задней поверхности роговицы могут появиться отложения клеточных элементов разного цвета и размеров – преципитаты. При офтальмоскопии выявляются плавающие или фиксированные помутнения в виде тяжей и нитей. Глаз при давлении мягкий. Если зрачок сращен с хрусталиком, внутриглазное давление повышается.
Лечение
Обеспечивается лечение основного заболевания, вызвавшего иридоциклит. Местно назначается по 2 капли 1 %-ного раствора сульфата атропина 4–6 раз в день или закладывается 1 %-ная атропиновая мазь для расширения зрачка и предупреждения сращения радужки с хрусталиком.
Назначается также закапывание 0,1 %-ного раствора адреналина или 0,25 %-ного раствора скополамина. Местно применяются кортикостероидные глазные мази.
Старческая катаракта
Это наиболее распространенное заболевание с измененной прозрачностью хрусталика. Оно имеет 4 стадии развития.
I стадия – начинающаяся катаракта, которая развивается постепенно с появления пелены перед глазами и светящихся предметов. При офтальмоскопии видны спицеобразные помутнения серого цвета. Эта стадия длится от нескольких месяцев до нескольких дней.
II стадия – незрелая катаракта. Происходит резкое снижение зрения. Хрусталик имеет серо-белый цвет с перламутровым оттенком. Поверхностные слои хрусталиковой коры являются прозрачными. Хрусталик увеличивается в размерах из-за набухания. Это состояние сохраняется в течение длительного времени.
III стадия – зрелая катаракта, при которой происходит полное потемнение хрусталика, при этом больные отличают только источник света. Происходит уплотнение хрусталика. Эта стадия также является весьма длительной.
VI стадия – перезрелая катаракта. Хрусталик уменьшается в размерах, его корковое вещество постепенно разрушается и превращается в молокообразную массу, в которой плавает ядро хрусталика.
В процессе созревания катаракты могут появиться такие осложнения, как повышение внутриглазного давления, разрыв капсулы хрусталика с развитием хрусталикового иридоциклита или вывих ядра хрусталика.
Лечение
Оно проводится врачом-офтальмологом. Лечение зрелых катаракт выполняется хирургическим путем по различным методикам.
Хориоретинит
Это воспалительные изменения сетчатки, которые могут возникнуть при травмах глаз, а также острых и хронических инфекционных заболеваниях.
Основные клинические симптомы
Происходит понижение зрения, возникают мерцание перед глазами, искажение предметов и скотомы в поле зрения. При осмотре глазного дна определяются сероватые или желтоватые очаги с нечеткими контурами. В результате может возникнуть атрофия сетчатки.
Лечение
Основное лечение проводится по назначению окулиста. При воспалительных изменениях применяются 1 %-ный раствор атропина, 0,2 %-ный раствор скополамина, а также 0,5 %-ная гидрокортизоновая мазь. Кроме того, назначается общая противоаллергическая и противовоспалительная терапия.
Диабетическая ретинопатия
Диабетическая ретинопатия развивается на фоне сахарного диабета и характеризуется появлением кровоизлияния, которое проникает в стекловидное тело.
Лечение
Для любой стадии заболевания лечение заключается в нормализации уровня глюкозы в крови и соблюдении диеты. На начальной стадии проводят фото– и лазерокоагуляцию новообразованных сосудов.
Почечная ретинопатия
Изменения сетчатки могут быть вызваны длительными воспалительными заболеваниями почек. Обычно это сопровождается снижением зрения и жалобами на появление пятен перед глазами. Наблюдается также отек тканей сетчатки, в области пятна сетчатки просматривается фигурка в виде звезды, а на глазном дне появляются кровоизлияния.
Лечение
Основное лечение направлено на ликвидацию процесса в почках. Местно применяются средства, рассасывающие помутнение и кровоизлияния.
Глаукома
Это хроническое заболевание глаз, характеризующееся повышением внутриглазного давления, понижением остроты зрения, сужением поля зрения и развитием атрофии зрительного нерва. Различают первичную и вторичную глаукому. Первая является самостоятельным заболеванием, а вторая возникает как самостоятельное заболевание и развивается в результате травм глаза или вследствие различных общих заболеваний.
Глаукома связана с величиной внутриглазного давления, которое зависит от меняющегося количества водянистой влаги в глазном яблоке. Уровень внутриглазного давления может понижаться или повышаться, при этом нарушаются обмен веществ и кровообращение. Таким образом, постоянное его повышение вызывает атрофические изменения в оболочке глаза и приводит к снижению зрительных функций вплоть до полной потери зрения.
Основными признаками глаукомы являются:
– повышение внутриглазного давления;
– образование углубления в диске зрительного нерва с последующей его атрофией, которое выявляется при осмотре глазного дна;
– появление дефектов поля зрения в виде скотом.
Первичная глаукома регистрируется чаще у людей старше 40 лет. Патология связана с образованием определенных блоков, которые служат препятствием для свободной циркуляции внутриглазной жидкости и ее оттока из глаза. Эти изменения могут быть обратимыми и необратимыми.
В зависимости от видов блоков различают следующие виды глаукомы:
– открытоугольная (внутрихрусталиковая);
– зрачковая;
– радужно-роговичного угла (закрытоугольная);
– трабекулярного аппарата и венозного синуса.
Открытоугольная глаукома. Характеризуется дистрофическими изменениями глаза в строме радужной оболочки и нарушением целостности пигментной каймы по краю зрачка. Эта форма глаукомы развивается незаметно для больного, субъективные ощущения на ранних стадиях у больного отсутствуют. Основными симптомами являются повышение внутриглазного давления, за несколько лет развивается атрофия зрительного нерва, а также происходит сужение поля, снижается острота зрения и может возникнуть слепота.
Закрытоугольная глаукома. Возникает при блокаде радужно-роговичного угла корнем радужки, что приводит к оттоку жидкости. Скапливающаяся жидкость вытягивает радужку в переднюю камеру глаза, радужно-роговичный угол суживается, и в нем появляются спайки между корнем радужки и роговицей. Закрытоугольная глаукома проявляется в подостром и остром приступах.
При подостром приступе появляются головные боли, боль в глазу, затуманивание зрения, при взгляде на источник света вокруг него образуются радужные круги, а внутриглазное давление повышается до 45 мм рт. ст.
При резком нарушении внутриглазного давления может возникнуть острый приступ глаукомы.
Обычно приступ возникает ночью или утром, когда возникают резкие боли в области глаза и головы, тошнота, рвота и снижение зрения. Глаз становится твердым, как камень, наблюдается слезотечение, отмечается застойная гиперемия сосудов глазного яблока и конъюнктивы, роговица тусклая и отечная, ее поверхность теряет свою гладкость, а чувствительность резко падает. Передняя камера мелкая, зрачок не реагирует на свет. Внутриглазное давление повышается до 60–80 мм рт. ст.
Вторичная глаукома. Является следствием заболеваний, при которых нарушается отток водянистой влаги. Выделяют следующие ее формы: посттравматическая, увеальная вследствие воспалительных изменений сосудистой оболочки и увеальная вследствие различных заболеваний глаз.
Лечение
Основным является понижение внутриглазного давления. При остром приступе для этого назначается закапывание 1 %-ного раствора пилокарпина или 0,5 %-ного раствора оптимола каждые 15 минут. Назначается также литическая смесь, состоящая из 1 мл 2,5 %-ного раствора амиказона, 1 мл 2 %-ного раствора промедола и 1 мл 2 %-ного раствора димедрола, которая вводится внутримышечно с одновременным контролем артериального давления.
Кроме того, рекомендуются отвлекающие средства (горячие ножные ванны, пиявки на область виска, солевое слабительное). Назначаются также и болеутоляющие средства – анальгин, амидопирин или баралгин. Больной срочно госпитализируется.
При хронически протекающей глаукоме применяются средства, суживающие зрачок и понижающие внутриглазное давление, например 1–2 %-ный раствор пилокарпина в сочетании с 0,1 %-ныйм раствором адреналина, 0,25 %-ный раствор клофелина. Капли закапывают 2–4 раза в день. Если медикаментозное лечение неэффективно, проводится хирургическое вмешательство.
Больным назначаются щадящий режим и диета с ограничением жидкости и поваренной соли. Из рациона исключаются крепкий чай, кофе и спиртные напитки. Больным глаукомой не рекомендуется работа с длительным наклоном головы, а их одежда не должна иметь тугих воротничков. Во время лечения исключаются курение и прием алкогольных напитков.
Болезни стекловидного тела и глазного яблока
Болезни стекловидного тела могут быть врожденными и приобретенными.
К первым относятся остатки галоидной артерии в виде соединительно-тканного тяжа, который тянется от диска зрительного нерва до переднего пограничного слоя стекловидного тела.
Приобретенные изменения стекловидного тела могут возникнуть при травмах, близорукости, воспалительных и дегенеративных процессах, а также при атеросклеротических изменениях. В этих случаях формируются соединительно-тканные тяжи, возникающие при кровоизлиянии, которые могут привести к отслойке сетчатки. Основным признаком этого является полное отсутствие или ослабление рефлекса глазного дня, при этом возникает гемофтальм. В этих случаях лечение направлено на рассасывание последнего (антикоагулянты и другие средства).
Неврит зрительного нерва
Неврит зрительного нерва может возникнуть при воспалительных заболеваниях глаза, а также при общих заболеваниях.
Основные клинические симптомы
Происходит ухудшение зрения вплоть до полной слепоты, а также наблюдаются периодически возникающие боли при движении глазного яблока. Неврит часто заканчивается атрофией зрительного нерва.
Лечение
Необходима срочная госпитализация больного. Назначаются противовоспалительная и гипосенсибилизирующая терапия и введение дезинтоксикационных и дегидратационных средств. При уменьшении острых явлений назначаются сосудорасширяющие препараты.
Атрофия зрительного нерва
Атрофия зрительного нерва возникает вследствие воспалительных и застойных явлений, заболеваний сетчатки и головного мозга, а также в результате травм глаза или острых либо хронических интоксикаций.
Основные клинические симптомы
Характерными симптомами являются расширение зрачков, полное отсутствие реакции на свет, резкое понижение остроты зрения, дефекты поля зрения и нарушение цветоощущения. При двустороннем поражении взгляд больного блуждающий, а реакции слежения и фиксации отсутствуют. При осмотре дна глаза диск – бледный, а артериальные сосуды суженные. В зависимости от состояния границ диска атрофия зрительного нерва может быть простой, когда они четкие, и вторичной, когда они размытые.
Лечение
Основное лечение заключается в назначении врачом-офтальмологом сосудорасширяющих и улучшающих трофические процессы средств. Кроме того, проводится симптоматическое лечение (рефлексотерапия, лазерная терапия и др.).
Нарушение рефракции и аккомодации
Рефракция – преломляющая способность глаза, зависящая от соотношения силы его оптических сред (роговицы и хрусталика) и длины оси глаза. При его нарушении возникают такие аномалии рефракции, как близорукость, дальнозоркость, астигматизм и.
Близорукость (миопия) – вид аметропии, при которой параллельные лучи, идущие от удаленных предметов, соединяются впереди сетчатки. Это связано с удлинением переднезадней оси глаза или чрезмерной преломляющей силой его сред. Основными причинами близорукости могут быть неблагоприятные условия окружающей среды и интенсивные зрительные нагрузки. Ее развитию также способствует зрительная работа на близком расстоянии.
Основные клинические симптомы заключаются в снижении остроты зрения, особенно вдаль. Однако при прищуривании или надавливании на глазное яблоко оно улучшается. При близорукости следует ограничить зрительной нагрузки на близком расстоянии, а также выполнять специальные упражнения. В случае высокой близорукости не рекомендуется подъем тяжести и физические нагрузки.
В случае прогрессирующей близорукости проводятся специальные операции.
Дальнозоркость проявляется слабым зрением на близком расстоянии. Чаще всего это врожденное состояние, связанное с особенностью строения глазного яблока. Она может появиться и у людей в возрасте 20–30 лет.
Основные клинические симптомы этого заболевания – ухудшение остроты зрения вблизи, быстрая утомляемость глаза, покраснение и боли, связанные со зрительной работой. Происходит понижение зрения от 3 до 6 диоптрий. В случае использования приставных положительных линз происходит некоторое улучшение. В дошкольном возрасте проводится коррекция с помощью положительных линз. Для школьников и взрослых назначаются очки для работы на близком расстоянии, а при тяжелой степени – для постоянного ношения.
Астигматизм характеризуется разными преломляемостью и положением главного фокуса. Астигматизм характеризуется различной кривизной роговицы в различных меридианах.
Выделяют 3 вида астигматизма – простой, сложный и смешанный. Основные клинические признаки: понижение зрения вдаль и вблизи, снижение зрительной работоспособности, быстрая утомляемость, болезненные ощущения в глазах при работе на близком расстоянии.
Астигматизм корректируется с помощью очков и контактных линз.
Болезни уха и сосцевидного отростка
Наружный отит
Это заболевание представляет собой воспаление наружного слухового прохода. Наружный отит возникает в результате инфицирования трещин и ссадин кожи при расчесывании и ковырянии уха, а также при ожогах, травмах и гнойном воспалении среднего уха.
Основные клинические симптомы
Наблюдаются зуд, боль в ухе и гнойные выделения из него с неприятным запахом. При отоскопии отмечаются отечность стенок наружного слухового прохода, слущивание эпидермиса и наличие гнойного отделяемого.
Барабанная перепонка также покрыта слущенным эпидермисом.
Лечение
Проводится удаление гноя ватным тампоном, а затем промывание наружного слухового прохода раствором фурацилина в разведении 1: 5000. При наличии язвочек их прижигают 1 %-ным раствором серебра. Кроме того, кожу наружного слухового прохода смазывают синтомициновой эмульсией.
Фурункул наружного слухового прохода
Он развивается в том случае, если при различных манипуляциях в наружном слуховом проходе инфицируются волосяные или сальные фолликулы.
Основные клинические симптомы
Возникают болевые ощущения в ухе, а также при надавливании на козелок или потягивании за ушную раковину. Кроме того, происходит сужение наружного слухового прохода за счет созревающего фурункула, отмечаются увеличение и болезненность регионарных лимфоузлов.
Лечение
В первые дни заболевания применяют антибактериальные препараты. Местно в наружный слуховой проход вводят турунду, пропитанную спиртом, во время стихания процесса применяются различные эмульсии. Кроме того, назначаются жаропонижающие и болеутоляющие средства.
Если фурункул созрел, а болевой синдром усилился, прибегают к хирургическому вскрытию.
Серная пробка
Она возникает в результате повышенной функции желез, находящихся в перепончато-хрящевом отделе наружного слухового прохода. Серная пробка – это конгломерат засохшего секрета кожи слухового прохода.
В нормальных условиях сера, засыхая, удаляется из слухового прохода в результате смещения передней стенки, вызванного движениями верхнечелюстного сустава при разговоре и жевании.
Если не принимать никаких мер, эпидермальная пробка высыхает, становится плотной и прочно фиксируется к стенкам.
Основные клинические симптомы
Наблюдаются снижение слуха, шум в ухе и аутофония (усиленное восприятие собственного голоса одним ухом). Эти симптомы появляются при полном закрытии слухового прохода серными массами. В этих случаях могут также появиться головокружение, головная боль, тошнота и нарушения сердечной деятельности.
Лечение
Основным методом лечения является промывание наружного слухового прохода теплой водой (при отсутствии перфорации барабанной перепонки в связи с ранее перенесенными заболеваниями). После этого барабанная перепонка осматривается, а остатки воды удаляются сухим ватным тампоном.
Наружный отит при микозах
Отомикоз – грибковое заболевание, обусловленное развитием на стенках наружного слухового прохода различных плесневых грибов, а также дрожжеподобных грибов рода Candida.
Способствующими факторами для отомикоза могут быть: общая или локальная аллергия, а также нарушение обмена веществ или функции серных желез. Грибы развиваясь, образуют сплетение мицелия, что и вызывает воспаление кожи.
Основные клинические симптомы
Отмечаются постоянный зуд в слуховом проходе, повышенная чувствительность слухового прохода, заложенность и шум в ухе. Кроме того, возникают головная боль на стороне поражения и слабовыраженный болевой синдром. А также наблюдается характерное отделяемое из наружного слухового прохода, напоминающее намокшую промокательную бумагу, цвет которого зависит от возбудителя – от зеленоватого до серо-черного. Процесс распространяется на ушную раковину и заушную область.
Отомикозы, вызванные дрожжеподобными грибами, напоминают мокнущую экзему.
Диагностика
Постановка окончательного диагноза производится на основании осмотра и результатов микроскопического исследования содержимого наружного слухового прохода.
Лечение
Основное лечение заключается в проведении местной противогрибковой терапии в зависимости от вида гриба. Кроме того, назначаются противогрибковые препараты, а после предварительной очистки наружного слухового прохода – мази.
Негнойный средний отит
Негнойный (катаральный) отит развивается при переходе воспалительного процесса на слизистую оболочку слуховой трубы и барабанной полости. Острое воспаление среднего уха тесно связано с патологией слуховой трубы. Возбудителями могут быть стрептококки, стафилококки, пневмококки и др.
Основные клинические симптомы
Наблюдаются заложенность одного или обоих ушей, понижение слуха, ощущение тяжести в голове, а также шум в ухе и аутофония.
Степень понижения слуха может быть различной. При отоскопии цвет барабанной перепонки может иметь различные оттенки.
Лечение
Проводится лечение носа, носоглотки и восстановление проходимости слуховой трубы. Назначаются сосудосуживающие и противоаллергические средства.
Кроме того, выполняются продувание ушей по Политуру через катетер и пневмомассаж барабанных перепонок.
Острый гнойный средний отит
Острый гнойный отит – довольно часто встречающееся заболевание. Он может протекать легко или же принимать тяжелое течение. Обычно острый гнойный отит не ограничивается одной барабанной полостью, в воспалительный процесс вовлекаются и остальные отделы среднего уха. Непосредственной причиной является инфекция, а предрасполагающими факторами могут быть переохлаждение и снижение общей реактивности организма.
Проникновение инфекции в среднее ухо происходит чаще всего через слуховую трубу.
Основные клинические симптомы
В типичном течении острого гнойного среднего отита различают 3 стадии.
I стадия характеризуется возникновением и развитием воспалительного процесса в среднем ухе, образованием инфильтрации и экссудата, гиперемией барабанной перепонки, вытягиванием ее экссудатом, а также понижением слуха и общими симптомами в виде температурной реакции, снижения аппетита, ухудшения самочувствия, выраженного лейкоцитоза и увеличения СОЭ.
На II стадии происходит прободение барабанной перепонки и возникает гноетечение из уха. Это приводит к увеличению количества экссудата в барабанной полости, повышается его давление, что вызывает истончение барабанной перепонки и ее прободение. После этого боли в ухе уменьшаются, температура снижается, а общее состояние больного улучшается.
На III стадии происходит затихание воспалительного процесса с восстановлением функционального состояния среднего уха.
При благоприятном течении наступает выздоровление, а перфорация барабанной перепонки закрывается рубцом. Однако между барабанной перепонкой и стенками барабанной полости могут возникнуть спайки и сращения, а также может развиться стойкая сухая перфорация.
При хроническом течении наблюдаются гноетечение из уха, мастоидит, петрозит, лабиринтит и парез лицевого нерва, а также внутричерепные осложнения.
Лечение
Назначаются домашний режим с целью улучшения вентиляции и дренажной функции слуховой трубы и сосудосуживающие капли (нафтизин и др.).
Общее лечение заключается в применении антибиотиков (например, парацетамола), которые останавливают воспалительный процесс. Курс лечения составляет 5–7 дней. Местно назначаются согревательные компрессы. В тех случаях, когда появляются симптомы раздражения внутреннего уха (головная боль, рвота, головокружение), показан разрез барабанной перепонки с последующим обеспечением оттока гноя.
Мастоидит и родственные состояния
Острый мастоидит является осложнением острого гнойного отита и представляет собой воспаление костной ткани сосцевидного отростка, которое из барабанной полости распространяется на клеточную структуру сосцевидного отростка через ход в пещеру, при этом происходит нарушение сообщения между костной системой сосцевидного отростка и барабанной полостью. Первичный мастоидит встречается редко при травме сосцевидного отростка, туберкулезе, сифилисе или актиномикозе. Вторичный мастоидит развивается на почве острого гнойного отита. Различают экссудативную и пролиферативно-альтернативную стадии мастоидита.
Основные клинические симптомы
К общим симптомам относятся ухудшение общего состояния, повышение температуры и изменения состава крови, а к местным – боль, шум и тугоухость.
Во время внешнего осмотра отмечаются гиперемия и инфильтрация в области сосцевидного отростка, ушная раковина оттопырена кпереди или книзу.
При пальпации наблюдается резкая болезненность. При отоскопии характерным для мастоидита является нависание мягких тканей задневерхней части наружного слухового прохода. Гноетечение имеет пульсирующий характер, а гной может заполнять слуховой проход сразу после его очистки.
О заболевании также свидетельствует наличие субпериостального процесса.
Диагностика
Постановка окончательного диагноза производится на основании результатов рентгенографии, показывающей снижение пневматизации, а в более поздних стадиях образование участков просветления за счет деструкции кости и скопления гноя.
Лечение
В основном проводится консервативное и хирургическое лечение. К консервативным методам относятся назначение антибактериальных средств с учетом чувствительности флоры к антибиотикам, тепловые процедуры и физиотерапевтические методы. При отсутствии положительного эффекта рекомендуется хирургическое вмешательство.
Болезни внутреннего уха
Одним из наиболее распространенных заболеваний внутреннего уха является лабиринтит – острое или хроническое воспаление, носящее ограниченный или разлитой характер и характеризующееся расстройствами вестибулярного аппарата и слухового анализатора. Лабиринтит всегда представляет собой осложнение другого воспалительного процесса.
Основные его симптомы связаны с нарушением функции слухового анализатора и вестибулярных функций.
Лечение
Проводится комплексное лечение, которое включает в себя антибактериальную и дегидратационную терапию, а также ликвидацию трофических расстройств в лабиринте и улучшение общего состояния организма. Обычно назначаются антибиотики широкого спектра действия с исключением ототоксического действия.
В случае неэффективности консервативного лечения в течение 5–7 дней проводится оперативное вмешательство.
Болезни системы кровообращения
Острая ревматическая лихорадка
Острая ревматическая лихорадка и ревматическая болезнь сердца являются системными аутоиммунными заболеваниями соединительной ткани с преимущественным поражением сердечно-сосудистой системы.
Основная причина их развития – В-гемолити-ческий стрептококк группы А. Заболевание встречается у детей и подростков и сопровождается поражением клапанного аппарата сердца и формированием порока сердца.
Классификация ревматического процесса
По фазе и степени активности:
– активный процесс (3 степени);
– неактивный процесс.
По клинико-морфологической характеристике поражений:
– со стороны сердца: первично-возрастной ревмокардит (без порока сердца), пороки сердца различного вида;
– со стороны других органов: полиартрит, малая хорея, абдоминальный синдром и другие серозиты, нефрит и др.
По течению:
– острое;
– подострое;
– затяжное;
– рецидивирующее;
– латентное.
Основные причины
Пусковым механизмом является бета-гемолитический стрептококк, который обладает кардио-токсическим действием, заключающимся в повреждении лизосомной мембраны и основного вещества соединительной ткани. Токсины стрептококка вызывают воспаление соединительной ткани и поражают сердечно-сосудистую систему, что приводит к появлению аутоантител к миокарду и антигенных компонентов в соединительной ткани. При этих реакциях появляются биологически активные вещества: серотонин, брадикинин, гистамин. Это приводит к деструкции и фиброзу, а также к формированию пороков сердца.
Предрасполагающими факторами являются переохлаждение, социальное неблагополучие, неблагоприятные климатические условия проживания и наследственные факторы.
Основные клинические симптомы
Обычно после перенесенной стрептококковой инфекции через 1–2 дня начинаются клинические проявления заболевания в виде ревматической лихорадки, возникают общая слабость, боли в суставах, увеличение их в объеме, иногда появляется покраснение кожи в области суставов. Затем эти симптомы исчезают и развиваются симптомы поражения сердечно-сосудистой системы, что проявляется одышкой, учащенным сердцебиением и неприятными ощущениями в области сердца. При осмотре в остром периоде ревматизма выявляются увеличение суставов в объеме, ограничение их подвижности, их болезненность и отечность. Со стороны сердца определяются приглушенность тонов сердца, небольшой систолический шум на верхушке сердца и экстрасистолия, а также учащение или урежение сердцебиения.
При ревматизме возникает ревмокардит – воспаление всех или некоторых слоев стенки сердца. Но обязательно поражается миокард, то есть развивается миокардит ревматической природы.
Со стороны крови отмечаются увеличение СОЭ и нейтрофильный лейкоцитоз. Также возрастает количество антистрептолизина и антигиалуронидаза. На ЭКГ обнаруживаются признаки нарушения проводимости, выражающиеся в удлинении интервала PQ, и снижение амплитуды зубца Т. После атаки ревматизма может сформироваться порок сердца, через 6 месяцев – недостаточность митрального клапана, а через 1,5–2 года – стеноз левого атриовентрикулярного отверстия. Лечение обычно может быть прервано формированием порока сердца. При повторных атаках суставы поражаются редко.
Различают большие и малые признаки заболевания ревматизмом. К первым относятся кардит, полиартрит, хорея, кольцеподобная эритема и увеличение подкожных узлов, а ко вторым – ревматическая лихорадка, ревматический порок сердца, артралгия и лихорадка.
Лечение
В диете ограничивается прием соли, а в случае сердечной недостаточности – прием углеводов и воды. В остром периоде назначается постельный режим.
Назначаются антибиотики группы пенициллина (2 000 000–4 000 000 ЕД в сутки), ампициллина (2 г в сутки) или оксациллина (до 3 г в сутки).
Кроме того, применяются неспецифические противовоспалительные средства, которые купируют боли в суставах. По показаниям (при высокой активности процесса) назначается преднизолон в дозировке 12–11 мг в сутки в течение 2 недель.
При своевременном лечении прогноз благоприятный.
Профилактика заболевания
Первичная профилактика заключается в лечении стрептококковых инфекций. А вторичная – в круглогодичной профилактике препаратами пенициллинового ряда продленного действия (бициллин, экстенциллин и др.).
Гипертензия
Различают первичную (эссенциальную) гипертензию, которая характеризуется снижением адаптационных возможностей сердечно-сосудистой системы, а также нарушением гемодинамики и прогрессирующими осложнениями, и вторичную гипертензию, которая представляет собой целую группу заболеваний (сердечно-сосудистых, эндокринных или почечных), которые связаны с поражением отдельных органов.
Классификация гипертонической болезни
1. По уровню давления:
– умеренно повышенное – 136–159/90 мл рт. ст.;
– повышенное от 160/95 мл рт. ст. и выше.
2. В зависимости от поражения органов мишеней:
– I стадия – функциональная;
– II стадия – вовлечение органов-мишеней, гипертрофия левого желудочка, изменения глазного угла;
– III стадия – поражение органов-мишеней (инфаркт миокарда, инсульт и др.).
3. По этиологии:
– эссенциальная (первичная артериальная гипертония);
– вторичная симптоматическая гипертония с поражением почки;
– заболевание коры надпочечников;
– прием глюкокортикоидов, гипертензивных средств или контрацептивных препаратов.
Предрасполагающими факторами в развития гипертонической болезни являются наследственность, нарушения функции эндокринной и нервной систем, ожирение, заболевание гипоталамуса, употребление алкоголя, табакокурение, гиподинамия, пожилой возраст и др.
Основные клинические симптомы
Основными жалобами являются головная боль (особенно по утрам) в затылочной области, плохой сон, раздражительность, ослабление умственной деятельности, боли в сердце, нарушение сердечного ритма, одышка при физической нагрузке и ухудшение зрения.
Различают следующие варианты заболевания:
– гипертонический;
– объемный зависимый;
– гиперренинный;
– злокачественный;
– доброкачественный.
Лечение
Оно зависит от формы и стадии заболевания. Основные принципы лечения базируются на принципах ликвидации факторов риска. Назначается бессолевая диета.
При лечении I стадии заболевания назначаются немедикаментозные средства, аутогенные тренировки, лечебная физкультура, создаются хорошие условия труда и отдыха, при отсутствии положительного эффекта предписывается прием лекарственных препаратов.
На II и III стадиях назначается систематический прием препаратов, при достижении выраженного эффекта дозировка снижается, а при ее подборе учитываются возраст, течение болезни и наличие осложнений. После достижения положительного эффекта предписывается терапия в течение 6 недель, а дозировка препарата постепенно снижается.
Для лечения применяются следующие лекарственные средства:
– диуретики: тиазидные, диуретики петли нефрона (фуросемид, бринальдикс и др.), сульфаниламидные (хлорталидон), калийсберегающие (альдактон);
– бета-адреноблокаторы (конкор и др.).
– альфа-адреноблокаторы (празозин).
– препараты центрального действия (клофелин).
– антагонисты кальция (кордафлекс, изоптин, норваск, плендил и др.).
– ингибиторы ангиотензин-превращающего фермента (каптоприл, энаприл, моэкс и др.).
Часто применяются и комбинированные препараты – такие, как логимакс, коренитек и др.
Гипертонические кризы
Особенностью течения гипертонической болезни являются гипертонические кризы, которые могут также возникнуть на фоне нейроциркуляторной дистонии, и распространенного атеросклероза.
Кроме того, причиной резкого подъема артериального давления могут быть заболевания почек и головного мозга, а также эндокринные и другие нарушения.
Спровоцировать криз могут психоэмоциональный стресс, погодные факторы, избыточное потребление соли, воды, чая или кофе, а также прием медикаментов.
Различают несколько вариантов клинических проявлений, которые требуют применения неотложной помощи.
1-й вариант. Основные симптомы: жалобы на учащенное сердцебиение, озноб, судороги в руках и ногах, «комок в горле», чувство сжатия головы, появляются нервозность, суетливость, характерный тремор конечностей и учащенное мочеиспускание. Неотложная помощь: 1–2 таблетки или 30–40 капель валерианы, настойки пустырника или корвалола. Внутримышечно вводятся 25 %-ный раствор сульфата магния или седуксен. Если давление плохо снижается, внутримышечно вводят 3–5 мл 1 %-ного раствора дибазола или папаверина.
2-й вариант. Основные симптомы: жалобы на тошноту, головную боль, которая изменяется при положении тела, и слабость. Данные симптомы возникают в результате нарушения мозгового кровообращения из-за спазма вен и венул. Неотложная помощь: дегидратация мозга. Внутривенно вводят 10 мл 25 %-ного раствора сульфата магния, а также 4–8 мл 1 %-ного раствора лазикса (фуросемид) внутримышечно или внутривенно с 10 мл изотопического раствора хлорида натрия или 40 %-ного раствора глюкозы. Кроме того, допустимо применение дибазола с папаверином. При затяжных кризах назначаются мочегонные средства в виде фуросемида.
3-й вариант. Основные симптомы: боль в затылочной половине шеи или в какой-то определенной области головы, озноб. Неотложная помощь: ношпа, внутримышечно 2 мл 2 %-ного раствора папаверина, баралгин или 5 мл спазмалгона. После купирования криза больные требуют наблюдения терапевта, в тяжелых случаях показана госпитализация.
Ишемическая болезнь сердца
Ишемическая болезнь – острое и хроническое поражение сердца, вызванное нарушением питания кровью миокарда, которое возникает в результате атеросклеротических изменений в коронарных артериях, и приводящее к нарушению равновесия между коронарным кровообращением и метаболическими потребностями миокарда.
Заболевание встречается у мужчин в возрасте 40–60 лет, в последующем частота заболеваемости одинакова как у мужчин, так и женщин.
К факторам риска развития ишемической болезни относятся как экзогенные, так и эндогенные факторы.
К первым относятся употребление высококалорийной пищи, насыщенной углеводами, жирами и холестерином, гиподинамия, психоэмоциональное перенапряжение, курение и алкоголизм, а также длительное употребление контрацептивных средств. А ко вторым – артериальная гипертензия, увеличение уровня липидов крови, нарушение толерантности к углеводам, ожирение, гиперурикемия, гипотиреоз, наследственные факторы и желчнокаменная болезнь.
Такие заболевания как гиперхолестеринемия, курение, сахарный диабет, ожирение и наследственность в большинстве случаев увеличивают частоту возникновения ишемической болезни.
Инфаркт миокарда
Инфаркт миокарда – заболевание, связанное с острой коронарной недостаточностью, которая приводит к возникновению участков некроза сердечной мышцы. В большинстве случаев он развивается в результате коронарного атеросклероза при сужении коронарных сосудов, вызванном атеросклеротической бляшкой или тромбозом коронарных артерий.
Классификация инфаркта миокарда
По величине очага некроза:
– крупноочаговый;
– мелкоочаговый.
По клиническому протеканию периода:
– предынфарктный;
– острейший;
– острый;
– подострый;
– постинфарктный. По течению:
– рецидивирующий;
– повторный;
– продолжительный. Атипичные формы:
– астматическая;
– гастралгическая;
– аритмическая;
– церебральная;
– бессимптомная;
– периферическая. Осложнения:
– кардиогенный шок;
– острая сердечная недостаточность;
– нарушение ритма;
– гемотампонада;
– разрыв межжелудочковой перегородки;
– аневризма сердца;
– парез желудка и кишечника;
– психические расстройства;
– синдром Дресслера и др.
Инфаркт миокарда регистрируется чаще у мужчин старше 40 лет. В молодом возрасте он развивается вследствие коронарной эмболии коронарной артерии или коронароспазма.
Основные клинические симптомы
В типичных случаях ведущим симптомом является болевой синдром в области сердца и за грудиной. Он отличается от болевого приступа при стенокардии не только интенсивностью или длительностью, которые не купируются дозами нитратов. Такая боль возникает внезапно. Она очень интенсивная, сжимающая, острая, распирающая и иррадиирует в левую руку или под левую лопатку. Боль носит волнообразный характер и не снимается нитроглицерином. У больного возникают чувство страха и возбуждение, появляются бледность и акроцианоз, холодеют пальцы рук и ступней, наблюдается гиперемия с синюшным цветом на коже шеи. Может также отмечаться брадикардия, которая сменяется тахикардией. Артериальное давление повышается, а затем снижается. Характерно небольшое или умеренное повышение температуры в первые 2 дня после приступа болей. Наблюдаются увеличение СОЭ и активности ферментов крови: креатинфосфокиназы и аминотрансферазы – в 1–2-й день, лактатдегидрогеназы – на 4-й день.
Изменение ЭКГ отмечается во время болевого приступа и в последующем приобретает характерные черты. Ранним электрокардиографическим признаком является смещение зубца ST вверх и образование его выпуклости в ту же сторону. Позже возникает глубокий и широкий зубец Q, зубец К снижается и формируется заостренный зубец Т.
У пожилых людей чаще всего встречаются атипичные формы с выраженными явлениями кардиосклероза или недостаточности кровообращения. Они могут протекать в виде безболевой или периферической формы.
Первая проявляется в виде абдоминальной, астматической, аритмической, церебральной, малосимптомной или комбинированной формы. А последняя подразделяется на леворучную, леволопаточную, гортанно-глоточную, верхнепозвоночную и нижнечелюстную.
Осложнения инфаркта миокарда могут быть следующими:
– аритмия;
– сердечная недостаточность;
– кардиогенный шок;
– эмболия;
– митральная недостаточность;
– острая аневризма;
– сухой перикардит;
– постинфарктный синдром (синдром Дресслера).
Диагностика
Постановка диагноза «инфаркт миокарда» должна быть быстро произведена. Лечение необходимо в течение первых часов на основании клинической картины, выявления преходящей гиперферментемии и результатов, полученных при проведении ЭКГ и некоторых дополнительных исследований.
Лечение
Необходима срочная госпитализация больного для проведения комплексной интенсивной терапии. Для снятия боли вводится 1–2 мл 1 %-ного раствора морфина или промедола с атропином (0,5 мл 0,1 %-ного раствора) и димедролом (1–2 мл 1 %-ного раствора) или пипольфен (1–2 мл 2,5 %-ного раствора). Назначаются фентанил (1–2 мл 0,005 %-ного раствора) с дроперидолом и закись азота с кислородом. С 1-го дня применяются антикоагулянты: гепарин 15000 ЕД внутривенно, а затем внутримышечно. При наличии стенокардии назначаются антиангинальные средства.
Применяется в качестве интенсивной терапии тромболитическая терапия или внутрикоронарный тромболизис. В некоторых случаях целесообразной является чрескожная транслюминальная коронарная ангиопластика. Иногда назначается экстренная операция аортокоронарного шунтирования.
Также большое значение имеет и адекватное лечение осложнений.
В первые дни показан строгий постельный режим в положении с приподнятой головой. В дальнейшем режим расширяется: выполнение движений в постели и дыхательная гимнастика, с 6–15-го дня при благоприятном течении разрешается вставать (в каждом случае этот вопрос решается индивидуально). Затягивание постельного режима может привести к тромбоэмболическим осложнениям. Питание больных предусматривает суточный рацион энергетической ценностью 1500–1800 ккал с ограничением соли до 3–4 г.
После выписки из стационара рекомендуется лечение в санатории, где проводится физическая реабилитация, а на диспансерном этапе решаются вопросы трудоустройства и пенсионного обеспечения, а также меры вторичной профилактики.
Атеросклеротическая болезнь сердца
Атеросклероз – хроническое заболевание артерий эластического или мышечно-эластического типа, связанное с накоплением плазменных липопротеидов, что приводит к разрастанию соединительной ткани и образованию бляшек, нарушающих питание сердца и других органов. Атеросклероз развивается в возрасте от 40 лет, чаще всего у мужчин.
Основные причины: ожирение, алкоголизм, гипертония, сахарный диабет, табакокурение, подагра и наследственные факторы. Сначала возникает нарушение проницаемости внутренней оболочки сосудов, плазменные липопротеиды накапливаются в сосудах, питающих сердце, и аорте и превращаются в видимые полоски желтого цвета, а вокруг них образуются бляшки (липосклероз). Затем центр бляшки распадается и сужает просвет сосудов (атероматоз). Заключительной стадией является атерокальценоз – отложение солей кальция в бляшку, она становится твердой и затрудняет движение крови.
Различают атеросклероз грудной и брюшной аорт и мезентериальных, почечных и венечных артерий сердца. Клинические симптомы зависят от локализации поврежденных сосудов.
При атеросклерозе грудной аорты появляется боль за грудиной с иррадиацией в руки, шею, спину и верхнюю часть живота, которая продолжается сутками. При изменении дуги аорты или аневризме отмечается затрудненное глотание и изменяется голос. Атеросклероз коронарных артерий проявляется приступами стенокардии и является причиной инфаркта миокарда.
Диагностика
Выявляются нарушения липидного обмена и увеличение содержания в крови холестерина, липопротеидов и триглицеридов. При инструментальном исследовании выявляется расширение аорты и уплотнение ее стенки.
Лечение
Проводится комплексное лечение, которое заключается в следующих общегигиенических мероприятиях: отказ от вредных привычек, упорядочение режима и диета. Для этого уменьшаются общая калорийность пищи и содержание в рационе жира и продуктов, богатых холестерином, а также проводится коррекция массы тела.
Мясные бульоны и жареные блюда исключаются, а соль ограничивается до 5 г в сутки. Назначается молочно-растительный стол, богатый овощами, фруктами и нежирными молочными продуктами. При приготовлении пищи используются продукты, содержащие растительные жиры.
Кроме того, применяются средства, тормозящие синтез холестерина (клофибрат, липантил и др.) и уменьшающие всасывание его в кишечнике (холестирамин).
Лечебный эффект производят такие средства как пробуол и левосин, а также ангиопротекторы типа продектина и др.
При нарушениях кровообращения применяются сосудорасширяющие (стугерон) и ноотропные средства (ноотропил, пирацетам).
Профилактика
Основные профилактические меры заключаются в соблюдении здорового образа жизни, занятии физкультурой, отказе от вредных привычек и борьбе с гипокинезией.
Эндокардиты
Эндокардит – воспаление внутренней оболочки сердца, обусловленное местной инфекцией. Чаще всего он возникает при ревматической инфекции и сепсисе. Эндокардит может быть инфекционным, тромботическим, асептическим и фибропластическим.
Его развитие часто приводит к деформации створок клапанов и образованию порока сердца.
Недостаточность клапана формируется в течение 6 месяцев, а левого предсердия и желудочкового отверстия – до 2 лет.
Основные клинические симптомы
Заболевание начинается уже при наличии изменений эндокарда, особенно клапанов. Начало постепенное, ведущей в клинической картине является лихорадка различного типа, часто с ознобами. Появляются потливость, снижение аппетита и массы тела. Чаще всего поражаются аортальный и митральный клапаны. Их разрушение приводит к сердечной недостаточности. Кроме того, в связи с бактериемией появляются петехии на конъюнктиве глаза, слизистой оболочке рта, в области ключиц и у основания ногтевого ложа. Отдельные элементы возникают в течение нескольких дней. Возможны также артралгии и полиартрит. Определяется увеличение печени и селезенки, может развиться анемия. При длительном течении формируются «барабанные пальцы».
Некоторые формы подострого инфекционного миокардита отличаются своеобразием. Стафилококковый эндокардит возникает вслед за стафилококковой инфекцией и протекает остро с образованием метастатических абсцессов.
Диагностика
Постановка окончательного диагноза производится на основании следующих клинических симптомов: лихорадка, симптомы поражения сердца, выделение из крови возбудителей, увеличение СОЭ, нормохромная анемия, диспротеинемия с увеличением гамма-глобулиновой фракции, положительная формоловая проба, обнаружение ревматоидного фактора и снижение комплемента.
Лечение
Обычно лечение длительное – до 1,5 месяца. Применяются антибиотики в больших дозах с ориентацией на микрофлору и определением чувствительности последних к ним. При адекватном лечении через несколько дней снижается температура, а общее состояние улучшается.
При угрожающем состоянии иногда прибегают к оперативному лечению с удалением инфицированного клапана и заменой его на протез до окончания противоинфекционного лечения.
Назначается диета с ограничением соли до 4–5 г и жидкости до 1–1,2 л в сутки. Тяжелое течение требует соблюдения постельного режима, особенно при сердечной недостаточности.
Острый миокардит
Миокардит является заболеванием миокарда воспалительного характера. Ведущую роль в его возникновении играет инфекция – в большинстве случаев вирусная. Невирусная инфекция также может при ряде инфекционных заболеваний вызывать миокардит.
Очаги хронической инфекции являются способствующими факторами для развития заболевания.
К возникновению миокардита очень часто приводят иммунологические нарушения, выработка антител к неповрежденным клеткам миокарда и клеточные иммунные реакции.
Основные клинические симптомы
Характерными являются боли в области сердца различной интенсивности (длительные, упорно-постоянные, не связанные с нагрузкой). Наблюдаются учащенное сердцебиение, перебои в работе сердца и одышка. При обследовании больного выявляются увеличение размеров сердца, ослабление верхушечного толчка, приглушенность тонов и систолический шум, не меняющий интенсивность. Могут также появиться признаки застойной декомпенсации. Характерными являются изменения ЭКГ (смещение сегмента ST вниз или вверх от изолинии, сглаженность или отрицательные показания зубца Т), которые обычно держатся в течение 6–8 недель.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов, результатов ЭКГ и исследования крови, а также биохимических отклонений, указывающих на иммунологическую перестройку (показатели спонтанной дегрануляции базофилов, повышения уровня иммуноглобулинов, титра эндокардиальных и противовирусных антител). Эхокардиография дает ценную информацию о сократительной способности миокарда левого желудочка и показателях центральной гемодинамики.
При рентгенологическом исследовании органов грудной клетки выявляются расширение границ сердца и застойные явления в легких.
Лечение
В зависимости от тяжести заболевания назначаются постельный режим на 10–20 дней и расширение двигательного режима в течение 2–3 недель с проведением реабилитационных мероприятий.
Основу лечения составляет назначение препаратов, воздействующих на аутоиммунный процесс – допамина, нестероидных противовоспалительных средств (ортофен, индометацин и др.). При тяжелых формах и отсутствии положительного эффекта от использования указанных выше препаратов используются глюкокортикоиды (30–40 мг в сутки). При возникновении нарушений ритма сердца или сердечной недостаточности по показаниям назначаются и другие лечебные симптоматические средства.
В периоде реабилитации больным с легкими и среднетяжелыми формами назначается бальнеологическое лечение в местных санаториях.
Перенесшие миокардит наблюдаются в течение 1 года, пациенты с тяжелым миокардитом наблюдаются постоянно с обследованием 3–4 раза в год.
Дилатационная кардиомиопатия
Заболевание характеризуется дилатацией левого или обоих желудочков со снижением сократимости миокарда.
Этиология
Точно не установлена, возможно, важную роль играют аутоиммунные влияния и генетическая предрасположенность.
Основные клинические симптомы
Первым симптомом является одышка при физической нагрузке и в покое, часто она принимает форму удушья. Одновременно с ней появляются слабость, учащенное сердцебиение, отеки на ногах и тяжесть в правом подреберье.
Обычно эти симптомы появляются внезапно. Причиной этого является увеличение размеров сердца, приводящее к относительной коронарной недостаточности и сужению мелких артерий, что вызывает снижение снабжения миокарда.
У 90 % больных на первый план выступают клинические проявления сердечной недостаточности с появлением акроцианоза, застойных хрипов, отеков на ногах и асцита, а также с набуханием шейных вен, положением ортопноэ и увеличением печени.
Наблюдаются глухость сердечных тонов, ритм галопа и другие нарушения сердечного ритма.
Диагностика
Постановка окончательного диагноза производится после исключения заболеваний, вызывающих кардиомиопатию.
Лечение
Для лечения сердечной недостаточности применяются периферические вазодилататоры (каптоприл, нитропруссид натрия и др.), диуретики, бета-адреноблокаторы и сердечные гликозиды.
Радикальным лечением является резекция межжелудочковой перегородки с одновременным протезированием митрального клапана.
Прогноз заболевания относительно благоприятный.
Рестриктивная кардиомиопатия
Заболевание характеризуется нарушением диастолы сердца, связанной с фиброзированием и утолщением эндокарда вплоть до облитерации полостей сердца с вовлечением клапанного аппарата сердца.
Основные клинические симптомы
Заболевание начинается постепенно с повышением температуры, снижением трудоспособности, симптомами сердечной недостаточности, сопровождающимися аритмиями, коллапсом и внезапной смертью. Это проявляется симптомами экссудативного перикардита с выраженным цианозом лица и набуханием шейных вен. Увеличиваются размеры сердца, появляются застойные явления в легких и гепатомегалия. На ЭКГ отмечаются снижение вольтажа, нарушения конечной части желудочкового комплекса и ритма, а также мерцательная аритмия. На ЭхоЭГ определяются перикардиальный выпот и утолщение эндокарда. Заболевание неуклонно прогрессирует.
Лечение
Проводится лечение сердечной недостаточности с подключением вазодилататоров, сануретиков и противоаритмических препаратов. А также выполняется хирургическое удаление измененного эндокарда с протезированием митрального или трикуспидального клапана.
Пароксизмальная тахикардия
Пароксизмальная тахикардия представляет собой возникновение регулярного ритма сердечной деятельности с частотой 120–240 ударов в минуту с внезапным началом и таким же окончанием. Различают предсердную, атриовентрикулярную и желудочковую тахикардию.
Основные клинические симптомы
Пароксизмы наджелудочковой тахикардии часто являются проявлением нейроциркуляторной дистонии или возникают при любом заболевании сердца. Учащение сердцебиения может провоцироваться как физической, так и эмоциональной нагрузкой, а также употреблением алкоголем, табакокурением, кислородным голоданием или гликозидной интоксикацией.
Желудочковая пароксизмальная тахикардия возникает при наличии заболевания сердца и развивается как угрожающее состояние. Она часто приводит к снижению давления, нарушению кровообращения органов и сердечной недостаточности, а также может быть предвестником мерцания желудочков.
Пароксизмы обычно ощущаются больными как приступы сердцебиения и продолжаются от нескольких секунд до нескольких дней.
При выслушивании пульса и его подсчете определяется нормальный сердечный ритм. При наджелудочковой тахикардии могут наблюдаться проявления вегетативной дисфункции: потливость, одышка, мочеиспускание в конце приступа и усиление перистальтики кишечника. Длительные приступы могут сопровождаться слабостью, обмороками и неприятными ощущениями со стороны сердца. Массаж каротидного синуса может нормализовать ритм.
Для желудочковой тахикардии, в отличие от наджелудочковой, вегетативные признаки нехарактерны.
Диагностика
При наджелудочковой тахикардии на ЭКГ отмечаются правильный ритм и неизмененные желудочковые комплексы, перед которыми деформирован зубец Р. Предсердная тахикардия сопровождается нарушением атриовентрикулярной и внутрижелудочковой проводимости. При желудочковой тахикардии видны значительно деформированные зубцы QRST.
Лечение
Наджелудочковая тахикардия возникает спонтанно. Больного укладывают во время приступа. Естественный или лекарственный метод может купировать приступ. Проводится стимуляция блуждающего нерва – массаж области каротидного синуса попеременно справа и слева по 15–20 секунд с постоянным контролем пульса. Этот способ не применяют в отношении лиц пожилого возраста из-за вероятности развития ишемии мозга. В начале приступа часто применяются задержка дыхания или натуживание.
Лекарственное лечение заключается в приеме 40–60 мг пропранола. Это купирует приступ через 15–20 минут. Эффективно также введение внутривенно 2–4 мл 0,25 %-ного раствора верапамила либо 5–10 мл 10 %-ного раствора пропранолола или новокаинамида. При гипотензии предварительно вводят 0,3–1 мл 1 %-ного раствора мезатона.
Больные с желудочковой тахикардией подлежат госпитализации.
Из противоаритмических средств назначается лидокаин, который вводят внутривенно под контролем давления и пульса. При инфаркте миокарда показана электроимпульсная терапия.
Фибрилляция и трепетание предсердий
Трепетание предсердий – регулярное сокращение предсердий с частотой 200–350 ударов в минуту. Желудочковый ритм может быть при этом регулярным или нерегулярным. Трепетание предсердий встречается реже, чем мерцание.
Основные клинические симптомы
Трепетание предсердий сходно с их мерцанием и сопровождается учащенным сердцебиением.
Фибрилляция (мерцание предсердий) сопряжена с органическими заболеваниями сердца. При этом вместо зубца Р регистрируются волны мерцания предсердий разной амплитуды с частотой 350–700 ударов в минуту.
Трепетание предсердий, в отличие от фибрилляции, сопровождается менее выраженным (до 250–350 ударов в минуту) и регулярным сокращением предсердий. На ЭКГ это проявляется в виде регулярных предсердных форм F, находящихся друг от друга на равном расстоянии. При трепетании предсердий число желудочковых комплексов обычно меньше предсердных, что связано с функциональной атриовентрикулярной блокадой.
Диагностика
Постановка окончательного диагноза производится на основании учащения и нерегулярности числа сердечных сокращений, а также данных, полученных с помощью ЭКГ.
Лечение
Назначаются средства, урежающие сердечные сокращения (например, сердечные гликозиды). В последнее время разрабатываются также и хирургические методы лечения.
Синдром преждевременного возбуждения желудочков
Синдром преждевременного возбуждения желудочков связан с наличием дополнительных проводящих путей, по которым импульсы проводятся от предсердия к желудочкам, минуя атриовентрикулярное соединение. Наиболее частыми его вариантами являются:
– синдром Вольфа – Паркинсона;
– синдром укороченного интервала PQ.
В первом случае укорачивается интервал PQ, дополнительная волна наслаивается на QRS, который усмиряется и деформируется.
При синдроме укорочения отмечается укорочение интервала PQ при отсутствии изменений комплекса QRS.
Трепетание и мерцание желудочков
Трепетание и мерцание желудочков – атональное нарушение ритма с прекращением эффективного кровообращения и образованием необратимых процессов в мозге и сердце через 3–4 минуты после прекращения кровообращения.
При трепетании и мерцании предсердий развивается картина клинической смерти: отсутствие пульса, сердечных тонов, артериального давления и сознания, хриплое, атональное дыхание, судороги (иногда) и расширение зрачков (через 45 секунд после прекращения кровообращения).
На ЭКГ ритм составляет 180–250 ударов в 1 минуту, QKS и Т неразличимы, а диастола отсутствует.
Мерцание желудочков является механизмом смерти. В первые минуты оно крупно-волновое, затем по мере нарастания гипоксии волны становятся мельче, признаки электрической активности сердца исчезают, а ЭКГ превращается в простую линию.
Лечение
Единственным экстренным средством является немедленная электростимуляционная терапия разрядом мощностью 200–400 Вт х с. Если необходимо, проводятся повторные разряды. При реанимации необходима массивная оксигенотерапия. Если невозможно немедленно произвести электростимуляцию, выполняются наружный массаж сердца и искусственное дыхание.
В процессе реанимации вводится 100 мл 5 %-ного раствора гидрокарбоната натрия. Если ритм удается восстановить, вводятся лидокаин струйно по 50–100 мг и хлорид калия (из расчета 2,5 г препарата на 500 мл 5 %-ного раствора глюкозы). В этот период проводится интенсивное лечение заболевания.
Атриовентрикулярные блокады
Атриовентрикулярная блокада сопровождается нарушением проведения импульсов от предсердий к желудочкам.
Различают транзиторные, интермиттирующие и постоянные блокады. По степени нарушения проведения импульсов различают 3 степени блокады: I степень (неполная), II степень, III степень (полная).
Анатомически выделяют проксимальный тип блокады на уровне атриовентрикулярного соединения выше пучка Гиса и дистальные в системе Ги – са – Пуркинье.
Основные клинические симптомы
При I степени блокады больные жалоб не предъявляют, влияние на гемодинамику отсутствует. Иногда выслушивается ритм галопа. При блокаде II степени определяется аритмия, а число сердечных сокращений зависит от количества предсердных импульсов, проведенных на желудочки. При III степени блокады развивается брадикардия.
Полная атриовентрикулярная блокада характеризуется количеством сердечных сокращений менее 60 раз в минуту. Это сопровождается головокружением или потерей сознания.
При этом повышается максимальное артериальное давление, развивается гипертрофия миокарда, происходит расширение полостей сердца с формированием митрального или трикуспидальной недостаточности. Часто наступает потеря сознания и нарушение кровообращения.
Диагностика
Постановка окончательного диагноза производится на основании данных, полученных с помощью ЭКГ.
Лечение
Назначаются холинолитики для купирования приступов, изопреналин под язык, атропин подкожно и внутримышечно. При сердечной недостаточности применяются сердечные гликозиды и диуретики, а в случае потери сознания во время назначается имплантация кардиостимуляторов.
Сердечная недостаточность
Это заболевание представляет собой ослабление деятельности сердца, приводящее к его перегрузке и возникновению нарушений в миокарде. Сердечная недостаточность может быть острой и хронической. Острая недостаточность проявляется сердечной астмой и отеком легких. Она возникает при тех заболеваниях, при которых нагрузка приходится на левый желудочек, например при ишемической болезни сердца, гипертонической болезни, некоторых пороках сердца и др.
Сердечная астма
Характеризуется приступом инспираторного удушья, который развивается остро.
Положение больного – сидя, бросается в глаза бедность лица, которое покрыто испариной, появляются сухой кашель, цианоз носа, губ и акроцианоз.
На ЭКГ определяются нарушение ритма, проводимости и признаки перегрузки левых отделов сердца.
В легких прослушиваются хрипы в поздней стадии сердечной астмы, которые свидетельствуют о наступлении отека легких. Приступ сердечной астмы может продолжаться от нескольких минут до нескольких часов.
Отек легких
При появлении грубых изменений в миокарде и прогрессировании сердечной астмы появляется клокочущее дыхание, слышное на расстоянии, кашель усиливается, появляется обильная кровянистая мокрота, количество хрипов увеличивается, отмечаются тахикардия, глухие тоны сердца и снижение артериального давления. В связи с этим сердечная астма и отек легких требуют немедленных экстренных лечебных мероприятий и должны диагностироваться в течение нескольких минут.
Лечение
Неотложная помощь заключается в следующем:
– усадить больного с возможностью опоры на руки;
– произвести аспирацию мокроты из верхних дыхательных путей;
– дать кислород;
– ввести 1–1,5 м 1 %-ного раствора морфина с 0,5 мл 0,1 %-ного раствора атропина;
– вводить медленно внутривенно 0,2–0,5 мл морфина вместе с 10 мл 5 %-ного раствора глюкозы или 0,9 %-ного раствора хлорида натрия каждые 10–15 минут.
Лицам старше 60 лет вместо морфина вводятся такие препараты, как промедол или фентанил с дроперидолом.
Острая правожелудочковая недостаточность возникает в результате эмболии крупной ветви легочной артерии.
Основные симптомы: выбухание крупных вен, тахикардия, увеличение печени и цианоз с симптомами заболевания, приведшего к правожелудочковой недостаточности.
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность возникает в результате заболеваний сердечно-сосудистой системы и приводит к снижению насосной функции сердца, несоответствию гемодинамической потребности организма и возможностей сердца. Это проявляется одышкой, учащенным сердцебиением, повышенной утомляемостью, ограничением физической активности и избыточной задержкой жидкости в организме. Причиной развития хронической сердечной недостаточности могут быть ишемическая болезнь сердца, дилатационная кардиомиопатия, миокардит, системная артериальная гипертония, аортальный стеноз, коарктация аорты, дефект межжелудочковой перегородки, открытый артериальный проток и гипертрофическая кардиомиопатия, а также митральный стеноз, констриктивный перикардит и амилоидоз сердца.
Различают 3 стадии недостаточности кровообращения:
– скрытая недостаточность кровообращения, проявляющаяся при физической нагрузке;
– выраженная длительная недостаточность кровообращения, нарушение гемодинамики и расстройство функции обнаруживаются в покое. В этой стадии различают 2 периода. Период А с умеренно выраженными признаками недостаточности кровообращения в покое в малом или большом круге кровообращения и период Б с выраженными гемодинамическими нарушениями, затрагивающими всю сердечно-сосудистую систему;
– выраженные дистрофические тяжелые нарушения гемодинамики, стойкие изменения обмена веществ и необратимые изменения в структуре органов и тканей.
Основные клинические симптомы
Больные жалуются на быструю утомляемость, одышку, учащенное сердцебиение, кашель, боли в правом подреберье и отеки. Ранними симптомами сердечной недостаточности являются мышечная слабость и тяжесть в ногах.
При осмотре больного наблюдается акроцианоз, который сочетается с похолоданием конечностей, отеками разной локализации (чаще на ногах) и одышкой в виде тахипноэ. При прослушивании выявляются тахикардия и нарушения сердечного ритма в виде фибрилляции предсердий и экстрасистолы.
В легких могут прослушиваться застойные хрипы, а также определяется застойная гепатомегалия.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и результатов электрокардио-, допплерэхокардиографии и рентгенографии органов грудной клетки.
Лечение
Оно основано на следующих принципах:
– устранение клинических симптомов хронической сердечной недостаточности;
– улучшение качества жизни больного;
– замедление прогрессирования болезни путем защиты пораженных органов;
– обучение больного и его родственников оказанию неотложной помощи.
Проводится контроль массы тела, ограничиваются употребление жидкости, спиртных напитков и поваренной соли (до 2–3 г в сутки). Необходимо также отказаться от курения и выполнять специальные программы физических тренировок.
Пища больных должна быть калорийной, легкоусвояемой и содержать достаточное количество белков, витаминов, калия и магния, а общая калорийность должна покрываться за счет углеводов, животных и растительных жиров.
Не рекомендуются острые продукты и продукты, вызывающие вздутие кишечника, а также жареная пища.
В декомпенсированной стадии ограничивается количество пищи (от 750 г до 1,2 кг).
Медикаментозное лечение должно быть дифференцированным и адекватным состоянию больного, к нему относятся 5 классов лекарственных средств:
– ингибиторы ЛПФ;
– бета-адреноблокаторы;
– диуретики;
– сердечные гликозиды;
– антагонисты альдостерона. Хирургическое лечение в настоящее время не получило широкого распространения.
Санаторно-курортное лечение не противопоказано при I и II стадии без отеков. К основным лечебным курортным средствам относятся климатолечение, углекислые лечебные ванны, радоновые, йодобромные и другие ванны, ЛФК, дозированная ходьба и лечебное питание. Больной должен постоянно находиться под динамическим врачебным наблюдением.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние – кровоизлияние в подпаутинное пространство. Чаще всего оно возникает у лиц молодого возраста. Одной из основных причин является разрыв аневризмы головного мозга. Этому может способствовать физическое и эмоциональное напряжение, а также травмы головного мозга.
Основные клинические симптомы
В начале заболевания появляются внезапные сильные головные боли, психомоторное возбуждение, больной мечется, кричит, хватается руками за голову. Возникают гиперемия лица, повышение температуры тела, ригидность затылочных мышц, симптомы Кернига и Брудзинского. В ликворе определяются примесь свежей крови и повышение давления, вероятность летального исхода составляет 30 %.
Диагностика
Постановка окончательного диагноза производится на основании анамнестических и клинических данных и результатов исследования спинномозговой жидкости, компьютерной томографии, ЭхоЭГ и ультразвуковой допплерографии.
Внутримозговое кровоизлияние
Это кровоизлияние в ткань мозга, которое чаще всего происходит в бассейне средней мозговой артерии в области внутренней капсулы и базальных ядер. Это может быть следствием диапедеза или разрыва сосуда. Излившаяся кровь раздражает мозговые оболочки, что приводит к очаговым и менингеальным симптомам. Возникает отек головного мозга, повышается внутричерепное давление, нарушаются сознание и жизненно важные функции дыхания и сердечно-сосудистой системы.
Основные клинические симптомы
Заболевание начинается внезапно в момент физического или эмоционального напряжения.
Возникает острейшая головная боль, больной теряет сознание и падает, развивается кома. Артериальное давление повышено, дыхание хрипящее, появляются позывы на рвоту, наблюдается багрово-синий цвет лица, голова повернута в сторону противоположную параличу. Носогубная складка на стороне поражения сглажена, угол рта опущен, щека «парусит». Выявляется гемоплегия, тонус мышц снижен, парализованные конечности падают, как плети. В 1-й день температура тела может подняться до 41 °C, на 2–3-й день могут развиться отек легких и пролежни.
Диагностика
При дополнительном исследовании глазного дна обнаруживают геморрагии. Давление ликвора повышенно, в 1-й день наблюдается примесь крови, а после 3-го дня – ксантохромия.
Инфаркт мозга
Инсульт (ишемический инсульт) – острое нарушение мозгового кровообращения, которое сопровождается стойким нарушением функций мозга. Он возникает в связи с полным или частичным поступлением крови в мозг по какому-либо сосуду в результате тромбоза, эмболии, спазма сосудов, патологии магистральных сосудов или резкого падения артериального давления.
Наиболее тяжелая форма – геморрагический инсульт.
Ишемический инсульт характеризуется стойким нарушением кровообращения в головном мозге вследствие непроходимости одного или нескольких сосудов, расположенных интра– и экстракраниально.
Для ишемического инсульта характерны определенные признаки. Возникает он у людей пожилого возраста. Артериальное давление до развития инсульта нормальное или пониженное, имеют место поражение сосудов сердца, сетчатки глаза, инфаркт миокарда в анамнезе и нарушения сосудистого ритма. Часто возникает внезапное или постепенно нарушение мозгового кровообращения, в 1-е сутки выражены очаговые, а не общемозговые симптомы. Постепенно угнетается сознание, вторичный стволовой синдром отсутствует или происходит медленное его развитие при полушарном развитии инфаркта. При стволовой локализации сознание относительно сохраняется.
Церебральная ишемия заключается в необратимых изменениях уже через 5–8 минут. Вокруг очага ишемии находится зона «ишемической полутени», в которой нервные клетки не функционируют, но еще жизнеспособны. При неблагоприятном течении происходит массивная гибель нейронов. При ишемическом инсульте наблюдается тяжелое течение.
Диагностика
Окончательный диагноз подтверждается результатами, полученными с помощью компьютерной и магниторезонансной томографии, ультразвуковой допплерографии, ЭхоЭГ и исследования свертывающей системы крови.
Лечение
Главное – немедленное лечение, особенно в первые 3–6 часов от начала заболевания. Нужно создать все условия для больного в первые часы, когда диагноз еще не установлен. Его необходимо положить на спину, слегка приподняв голову, снять, если есть, съемные протезы и расстегнуть одежду, а при наличии рвоты повернуть голову на бок.
Больные подлежат госпитализации в специализированные отделения, за исключением агонизирующих и нетранспортабельных больных.
Недифференцированная терапия направлена на сохранение жизни больного. Это поддержка дыхания, заключающаяся в обеспечении проходимости дыхательных путей, очистке полости рта, удалении слизи из верхних дыхательных путей и подаче увлажненного кислорода. Кроме того, по показаниям проводится введение воздуховода, интубация, ИВЛ и трахеотомия с отсосом слизи.
Для профилактики пневмонии вводятся антибиотики.
Ликвидация острых сердечно-сосудистых нарушений производится при гипертензии введением анаприлина, дибазола или клофелина. При артериальной гипотензии вводятся кортикостероиды в сочетании с норадреналином, кордиамином и мезатоном. По показаниям назначаются сердечные гликозиды.
Для снятия отека мозга применяются маннитол, лазикс и дексаметазон.
Метаболические процессы в мозге корректируются введением пирацетама, глицина и др.
В качестве дифференцированного лечения при геморрагических инсультах к голове прикладывают лед, к ногам – теплые грелки, внутривенно капельно вводят 100 мл аминокапроновой кислоты мл 4–6 раз в сутки, а также применяют контрикал, викалин и децинон. Для предупреждения спазма мозговых сосудов вводят 2 мл 2 %-ного раствора лидокаина.
При субарахноидальных кровоизлияниях назначается постельный режим на 3 недели, систолическое давление удерживается не выше 130–150 мл, объем потребляемой жидкости ограничивается. По показаниям назначаются антикоагулянты и оксигенаторы, а также при аневризмах и желудочковых кровоизлияниях производятся хирургические операции.
Большое значение придается уходу в период постельного режима, предупреждению пролежней, обеспечению питания и проведению восстановительного лечения.
Последствия цереброваскулярных болезней
При геморрагических и ишемических инсультах неврологическая симптоматика в резидуальном периоде может быть сходной.
Основными симптомами являются гемипарезы и нарушения чувствительности на противоположной стороне, страдает также и речь.
Реабилитационные мероприятия направляются на устранение этих дефектов. В специализированных центрах проводятся курсы лечебной гимнастики, массаж, физиопроцедуры, бальнеотерапия и логопедические занятия.
Больным назначается медикаментозное лечение, улучшающее микроциркуляцию (курантил, кавинтон и др.) и понижающие свертываемость крови (аспирин и др.), снижающие спастичность (баклофек), а также антидепрессанты, витамины, биостимуляторы и ноотропные средства.
Атеросклероз
Атеросклероз – заболевание, протекающее хронически, поражающее артерии эластического или мышечно-эластического типа и характеризующееся отложением и накоплением в интиме менолипопротеидов с разрастанием соединительной ткани и образованием фиброзных, атеросклеротических бляшек.
Его развитию способствуют ожирение, диабет, алкоголизм, курение, стрессовые состояния, подагра и наследственные факторы.
Атеросклероз возникает при патологически высоких концентрациях триглицеридов, холестерина и атерогенных липопротеидов, которые при нарушении проницаемости эндотелия и интимы сосудов накапливаются в них. При образовании бляшек различают следующие стадии: стадию липоидоза, когда в интиме сосудов накапливаются липопротеиды, и стадию липосклероза, когда появляются бляшки. Затем они распадаются и суживают просвет сосудов – это стадия атероматоза, а отложение солей кальция в бляшках название атерокальцинозом. Бляшка сужает просвет сосуда и препятствует движению крови.
К факторам, способствующим развитию гиперлипопротеинемии, относятся нарушения функции печени, кишечника и эндокринных желез. Проникновению атерогенных липопротеидов в интиму артерии способствуют увеличение проницаемости эндотелия, уменьшение выделения холестерина, активация перекисного окисления липидов, сокращение образования эндотелием простациклина и вазодилатирующие факторы.
Основные клинические симптомы
При атеросклерозе наибольшее значение имеет поражение крупных сосудов: аорты, коронарных артерий сердца, мозга и почек, а также мезентеральных сосудов и сосудов нижних конечностей.
Диагностика
Независимо от симптоматики и локализации атеросклеротического поражения выявляются нарушения липидного обмена: увеличение содержания в крови холестерина, липопротеидов пониженной плотности, триглицеридов и др.
Лечение
Оказывается воздействие на факторы, вызывающие развитие заболевания: отказ от вредных привычек, обеспечение здорового образа жизни и режима рационального питания.
При составлении диеты обеспечивается следующее:
– уменьшение общей калорийности пищи, особенно при ожирении;
– уменьшение содержания в рационе жира и продуктов, богатых холестерином;
– ограничение продуктов, задерживающих холестерин, и экстрактивных веществ.
Из медикаментозных средств назначаются препараты, тормозящие синтез холестерина (клофибрат, липантил и др.), а также средства, снижающие синтез холестерина (пентоксифиллин и его препараты) и уменьшающие всасывание его в кишечнике (холестирамин).
Используются также и препараты, регулирующие отложение холестерина в стенки сосудов (пролактин и аргинин).
Атеросклероз нижних конечностей
Это заболевание возникает при развитии оклюзионного процесса в подвздошно-бедренной артерии и характеризуется хронической ишемией конечностей.
Основные клинические симптомы
Наблюдаются боли при ходьбе в области икроножных мышц, возникает перемежающая хромота, а также отмечается исчезновение пульса на бедренных артериях.
Диагностика
Окончательный диагноз подтверждается ослаблением пульсации на периферических артериях, а пальцы стоп бледные и холодные или цианотичные. Ультразвуковая допплерография выявляет снижение артериального давления и скорости кровотока.
Лечение
Проводится как консервативное, так и оперативное лечение. Из оперативных вмешательств применяется шунтирующие операции артерий.
К средствам консервативного лечения относятся полный отказ от курения, инфузии реополиглюкина, препараты с ангиопротекторным и сосудорасширяющим действием, а также дезагреганты. Назначаются продектин, ацетилсалициловая кислота, трентал, ношпа, андекалин, вазапростан и др.
Синдром рейно
При синдроме Рейно отмечается спазм мелких артерий дистальных отделов конечностей, реже кончика носа и языка.
Основные клинические симптомы
Характерным является зябкость пальцев (обычно верхних конечностей), чаще всего поражение бывает симметричным. В последующем нарушается трофика тканей, появляются отек кожи и цианоз, а на ногтевых фалангах наблюдаются мелкие участки некроза.
Диагностика
Постановка окончательного диагноза производится на основании холодовой пробы и данных, полученных с помощью капилляроскопии ногтевого ложа и электротермометрии.
Лечение
Назначаются никотиновая кислота, ксантинола никотинат и трентал. Для снижения сосудистого тонуса применяется коринфар. Кроме того, используются альфа-адреноблокаторы и алкалоиды спорыньи.
Применяются также дезагреганты (ацетилсалициловая кислота) и витамин Е. помимо этого, назначаются физиопроцедуры, например ультразвук на кисти.
Флебит и тромбофлебит
Тромбофлебит – воспаление внутренней оболочки вены с образованием тромба. Это связано с гиперкоагуляцией, изменением стенки в результате воспаления или травмы либо с нарушением оттока крови в связи со снижением скорости кровотока при ослаблении мышечной системы. Воспалительный процесс может возникнуть как в поверхностных, так и в глубоких венах.
Предрасполагающими факторами для развития тромбофлебита могут быть хирургические операции, роды, хронические воспалительные процессы, ожирение, варикозное расширение вен, аллергия и опухоли.
Часть тромба фиксируется у стенки вены, а его головка может быть свободной и флюктуировать. В случае его отрыва может возникнуть тромбоэмболия.
Основные клинические симптомы
Они сводятся к появлению тянущих болей в пораженной конечности. При осмотре наблюдается болезненный инфильтрат. Может определяться отек голени и стопы. Иногда развивается субфебрильная температура. При проведении диагностических проб положительный симптом Хоманса наблюдается болезненность при тыльном сгибании стопы, симптом Левенберга – резкая болезненность в икроножной мышце при повышении давления в манжетке до 60–80 мл рт. ст.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных и результатов ультразвуковой допплерографии.
Лечение
При ограниченном тромбофлебите вен голени без отека назначаются эластическое бинтование конечности, повязки с гепариновой мазью, бутадиеновая мазь, а также реопирин, бутадион и ацетилсалициловая кислота внутрь.
В случае выраженного болевого синдрома с распространением на бедро больному показана госпитализация для проведения оперативного лечения в связи с опасностью развития тромбоэмболии.
Варикозное расширение вен нижних конечностей
Различают первичное и вторичное расширение вен. Последнее возникает в результате перенесенного тромбофлебита.
Провоцирующими факторами могут быть наследственная неполноценность клапанного аппарата, врожденная слабость соединительной ткани и эндокринные факторы, а также профессиональные вредности, связанные с длительным пребыванием в вертикальном положении.
Основные клинические симптомы
Наблюдаются чувство тяжести в ногах, наличие расширения вен и гиперпигментация в области внутренней лодыжки.
Осложнениями могут быть кровотечение и острый тромбофлебит.
Диагностика
Для подтверждения окончательного диагноза проводят специальные пробы на проходимость глубоких вен и недостаточность клапанного аппарата. Кроме того, выполняется ультразвуковое исследование – дуплексное сканирование.
Лечение
Назначается постоянное ношение эластического бинта или чулок. Не рекомендуется длительно нахождение в вертикальном положении. Кроме того, показано хирургическое лечение, которое дает хорошие результаты.
Геморрой
Геморрой – заболевание, сопровождающееся увеличением кавернозной ткани прямой кишки, возникающее в результате нарушения регуляции притока и оттока крови к ним, что приводит к застою крови.
Основными причинами его развития являются малоподвижный образ жизни, запоры и опухоли прямой кишки.
Геморрой может быть наружным (геморроидальные узлы покрыты кожей) и внутренним (геморроидальные узлы покрыты слизистой оболочкой).
Основные клинические симптомы
При наружном геморрое вокруг анального отверстия располагаются небольшие узлы. Обычно основными жалобами являются болезненность при дефекации и зуд в области анального отверстия. Иногда возникает тромбоз узла, особенно при употреблении острой пищи и алкоголя. Кроме того, в этом месте появляется уплотнение синюшного цвета.
Внутренний геморрой характеризуется появлением узлов выше сфинктера в толще нижнего отдела прямой кишки. Появляются боли при дефекации, чувство тяжести и жжения, а также зуд в области анального отверстия. Нередко при дефекации появляется кровотечение. При воспалении внутренних узлов боль усиливается, часто происходит выпадение внутренних узлов с их тромбозом.
В этих случаях появляется резкая боль, узел синеет и может изъязвляться. Если не производится вправление, возникает некроз, сопровождающийся кровотечением.
Геморрой осложняется трещинами заднего прохода, язвами, свищами, дерматитами и мокнущими экземами.
Диагностика
При постановке окончательного диагноза большое значение имеют типичные клинические симптомы, а также данные рентгенологического и эндоскопического исследования прямой и ободочной кишки.
Лечение
Диетическое лечение направлено на предупреждение запоров и ежедневный стул. Назначается большое количество овощей и фруктов, а также легкие слабительные (сена, крушина). После дефекации обязательно проводится туалет области анального отверстия теплой кипяченой водой. Кроме того, назначаются свечи с анестезином.
При выпадении узлов больному предписываются постельный режим, послабляющая диета, смазывание узлов мазью с анестезином и антибактериальное лечение. При некрозе узлов, их выпадении и кровотечении назначается их хирургическое удаление.
При своевременном лечении и удалении нагноившихся узлов прогноз благоприятный.
Гипотензия
Гипотензия представляет собой понижение артериального давления. Различают ортостатическую гипотензию и гипотензию, вызванную лекарственными средствами. Заболевание также может быть физиологическим и патологическим.
Физиологическая гипотензия может наблюдаться при адаптации организма в условиях высокогорья или тропического климата, а также у спортсменов. Она носит обратимый характер и часто сопровождается ортостатическим синдромом.
При первичной артериальной гипотензии большое значение имеют наследственные факторы, перинатальная патология, хроническая инфекция, гиподинамия и переутомление.
Основные клинические симптомы
Типичными признаками развития гипотензии являются жалобы на утомляемость, слабость, головную боль и боли в области сердца. Отмечается потеря сознания в вертикальном положении. Симптоматическая гипотензия может констатироваться у больных при гипотиреозе, болезни Аддисона, гиперинсулизме, нефротическом синдроме, хронической сердечной недостаточности и кардиомиопатии. Она может быть острой при шоке и сердечной недостаточности или возникать на фоне медикаментозной терапии.
Диагностика
Постановка окончательного диагноза производится на основании имеющихся характерных симптомов и показателях артериального давления.
Лечение
При снижении давления ниже 80/30 мл рт. ст. назначают 2,5–5 мг этафедрина 1–3 раза в день или подкожно в виде 1 %-ного раствора, 1 %-ный раствор фенилэфрина подкожно или внутримышечно. Больным рекомендуется избегать резких движений при вставании, длительного пребывания в одном положении, больших перерывов в еде и пребывания в душных помещениях. Если на фоне синдрома вегетативной дисфункции отмечается снижение давления, применяют ноотропил курсами 2–3 раза в год.
Болезни органов дыхания
Острый назофарингит
Возникновение острого назофарингита (насморка) обусловлено распространением воспалительного процесса на слизистую оболочку носа. Для развития заболевания основное значение имеют понижение общей реактивности организма и активация микрофлоры в полости носа. Нередко способствующим фактором является переохлаждение.
Основные клинические симптомы
В клинике острого катарального ринита различают 3 стадии:
– I стадия – сухая (раздражение);
– II стадия – серозные выделения;
– III стадия – слизисто-гнойные выделения.
Острый насморк начинается с ощущения сухости, жжения и царапания в носу и глотке, появляется чиханье. Нарушается носовое дыхание, ухудшаются обоняние и вкус, появляется обильное истечение водянистой мокроты. На 4–5 день она становится слизисто-гнойной. Через 8–14 дней наступает выздоровление. Если процесс распространяется на глотку, развивается острый ринофарингит, который у детей часто осложняется острым средним отитом.
Диагностика
Постановка окончательного диагноза производится на основании имеющихся симптомов.
Лечение
Проводится амбулаторное лечение. Часто абортивное течение возникает при назначении тепловых процедур (горячий чай и горчичники на икроножные мышцы).
Острый фарингит
Острое воспаление глотки в большинстве случаев распространяется из нижней ее части и носовой полости при остром хроническом воспалении глотки, носа и придаточных пазух, а также при его обострении.
Этиологическим фактором нередко являются стрептококки, диплококки, пневмококки и другая (часто непатогенная) микрофлора.
Основные клинические симптомы
Появляются неприятные ощущения в носоглотке, часто наблюдаются скопления слизистого отделяемого, которое иногда приобретает кровянистый вид.
Возникает головная боль в затылке, носовое дыхание обычно затруднено, появляется гнусавость (особенно у детей). Если воспалительный процесс распространяется на слизистую оболочку слуховых труб, возникают пощелкивание, боль в ушах и понижение слуха по типу ухудшения звукопроведения. У детей отмечается повышение температуры, особенно при распространении воспалительного процесса на гортань и трахею. Продолжительность заболевания составляет от нескольких дней до 2 недель.
Острый неспецифический ринофарингит отличается от дифтерийного процесса отсутствием налетов, при подозрении необходимо обследование на дифтерию.
Лечение
Основное лечение такое же, как и при насморке.
При выраженной температурной реакции назначаются антибактериальные препараты. Местно применяются дезинфицирующие и сосудосуживающие капли. Кроме того, проводят витамино-и физиотерапию.
Острый тонзиллит
Острый тонзиллит (ангина) – поражение лимфоидной ткани глоточного кольца. В зависимости от локализации поражения различают следующие его виды:
– ангина нёбных миндалин;
– гормонная ангина;
– ангина носоглоточной миндалины;
– ангина боковых валиков. Возбудителем острого тонзиллита могут быть тиреоидные кокки, а способствующим фактором является переохлаждение. Инфицированная ангина сопровождается многими инфекционными заболеваниями. Она может быть грибковой при кандидозах и вызываться спирохетой (ангина Симановского – Плаута – Венсана).
Основные клинические симптомы
Острый тонзиллит протекает тяжело на фоне высокой температуры, развиваются выраженная интоксикация, озноб и мышечная слабость.
Чаще встречается лакунарная ангина: сначала появляются гиперемия и инфильтрация, а затем фолликулы или налеты.
Диагностика
Постановка окончательного диагноза производится на основании жалоб, объективной картины и данных микробиологических исследований материала, взятого с миндалин.
Лечение
Основное лечение направлено на борьбу с бактериальным агентом, вызывающим развитие острого тонзиллита: антибиотики, десенсибилизирующие и витаминные препараты. Проводится местное лечение в виде полосканий и ингаляций. Рекомендуются постельный режим и щадящая диета.
Острый ларингит и трахеит
Острое воспаление гортани (ларингит) часто является продолжением воспаления слизистой оболочки носа или глотки, в том числе при кори, коклюше, гриппе, тифе или ревматизме.
Ларингит может быть катаральным, подсвязочным (ложный круп), в виде гортанной ангины (подслизистый ларингит), а также возможно развитие абсцедирующей (флегмонозной) формы.
Основные клинические симптомы
При катаральном ларингите появляются охриплость, зуд и сухость в горле, сначала возникает сухой кашель, затем с мокротой, а также развивается дисфония (вплоть до афонии). Лечение предусматривает режим щажения гортани (режим молчания), прекращаются прием острой и холодной пищи, употребление спиртных напитков и курение. На шею накладывается согревающий компресс. Кроме того, назначаются ингаляции с антибиотиками.
В случае развития подскладочного ларингита поражается подголосовая область. Чаще всего он наблюдается у детей в возрасте 2–5 лет и характеризуется как ложный круп. Он начинается внезапно, приступом лающего кашля, появляется свистящее дыхание, выражена инспираторная одышка, ногти и видимые слизистые цианотичные. Ребенок при этом мечется. Отмечается втяжение мягких тканей яремной ямки, над– и подключичных пространств и эпигастральной области. Это состояние может длиться до 30 минут. Затем появляется потливость, ребенок засыпает, а утром просыпается почти здоровым, однако приступ может повториться.
Лечение
Проводятся общегигиенические (вентиляция и увлажнение воздуха комнаты, где находится ребенок) и лечебные мероприятия. Ребенку дается теплое молоко. Назначаются горячие ножные ванны и отхаркивающие средства внутрь. Приступ удушья может прекратиться, если коснуться задней стенки глотки. Если он не проходит, проводится трахеоскопия.
Грипп
Грипп – острое инфекционное заболевание, вызываемое вирусом гриппа и характеризующееся поражением верхних дыхательных путей. Он протекает в виде эпидемии. Различают 3 вида вирусов гриппа – А, В и С. Чаще всего возникают эпидемии гриппа типа А, он очень изменчив. Несмотря на выработку иммунитета к одному типу вируса А, возникают вспышки заболеваемости, вызванные другими типами вируса. Вирус С вызывает вспышки, сменяющиеся периодом затишья на 3–4 года. Вирус С вызывает спорадические случаи. Иммунитет после перенесенного гриппа сохраняется на 1–3 года.
Основные клинические симптомы
Инкубационный период продолжается от нескольких часов до 2 суток. Характерна острота начала заболевания: озноб, общее недомогание, подъем температуры с болью в суставах и мышцах. Появляются боль в глазах, саднение в горле, насморк и кашель. Характерными являются инъекции склер, иногда гиперемия лица и шеи, а также повышенное потоотделение. При осмотре зева определяется гиперемия слизистой оболочки зева.
Диагностика
Постановка окончательного диагноза производится на основании эпиданамнеза и данных о наличии эпидемии. В межэпидемический период грипп встречается редко. Для подтверждения диагноза также производится вирусологическое исследование.
Лечение
Больных изолируют от окружающих в отдельную комнату или ставится ширма. Во время повышенной температуры соблюдается постельный режим, назначаются обильное питье, молочно-растительный стол и поливитамины. Наиболее эффективны противогриппозный гамма-глобулин и лейкоцитарный интерферон в носовые ходы (в первый дни от начала заболевания). Кроме того, назначаются 500 мг ремантадина 3 раза в день и антигриппин, содержащий 0,5 мг ацетилсалициловой кислоты, 0,3 мг аскорбиновой кислоты, 0,02 мг димедрола, 0,02 мг рутина, 0,1 мг лактата кальция. Последнее средство применяется в течение 5 дней. Эффективным также является смазывание оболочки носа 0,25 %-ной оксолиновой мазью.
При развитии ринита назначаются сосудосуживающие мази, для облегчения кашля используют противокашлевые средства (пертуссин, тусупрекс и др.). Полезны также и щелочные ингаляции.
Антибактериальные препараты назначаются при возникновении осложнений и для их профилактики.
Профилактика
Основные профилактические меры в межэпидемический период заключаются в вакцинации населения. Для экстренной профилактики в период эпидемий назначаются интерферон, ремантадин и оксолиновая мазь. По медицинским показаниям проводится госпитализация.
Пневмонии
Пневмония – воспаление легочной ткани. Причиной ее развития могут быть бактерии (стафилококк, стрептококк, пневмококк и др.), вирусы и аденовирусы, а также риккетсии, микоплазмы, аллергены и химические вещества.
Для возникновения пневмонии необходим комплекс факторов, например попадание слизи в легкие из верхних дыхательных путей, вместе с которой в бронхи могут проникать патогенные микроорганизмы. Кроме того, способствующим фактором является ослабление иммунной защиты организма. Существуют также лимфогенный и гематогенный пути проникновения инфекции. Воспалительный процесс в легочной ткани различен, зависит от типа возбудителя, местной и общей реакции и протекает по-разному.
При неспецифическом воспалении различают очаговые, инфильтративные и деструктивные изменения. При остром воспалении в легких в связи с поражением альвеол нарушается газообмен и снижается эффективность питания миокарда желудочков сердца. По протяженности процесса в легких различают сегментарные, долевые и тотальные с одно– и двусторонними пневмониями.
Основные клинические симптомы
При пневмонии сочетаются следующие характерные симптомы:
– острое начало болезни;
– сильное повышение температуры;
– одышка;
– кашель (сначала сухой, а затем влажный);
– боль в грудной клетке (при вовлечении плевры);
– частый пульс;
– повышенная потливость;
– при тяжелых пневмониях возникает дыхательная недостаточность;
– укорочение перкуторного звука над участком воспаления;
– аускультативно снижение бронхофонии и наличие разнокалиберных хрипов;
– со стороны крови лейкоцитоз и ускорение СОЭ;
– высевание патогенной флоры из мокроты;
– рентгенологическое определение затемнения легочной ткани.
В зависимости от распространенности процесса различают очаговую и крупозную пневмонию.
Очаговая пневмония (бронхопневмония) начинается остро или подостро. Ее возникновению могут предшествовать ОРВИ или трахеобронхит. Характерным признаком является повышение температуры, общая слабость, головная боль и боль в груди или под лопаткой, а также сухой кашель с появлением небольшого количества мокроты на 3–4-й день. Имеются скудные физические данные, в аускультативной картине преобладают разнообразные хрипы. Рентгенологически определяется чередование очагов воспаления с более темными участками ателектаза и светлыми зонами воспаления.
Крупозная пневмония характеризуется классическими симптомами: поражением доли или ее сегментов с вовлечением плевры. Начинается она остро с повышения температуры до 38–40 °C, озноба и резкой слабости.
Больные также жалуются на боль в грудной клетке на стороне поражения, одышку и кашель (сначала сухой, через 2–3 дня с выделением ржавой мокроты).
Отмечается лихорадочный румянец лица с цианотичным оттенком на стороне поражения, отставание одной половины грудной клетки при дыхании, перкуторно – притупление ясного легочного звука с тимпаническим оттенком, аускультативно ослабление везикулярного дыхания в сочетании с крепитацией, в период разгара – шум трения плевры, бронхиальное дыхание.
Осложнениями пневмонии могут быть абсцедирование, эмпиема плевры, плеврит и инфекционнотоксический шок, а также дыхательная и сосудистая недостаточность.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и результатов рентгенологического исследования. Клинические признаки пневмоний часто зависят от возбудителя.
Стрептококковая пневмония. Часто развивается как вторичное осложнение вирусной или другой инфекции. Распространяется нисходящим или лимфогенным путем. Начинается остро с озноба, реже постепенно с катара верхних дыхательных путей, затем присоединяется кашель с выделением слизисто-гнойной мокроты и одышкой. На рентгенограмме легких видны мелкие сливающиеся «пятна».
Пневмококковая пневмония. Характеризуется острым началом, ознобом, повышением температуры и кашлем (сначала сухим, а затем влажным, с ржавой вязкой мокротой), а также гиперемией лица и акроцианозом. В легких отмечаются влажные хрипы, рентгенологически определяется гомогенное затемнение участка легкого. Со стороны крови наблюдаются ускорение СОЭ и повышенный лейкоцитоз.
Пневмония, вызванная палочкой инфлюэнцы. Обычно это вторичная инфекция: поражаются мелкие бронхи, бронхиолы и альвеолы, в которых содержится серозный экссудат, иногда геморрагического характера.
Пневмония, вызванная смешанной бактериальной флорой. Характеризуется высокой температурой тела, кашлем с выделением гнойной мокроты и одышкой. Над воспаленными участками легких прослушиваются разнокалиберные влажные хрипы. Из мокроты могут высеваться кишечная палочка, стафилококк, стрептококк, пневмококк и другие микроорганизмы.
Пневмония, вызванная клебсиеллами. Течение заболевания острое, но может быть и хроническим. Состояние больных тяжелое, выражены симптомы интоксикации, возникают кашель с большим количеством слизистой или слизисто-гнойной мокроты, одышка и акроцианоз. Рентгенологически определяются сливные тени с участками просветления.
Пневмония, вызванная микоплазмой. Заболевание начинается с трахеобронхита или фарингита. Характерным признаком является продолжительный сильный кашель с умеренным количеством вязкой мокроты и скудными физикальными данными.
Лечение
Показаниями к госпитализации являются тяжелые осложненные формы и наличие сопутствующих заболеваний. В течение лихорадочного периода и 3 дней после нормализации температуры назначается постельный режим. Питание больных полноценное с большим количеством витаминов и микроэлементов.
Из медикаментозных средств назначаются антибиотики широкого спектра действия, фторхинолоны, макролиды и цефалоспорины. Продолжительность антибиотикотерапии – весь период гипертермии и в течение 3–4 дней после падения температуры.
В комплексной терапии используются бронхолитические и дезинтоксикационные средства, антиоксиданты и иммуномодуляторы, а также средства, улучшающие микроциркуляцию.
При отсутствии положительного эффекта от лечения в течение первых дней производят смену антибактериального препарата. Для ускорения ликвидации воспалительного процесса применение антибиотиков сочетается с сульфаниламидами. Физические методы не назначаются при выраженной интоксикации, повышенной температуре, кровохарканье и застойной сердечной недостаточности.
При улучшении состояния назначается лечение, включающее в себя массаж грудной клетки, лечебную физкультуру, ингаляции с противовоспалительными средствами, электрофорез с 5 %-ным раствором хлорида кальция и лидазы.
В случае тяжелой интоксикации на фоне этиотропной терапии проводятся экстракорпоральное облучение крови больного ультрафиолетовыми лучами, плазмофорез.
Санаторно-курортное лечение после острой пневмонии осуществляется в местных санаториях, эффективно также лечение на курортах с сухим и теплым климатом.
При адекватном лечении острая пневмония завершается выздоровлением к концу 3–4-й недели.
Острый бронхит
Острый бронхит – воспаление трахеобронхиального дерева, характеризующееся острым течением и диффузным обратимым поражением слизистой оболочки бронхов.
Причины острого бронхита могут быть следующими:
– вирусы (грипп, парагрипп, аденовирусы, риновирусы, респираторно-синцитиальный вирус и др.) и микоплазмы;
– бактерии (стафилококки, стрептококки, кишечные палочки и др.);
– физические и химические факторы (горячий, холодный или сухой воздух, пылевые частицы, пары кислот и щелочей и др.).
Вторичный бронхит может развиться на фоне других заболеваний легких, обмена веществ и инфекционных болезней, а также при нарушении кровообращения.
Факторами, предрасполагающими к возникновению острого бронхита, могут быть переохлаждение, злоупотребление алкоголем, курение, нарушение носового дыхания и деформация грудной клетки.
Основные клинические симптомы
Для бронхита характерны острое начало, кашель, хрипы в легких, нейтрофильный лейкоцитоз и ускорение СОЭ.
Острый бронхит развивается внезапно, появляются слабость, повышение температуры, учащение сердцебиения и симптомы раздражения слизистой оболочки верхних дыхательных путей, а также кашель, сопровождающийся появлением мокроты, и боль в нижних отделах грудной клетки. Иногда наблюдаются такие симптомы бронхиальной обструкции, как уменьшение или исчезновение продуктивности кашля, экспираторная одышка и цианоз. В фазе выдоха появляются хрипы.
Различают острый, затяжной и рецидивирующий бронхиты. Осложнениями острого бронхита могут быть острая пневмония, бронхоэктазия, острая дыхательная недостаточность и острое легочное сердце с развитием правожелудочковой сердечной недостаточности.
Диагностика
На рентгенограмме могут определяться расширения и нечеткость корней легких, а также усиление легочного рисунка. При спирографии и пневмотахометрии выявляется снижение скоростных показателей легочной вентиляции.
Лечение
Наличие бронхиальной обструкции является показанием для госпитализации. Больному назначаются постельный режим при наличии температурной реакции, полноценное питание и щелочные минеральные воды.
Этиотропное лечение заключается в антибактериальной терапии с учетом характера возбудителя для уменьшения сухого надсадного кашля. Назначают противокашлевые средства, горчичники и другие симптоматические средства. Антибактериальное и противовоспалительное действие оказывают антибиотики типа «Биопарокс» и др.
Из физиотерапевтических методов лечения рекомендуется применять парафиновые или грязевые аппликации, аэроионизацию дыхательных путей антибиотиками, содой и ромашкой, а также электрофорез кальция на грудную клетку. Назначаются массаж грудной клетки, в первые 10 дней статические дыхательные упражнения с последующим подключением динамических упражнений. Реабилитационные мероприятия для больных проводятся в санаториях, расположенных в лесных зонах.
Вазомоторный и аллергический ринит
Аллергический ринит – воспалительное заболевание слизистой оболочки носа, сопровождающееся комплексом симптомов в виде насморка, чихания, зуда, отека слизистой оболочки носа.
Различают острый эпизодический, сезонный и персистирующий аллергический ринит.
Острые симптомы ринита могут возникнуть в результате эпизодического контакта с ингаляционными аллергенами (слюна кошки, моча крыс, продукты жизнедеятельности клещей, домашней пыли и др.).
Этот ринит расценивается как эпизодический аллергический ринит.
Во время цветения растений возникает другой вид ринита – сезонный аллергический ринит на пыльцу трав и деревьев.
При воздействии бытовых аллергенов возникает персистирующий аллергический ринит, возникающий при сенсибилизации к бытовым аллергенам (клещи домашней пыли, тараканы, перхоть животных и др.).
Диагностика
Дифференциальная диагностика аллергического и вазомоторного ринита приведена в табл. 10.
Лечение
К немедикаментозному лечению относится элиминация аллергенов. Лекарственное лечение заключается в назначении интраназальных глюкокортикоидов и антигистаминных препаратов. Целесообразен также прием препаратов кальция и витаминов.
Следует помнить, что при вазомоторном рините сосудосуживающие капли оказывают отрицательное воздействие на течение заболевания.
Таблица 10
Диагностика аллергического и вазомоторного ринита
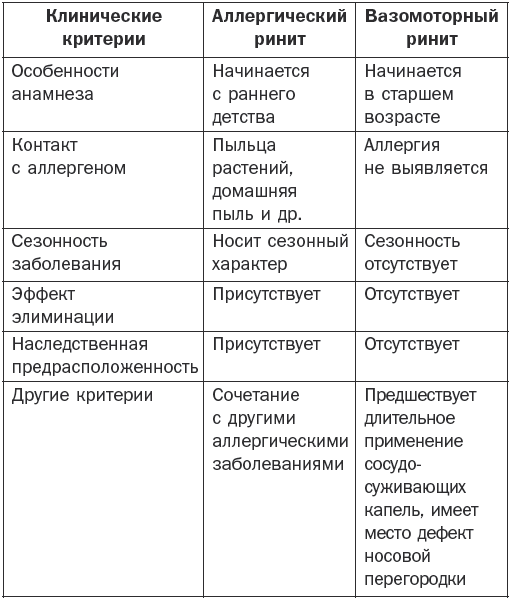
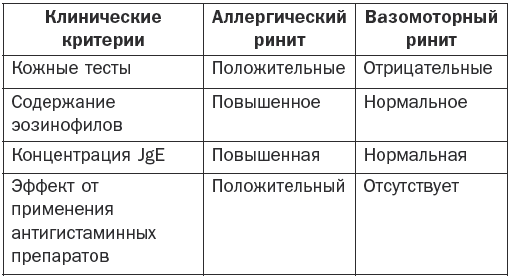
Хронический ринит
Хронический ринит протекает в виде катаральной, гипертрофической или атрофической формы.
Основными причинами заболевания являются частые острые воспаления в полости носа, раздражающие воздействия внешней среды в виде пыли и газа, воздействие сухого или влажного воздуха, колебания его температуры. Часто хронический ринит является симптомом других хронических заболеваний (гайморита, фронтита, этмоидита) или наличия инородных тел.
Основные клинические симптомы
Катаральная форма характеризуется затруднениями носового дыхания и умеренными выделениями из носа. Периодически возникают нарушения дыхания через нос. Заложенность одной половины носа является постоянной и больше выражена в той его половине, которая находится ниже. Это заметно в положении на боку. Характерно отделяемое из носа – слизистое и в небольшом количестве. А при обострении процесса оно становится гнойным и обильным. Отмечается также временное нарушение обоняния, что связано с увеличением количества слизи.
Хронический гипертрофический насморк. Характерными симптомами являются постоянное затруднение носового дыхания, обильное слизисто-гнойное отделяемое, утолщение слизистой оболочки носа, особенно нижней раковины и в меньшей степени средней. При отоскопии отмечается гиперемия слизистой оболочки. Понижение обоняния часто приобретает необратимый характер, кроме того, нарушается вкус. Из-за заложенности носа появляется гнусавость с изменением тембра голоса. Возникает полипозное перерождение слизистой оболочки (чаще всего в среднем и верхнем носовых ходах).
Хронический атрофический ринит. Он развивается в результате воздействия газов, пара и пыли (особенно силикатной, цементной и табачной пыли). У детей он часто возникает после перенесения инфекционных заболеваний, а также при конституциональной предрасположенности. При данной форме заболевания характерно образование корок в носу из-за высыхания и прилипания слизисто-гнойного отделяемого к слизистой оболочке.
Лечение
Необходимо устранение возможных эндо– и экзогенных факторов, поддерживающих насморк. Лекарственная терапия проводится зависимости от формы насморка, а хирургическое лечение, физио– и климатотерапия – по показаниям.
При хроническом катаральном рините применяют вяжущие вещества и тепловые процедуры. При небольшой гипертрофии производят прижигания химическими веществами или конхотомию – частичную резекцию гипертрофированных отделов носовых раковин.
Атрофический ринит лечится симптоматически, производятся орошение носовой полости дезинфицирующими растворами и смазывание слизистой оболочки носа йодом с глицерином 1 раз в день в течение 10 дней.
Хронический фарингит
Он подразделяется на простой, гипертрофический и хронический атрофический фарингит. Чаще всего заболевание поражает людей среднего и пожилого возраста. Мужчины болеют чаще гипертрофической формой, а женщины болеют реже, у них в основном регистрируется атрофическая форма.
Основные клинические симптомы
При простой и гипертрофической формах катарального воспаления появляются жалобы на саднение, щекотание и першение, которые приводят к постоянному покашливанию, отхаркиванию и проглатыванию скапливающегося содержимого (особенно по утрам). Эти явления выражены в большей степени при гипертрофическом фарингите.
При атрофической форме заболевания основными жалобами являются ощущения сухости в глотке при продолжительном разговоре, затруднение глотания и неприятный запах из глотки. А простой хронический фарингит характеризуется гиперемией и отечностью слизистой оболочки глотки.
Лечение
Проводятся устранение местных и общих причин заболевания, исключение возможных раздражающих факторов и лечение имеющихся хронических заболеваний.
Местное лечение заключается в орошениях слизистой оболочки глотки для очищения ее от слизи и корок в виде ингаляций, смазывания или введения капель. При гипертрофической форме фарингита применяют полоскание 0,5 %-ным раствором гидрокарбоната натрия. Отечность слизистой уменьшается с помощью смазывания 1 %-ным раствором танина. Крупные гранулы можно удалять с помощью криовоздействия.
При лечении атрофического фарингита слизисто-гнойное отделяемое смывается с поверхности глотки изотоническим 200 мл раствора хлорида натрия с добавлением нескольких капель йода.
Хронический синусит
Это заболевание представляет собой воспаление слизистой оболочки миндалины околоносовых придаточных пазух. Часто оно возникает как осложнение ринита, гриппа, кори или скарлатины. Различают хронический гайморит, фронтит (воспаление лобной пазухи), этмоидит (воспаление решетчатого лабиринта) и сфеноидит (воспаление клиновидной пазухи).
Причиной развития синусита являются хронические инфекции носоглотки.
Заболевание может быть одно– и двусторонним с вовлечением пазух с одной или обеих сторон. Чаще всего поражается верхнечелюстная пазуха, затем решетчатая, лобная и клиновидная. Отмечается волнообразное течение с периодами ремиссий и обострений.
Основные клинические симптомы
К основным симптомам относятся боль в области носа и переносицы, иногда отмечается отечность лица и века на соответствующей стороне. Выделения часто гнойные, обоняние снижается, носовое дыхание невозможно или затруднено.
При затрудненном оттоке гноя воспалительный процесс переходит на соседние ткани.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных и результатов риноскопии, зондирования и рентгенографии.
Лечение
Проводится консервативное лечение, назначаются антибиотики, сосудосуживающие препараты, ингаляции аэрозолей, соллюкс, УВЧ-терапия.
При отсутствии положительного эффекта назначается внутриносовое оперативное вмешательство.
Хронический тонзиллит
Хронический тонзиллит – воспаление нёбных миндалин. Предпосылкой для его возникновения и развития являются анатомо-топографические и гистологические особенности миндалин, а также нарушение биологических процессов и функционирования защитно-приспособительных механизмов в тканях миндалин. В случае хронического тонзиллита в глубоких отделах лакун обнаруживаются различные формы патогенной микрофлоры, часто возникает аутоинфекция.
Возникновению тонзиллита способствуют перенесенные ангины. Часто происходит аутоинфицирование из хронических очагов инфекции.
Основные клинические симптомы
Для хронического тонзиллита характерны частые ангины. Чаще всего обострение происходит 2–3 раза в год, однако случаи заболеваемости могут регистрироваться 5–6 раз в год.
Основными симптомами являются частые ангины в анамнезе, ощущение неловкости или инородного тела в горле при глотании и сухость. Появляются жалобы на быструю утомляемость, вялость, головную боль, понижение трудоспособности и субфебрильную температуру.
При осмотре миндалин и окружающей ткани определяют валикообразные утолщения краев задних и передних дужек, нередко сращения и спайки их с миндалинами и треугольной складкой. У детей миндалины большие, у взрослых – меньше. Их поверхность может быть разрыхленной (особенно у детей). Характерным для хронического тонзиллита является наличие в виде пробок гнойного содержимого в лакунах, которые имеют неприятный запах. Часто происходит увеличение регионарных лимфатических узлов.
Простая форма тонзиллита. Она характеризуется отсутствием явлений интоксикации и ухудшением состояния в периоде между ангинами.
Токсико-аллергическая форма. Помимо основных симптомов, наблюдаются признаки интоксикации и аллергизации, которые характеризуются субфебрильной температурой, повышенной утомляемостью, болями в суставах, сердце и функциональными расстройствами других органов. Кроме того, появляются изменения со стороны гематологических, биохимических и иммунологических показателей.
Течение сопутствующих заболеваний при хроническом тонзиллите отягощается.
Лечение
Оно определяется его формой. Обычно начинают с консервативного лечения – промывания антисептическими растворами. При отсутствии положительного эффекта после проведения 3–4 курсов производится удаление миндалин.
При токсико-аллергической форме рекомендуется удаление миндалин.
Из физиотерапевтических методов применяется магнитотерапия.
Хронический ларингит и ларинготрахеит
Хронические воспалительные заболевания гортани и трахеи являются продолжением острых заболеваний. Они возникают часто при длительном перенапряжении голосового аппарата.
Различают катаральный, гиперпластический и атрофический хронический ларингит.
При катаральном ларингите определяется застойная гиперемия слизистой оболочки гортани, выраженная в области обоих голосовых складок.
Хронический гиперпластический ларингит характеризуется гиперплазией слизистой оболочки гортани, которая может возникать на отдельном участке или диффузно поражать слизистую оболочку. Основными жалобами являются хрипота или полное отсутствие голоса, при этом голосовые складки неравномерно утолщаются.
При ларингоскопии обнаруживается увеличение слизистой оболочки, часто симметричное с обеих сторон гортани.
Хронический атрофический ларингит часто сочетается с атрофией слизистой оболочки носа и глотки, которая развивается после перенесенных заболеваний. Определенное значение имеют запыленность и загазованность окружающей среды, а также курение и злоупотребление алкоголем.
Отмечаются жалобы больных на ощущение сухости, першения или инородного тела, а также на прогрессирующую дисфагию. При откашливании в мокроте могут быть прожилки крови из-за нарушения слизистой эпителия гортани в момент кашлевого толчка.
Лечение
В первую очередь необходимо устранение провоцирующих факторов: исключение курения и раздражающих веществ в пище, а также соблюдение голосового режима. В гортань вводятся антибиотики с гидрокортизоном, масляные ингаляции и др.
При атрофическом ларингите назначаются средства, разжижающие мокроту. В зависимости от причины, вызвавшей заболевание, применяются и другие методы лечения.
Хронический бронхит
Хронический бронхит – диффузное воспалительное заболевание бронхов, характеризующееся волнообразным течением с периодами обострений и ремиссий и преобладанием среди симптомов кашля, выделения мокроты и одышки.
Основными причинами развития этого заболевания являются курение, загрязненная атмосфера, неблагоприятные профессиональные факторы (токсические пары и газы, высокие и низкие температуры воздуха, высокая концентрация пыли, присоединение инфекции).
Хронический бронхит может быть следствием острого бронхита, застоя в малом круге кровообращения или ограниченных хронических заболеваний легких.
При этой форме бронхита происходит нарушение механизма защиты респираторного тракта от неблагоприятных внешних воздействий с развитием стойкой бронхиальной обструкции и появлением грубых фибринозных изменений стенок дыхательных путей, которое сопровождается их стенозированием и облитерацией. Это приводит к прогрессирующей дыхательной недостаточности, которая при прогрессировании процесса сопровождается правожелудочковой недостаточностью.
Основные клинические симптомы
В начале заболевания преобладает кашель, который усиливается в холодное время года и сопровождается выделением слизисто-гнойной мокроты. В легких прослушивается жесткое дыхание. Обострения характеризуются субфебрильной температурой, усилением кашля и увеличением количества гноя в мокроте. Для обструктивного хронического бронхита характерна одышка при физической нагрузке, уменьшающаяся при откашливании мокроты. Кашель при этом малопродуктивный, часто возникает при воздействии неспецифических раздражителей. Характерны удлиненный вдох и сухие хрипы (особенно при форсированном дыхании).
Диагностика
Постановка окончательного диагноза производится на основании характера кашля и рентгенологической картины с выявлением мелкосетчатого рисунка и пневмосклероза в базальных отделах.
Функциональные исследования внешнего дыхания выявляют нарушения бронхиальной проходимости.
При развитии дыхательной недостаточности определяются нарушения газообмена.
Лечение
Основное лечение заключается в устранении внешних причинных факторов и обеспечении высококалорийного питания. Важное место в лечении занимает антибактериальная терапия, воздействующая на выделенную микрофлору, с определением чувствительности к ней. Проводится монотерапия, а также эффективно эндобронхиальное введение. Кроме того, назначаются сульфаниламидные препараты.
При затяжных течениях хронических бронхитов используются иммунокоррегирующие препараты (Т-активин, нуклеинат натрия).
Кроме того, применяются биогенные стимуляторы (алоэ, стекловидное тело) и адаптогены (пантокрин, корень женьшеня и др.).
Для улучшения проводимости бронхов применяются бронхоспазмолитики и адреномиметики. Для стимуляции бронхов необходимы обильное питье, отхаркивающие, муколитические и мукорегулирующие средства, а также проведение эндобронхиальных промываний и позиционного массажа.
Полное выздоровление возможно на ранних стадиях заболевания.
В сухое время года в стадии ремиссии рекомендуется санаторно-курортное лечение. Противопоказаниями являются дыхательная недостаточность II–III степени и застойная сердечная недостаточность.
Хронический обструктивный бронхит
Это заболевание представляет собой хроническое диффузное неаллергическое воспаление бронхов, ведущее к нарушению легочной вентиляции по обструктивному типу и проявляющееся кашлем, одышкой и выделением мокроты. В табл. 11 приведены факторы риска, повышающие вероятность развития обструктивного бронхита.
Таблица 11
Факторы риска при обструктивном бронхите
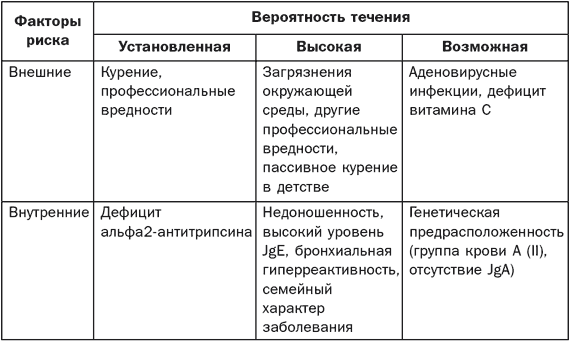
Основные клинические симптомы
При обструктивном хроническом бронхите основными признаками являются кашель с выделением мокроты и одышка.
В начале заболевания кашель возникает в утренние часы. Вскоре после пробуждения он обычно сопровождается небольшим выделением мокроты, которая имеет слизистый характер, а при присоединении инфекции – гнойный. Одышка возникает и присоединяется через нескольких месяцев от начала заболевания и постепенно нарастает. После откашливания мокроты ощущение затрудненного дыхания исчезает. При обострении процесса одышка сопровождается свистящим дыханием. При дальнейшем прогрессировании процесса появляются головная боль, бессонница, повышенная потливость (особенно после еды) и мышечные подергивания.
При осмотре выявляются цианоз кожи и видимых слизистых оболочек, удлиненный выдох и жесткое дыхание, которые при наличии эмфиземы может быть ослабленным. В легких прослушиваются свистящие и влажные хрипы.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и результатов обследования. При рентгенографии определяются сетчатый пневмосклероз и признаки эмфиземы легких.
Особое диагностическое значение имеют выявление бронхиальной обструкции и ее динамика при проведении тестов с бронходилататорами (?#2-агонистами или холинолитиками). Имеют место изменения ЭКГ, у части больных отмечается компенсаторное увеличение эритроцитов.
Лечение
Показаниями к госпитализации являются обострение заболевания и необходимость проведения хирургического лечения. Назначается высококалорийная диета с повышенным содержанием белков, жиров, витаминов и микроэлементов.
В период обострения проводится антибактериальная терапия: применяются антибиотики широкого спектра действия с учетом чувствительности к ним микрофлоры. Методы их введения могут быть различными, наиболее эффективно – через бронхоскоп. Реактивность организма повышают витаминно-минеральные комплексы и иммуномодуляторы (Т-активин, тималин, интерферон, иммуноглобулины).
Хирургическое лечение назначается в случае появления легочного кровотечения и сегментарных бронхоэктазов, а также при локальных поражениях. Из физических методов реабилитации наиболее эффективными являются аэрозольтерапия и индуктотерапия.
В фазе реконвалесценции оправданы скипидарные ванны, а в период ремиссии – радоновые, углекислые и хвойные.
Препаратами первого ряда являются антихолинергические. Они показаны при всех степенях хронического обструктивного бронхита. Одним из наиболее распространенных препаратов является атровент, который назначается ингаляционно.
Применяются также антихолинергические препараты и ?#2-агонисты короткого действия, по показаниям – системные кортикостероиды (при тяжелой бронхиальной обструкции).
В теплое время года показано лечение на Черноморском побережье Кавказа, в лесных зонах или высокогорных курортах.
Астма
Бронхиальная астма представляет собой хроническое заболевание дыхательных путей, сопровождающееся гиперреактивностью бронхов к различным раздражителям и генерализованной их обструкцией, обратимыми спонтанно или под воздействием лечения.
Причины развития аллергического процесса при бронхиальной астме могут быть следующими:
– аллергены животного происхождения (клещи, домашняя пыль, шерсть, пух, перо, выделения домашних животных, дафнии и выделения тараканов);
– грибковые аллергены, пенициллин, другие антибиотики, витамины, аспирин, негормональные противовоспалительные препараты и вакцины;
– ксенобиотики (марганец, никель, хром, формальдегид) и др.
Манифестацию аллергической реакции провоцируют повторный контакт с аллергеном, поражающие респираторный тракт вирусы, микоплазмы, легионеллы, хламидии, глистные инвазии и загрязнение воздуха токсическими веществами (табачный дым), а также метеорологические изменения.
Основные клинические симптомы
Астма развивается после состояния предастмы, которое характеризуется острым и хроническим бронхитом, острой пневмонией с явлениями бронхоспазма в сочетании с вазомоторным ринитом, крапивницей и др. Приступу астмы может предшествовать период предвестников в виде чиханья, зуда и спазматического кашля.
Для приступа астмы характерны следующие симптомы:
– экспираторная одышка;
– чувство сдавливания в груди;
– хрипы, слышные на расстоянии;
– кашель с выделением скудной мокроты;
– облегчение после приема эуфиллина;
– вынужденное положение (ортопноэ);
– раздувание крыльев носа;
– набухание шейных вен;
– акроцианоз;
– уменьшение экскурсии грудной клетки.
При обследовании больного выявляют жесткое везикулярное дыхание с удлиненным выдохом и рассеянные сухие хрипы.
Легкое интермиттирующее течение бронхиальной астмы (I стадия) характеризуется приступами удушья, носящими кратковременный характер, которые возникают не чаще 1 раза в месяц. Ночные симптомы отмечаются не чаще 2 раз в месяц. В межприступный период больной чувствует себя хорошо. Показатели скорости выдоха и объема форсированного выдоха составляют не менее 85 % от стандартных значений.
Легкое персистирующее течение бронхиальной астмы (II стадия) характеризуется наличием приступов удушья чаще 1 раза в неделю, но не ежедневно. Обострения могут нарушать физическую активность и сон, ночные приступы происходят не чаще 2 раз в месяц. Показатели скорости выдоха и объема форсированного выдоха составляет не менее 80 % от обычных суточных колебаний.
Среднетяжелое течение бронхиальной астмы (III стадия) характеризуется приступами в период обострения, ночные приступы происходят 2–3 раза в неделю. Ухудшаются качество жизни, физическая активность и сон больных. Показатель скорости выдоха и объема форсированного выдоха составляют 60–80 % от должных величин, а их суточные колебания – 20–30 %. Ремиссия может длиться до 3 месяцев, однако приступы легко купируются бронхолитиками.
Тяжелое течение бронхиальной астмы (IV стадия) характеризуется ежедневными приступами, купирующихся бронхолитиками, кортикостероидами.
Физическая активность больных ограничена. Показатели скорости выдоха и объема форсированного выдоха составляют менее 60 %, а их суточные колебания – более 30 %. Период ремиссии длится менее 1–2 месяцев.
Среди осложнений астмы выделяется астматический статус, который представляет собой тяжелый приступ удушья с нарушением дренажной функции бронхов. Различают 3 стадии астматического статуса:
– I стадия – затянувшийся приступ, который характеризуется резистентностью к симпатомиметикам, синусовой тахикардией и дистанционным сухим хрипом на фоне аускультативной картины в легких;
– II стадия – дыхательная недостаточность по обструктивному типу, к симптомам предыдущей стадии добавляются прогрессирующая бронхиальная обструкция, дегидратация, кислородное голодание и феномен «немых легких».
– III стадия – так называемая гипоксемическая кома.
Диагностика
Для постановки окончательного диагноза большое значение имеет выявление симптомов в виде возникающей одышки, свистящих хрипов, кашля и ощущения «заложенности» в грудной клетке. Проводится оценка функции легких путем спирометрии или пикфлоуметрии для выявления и определения бронхиальной обструкции.
В общем анализе крови наблюдаются ускорение СОЭ и эозинофилия. При исследовании мокроты выявляются эозинофилия, спирали Куршмана, кристаллы Шарко – Лейдена. Рентгенологически определяются расширения и нечеткость корней легких, эмфизема легких и диффузный пневмосклероз. Кроме того, проводятся различные аллергологические тесты и исследования функции внешнего дыхания с применением бронхоконстриктивных тестов.
Лечение
Основные принципы лечения заключаются в выявлении факторов риска, уменьшении их воздействия, лечении обострения и подборе лечебных препаратов.
Лекарственные средства подразделяются на препараты поддерживающей терапии, препараты, обеспечивающие контроль за астмой (предупреждение симптомов) и препараты симптоматической терапии для облегчения симптомов бронхиальной астмы.
Препараты для симптоматической терапии подразделяются на короткодействующие ?#2-агонисты, системные кортикостероиды, антихолинергические препараты, метилксантины короткого действия, комбинированные короткодействующие бронходилататоры (?#2-агонисты и антихолинергические препараты).
Для базисного лечения назначают препараты, которые принимают ежедневно. Они необходимы для проведения контроля над астмой, поскольку они влияют на основной патогенетический механизм воспаления. Предпочтение отдается ингаляционному введению кортикостероидов: это эффективно контролирует астму.
При I ступени бронхиальной астмы назначаются профилактические ингаляционные ?#2-агонисты короткого действия.
При II ступени применяются ингаляционные кортикостероиды или ?#2-агонисты длительного действия, а также крамоны и антилейкотриеновые препараты.
На III ступени к терапии ингаляционным кортикостероидам присоединяются пролонгированные теофиллины и пероральные ?#2-агонисты короткого действия, с помощью которых купируются приступы астмы.
При IV ступени целью лечения является достижение минимальной выраженности клинических симптомов при наименьшей потребности в ?#2-агонистах: ингаляционные кортикостероиды в больших дозах с присоединением пролонгированных бронходилататоров.
Лечение астматического статуса
При легком приступе астмы вводятся метилксантины (эуфиллин, теофиллин) или их сочетание с симпатомиметиками, которые лучше применять ингаляционно. В случае приступов средней тяжести используются бронхоспазматические средства в инъекциях. Дозировку глюкокортикоидов увеличивают, назначают инъекции симпатомиметиков и введение метилксантинов.
При тяжелых приступах применяют гидрокортизон (125–250 мг), преднизолон (30–90 мг) или дексаметазон (4–8 мг). После купирования приступа проводится поддерживающая терапия.
В случае возникновении астматического состояния необходима срочная госпитализация для проведения реанимационных мероприятий. При его лечении противопоказано введение транквилизаторов, седативных и наркотических средств в связи с угнетением дыхательного центра.
Бронхоэктатическая болезнь
Бронхоэктатическая болезнь – заболевание, вызываемое глубоким деструктивным поражением всей стенки бронхов с выраженным их расширением. Бронхоэктазы могут быть врожденными и приобретенными. Причиной развития первых являются врожденные аномалии стенки бронхов, а вторых – хронический бронхит, пневмония, туберкулез легких, пневмокониозы, опухоли, попадание инородных тел и иммунопатологические заболевания легочной системы. Они также возникают при нарушении бронхиальной проходимости и повышении внутрибронхиального давления при кашле.
Основные клинические симптомы
Отмечаются симптомы интоксикации, выражающиеся в повышении температуры тела, потливости, слабости, онемении и истощении. Характерен также длительный постоянный кашель с отхождением гнойной мокроты, возникающий при пробуждении и вечером. Мокрота отходит полным ртом, особенно при позиционном дренаже. При отстаивании она разделяется на 2 слоя: верхний – вязкий, со слизью и нижний – с гнойным осадком. Количество мокроты может составлять 0,5 л и более.
Обычно у таких больных отмечаются снижение веса, бочкообразная грудная клетка, ногти имеют форму часовых стекол, а также происходит деформация пальцев в виде барабанных палочек. Над пораженной областью наблюдается притупление перкуторного звука, жесткое дыхание, влажные хрипы, уменьшающиеся после отхождения мокроты.
Диагностика
Постановка окончательного диагноза производится на основании типичных клинических симптомов. Для бронхоэктазов характерным является ячеистый рисунок, который выявляется на рентгенограммах и при томографии. Кроме того, большое значение имеют данные бронхографии.
Лечение
Назначается высококалорийная диета с повышенным содержанием белков и умеренным ограничением жиров, богатая витаминами и микроэлементами, а при обострении – постельный режим. По показаниям необходима госпитализация.
Кроме того, назначаются большие дозы антибиотиков с учетом чувствительности к ним. Эффективно введение их через бронхоскоп в очаги поражения. Больным рекомендуется несколько раз в день проводить позиционный дренаж, а также назначаются отхаркивающие и бронхоспазмолитические средства (препараты теофиллина, адреномиметические средства). При отсутствии положительного эффекта от консервативной терапии рекомендуется хирургическое лечение, которое не назначается при диффузном поражении легких, дыхательной недостаточности и необратимых изменениях паренхиматозных органов. Прогноз зависит от формы заболевания и распространенности процесса.
Абсцесс легких и средостения
Абсцесс легких – заболевание, сопровождающееся некрозом легочной ткани с гнойным содержимым, окруженным грануляционной тканью, и зоной перифокальной инфильтрации.
Причиной возникновения абсцесса легких могут быть золотистый стафилококк, стрептококк группы А, бактероиды, анаэробные кокки, микобактерии и грибки. Предрасполагающими факторами являются алкоголизм, наркомания, иммунодефицитные состояния, сахарный диабет, инородные тела в дыхательных путях, желудочно-пищеводный рефлюкс, операции на желудке и пищеводе.
В зависимости от механизма различают постпневматические, обтурационные, аспирационные, гематогенно-эмболические, лимфогенные и травматические абсцессы легких.
Они могут возникать в результате проникновения инфекции путем бронхогенного инфицирования, контактного распространения из соседних органов, гематогенного распространения из различных очагов инфекции, а также лимфогенным путем при фурункулах верхней губы, флегмоне дна полости рта или распаде опухоли в легких.
Основные клинические симптомы
До прорыва гноя имеют место тяжелая интоксикация, температурная реакция с ознобами, проливным потом и одышка. После прорыва в бронх наблюдаются улучшение состояния, уменьшение интоксикации и большое количество мокроты после кашля (от 100 мл). Клинические симптомы связаны часто с местом прорыва абсцесса:
– в плевральную полость;
– в бронх;
– в бронх и плевральную полость.
После прорыва в бронх, полного опорожнения абсцесса и адекватного лечения наступает выздоровление через 6–8 недель с образованием рубца в дальнейшем.
При прорыве абсцесса в плевральную полость состояние больного ухудшается, нарастают явления токсикоза, усиливается одышка, притупление легочного звука имеет четкую горизонтальную границу, а пораженная половина отстает в акте дыхания (формируется эритема плевры).
При невозможности выздоровления возникает хронический абсцесс легкого, когда полость абсцесса не спадается, а ее стенки утолщаются. Осложнениями могут быть возникновение новых гнойных очагов, пиопневмоторакса (при прорыве абсцесса), развитие абсцессов в другие органы, пневмосклероз, легочное кровотечение и амилоидоз внутренних органов.
Диагностика
Постановка окончательного диагноза производится на основании результатов рентгенографии, компьютерной томографии, бактериологического и цитологического обследования мокроты, бронхоскопии и бронхографии.
Лечение
Комплексное лечение включает в себя общеукрепляющую терапию, коррекцию иммунологической реактивности, обеспечение дренирования очагов деструкции и антибактериальную терапию. При отсутствии положительного эффекта проводится хирургическое вмешательство.
Лечение проводится в условиях стационара.
Прогноз при остром абсцессе благоприятный с облитерацией полости абсцесса и выздоровлением. При хроническом абсцессе развивается дыхательная и сердечно-легочная недостаточность.
Пиоторакс
Пиоторакс – это скопление гноя в плевральной полости. Пиопневмоторакс является чаще всего осложнением гнойного процесса в соседних органах, а также при пневмонии, абсцессе легкого, нагноившемся эхинококке, гнойных кистах легкого, нагноительных процессах в брюшной полости, травмах и ранениях.
Основные клинические симптомы
Тяжелая и бурная картина развивается при внезапном прорыве гноя, каверне или абсцессе легких, а также при прорыве гноя в легкие. Больной может погибнуть в результате остро развившейся дыхательной и сердечной недостаточности. Обычно при наличии гноя в плевральной полсти отмечаются высокая температура с ознобами и проливным потом, боль в груди и общая слабость. В случае накопления большого количества гноя в плевральной полости легкое сдавливается, а органы средостения смещаются в противоположную сторону, это вызывает одышку и цианоз слизистых оболочек.
Определяются характерные для плеврального выпота симптомы:
– отставание соответствующей половины грудной клетки при дыхании;
– расширение и выбухание межреберных пространств при большом количестве экссудата;
– притупление перкуторного звука и ослабление дыхания над местом расположения гнойного выпота.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и результатов рентгенологического, бронхографического обследований и плевральной пункции, произведенной в месте наибольшего притупления перкуторного звука.
Лечение
Основное лечение проводится в стационарных условиях с применением аспирации гнойного экссудата, промыванием плевральной полости, назначением массивной антибактериальной терапии. В тяжелых случаях выполняется дренирование плевральной полости, а при отсутствии улучшения – торакотомия для ликвидации дефекта в плевральной полости и обработка стенок эритемы.
Дыхательная недостаточность
Дыхательная недостаточность – патологическое состояние, которое характеризуется нарушением нормальной оксигенации крови или нарушением выделения двуокиси углерода, что приводит к гиперкапнии (недостаточности выделения углекислоты из крови).
Различают острую и хроническую дыхательную недостаточность.
Имеются следующие причины развития дыхательной недостаточности:
– альвеолярная гиповентиляция, сопровождающаяся уменьшением напряжения кислоты в альвеолах;
– вентиляционно-перфузионное нарушение с повышением уровня углекислого газа в артериальной крови;
– шунтирование венозной крови справа налево при пороках сердца.
– нарушение диффузии или альвеолярно-капиллярного блока.
Различают 2 формы дыхательной недостаточности: вентиляционную и паренхиматозную. Они могут возникать самостоятельно или в виде смешанных форм. По типу развития различают острую и хроническую формы недостаточности.
Острая форма характеризуется быстро развивающимися нарушениями газообмена с появлением острого респираторного ацидоза. Эта форма характеризуется:
– угнетением центров, регулирующих дыхание;
– функциональной недостаточностью дыхательных мышц при различных заболеваниях;
– уменьшением дыхательного экссудата при травмах грудной клетки или воспалительных процессах в ней;
– асфиксией вследствие наличия инородных тел в дыхательных путях или аспирации слизи;
– нарушением биомеханики дыхания в связи с уменьшением дыхательной поверхности легких;
– состояниями, при которых острая дыхательная недостаточность развивается как конечный этап паренхиматозной недостаточности.
К паренхиматозной острой дыхательной недостаточности относятся:
– локальные нарушения бронхиальной проводимости, вызванные развитием ателектазов или бронхиальной обструкции;
– изменения легочного кровообращения при эмболии сосудов малого круга кровообращения;
– нарушения диффузии кислорода через альвеолярно-капиллярную мембрану вследствие развития альвеолярного отека и микроателектазов в легких, усугубляющих развитие альвеолярного отека.
Основные клинические симптомы
Обычно проявляются симптомы основного заболевания. Дыхательная недостаточность проявляется экспираторной или смешанной одышкой, возникающей при физической нагрузке или тяжелой дыхательной недостаточности в состоянии покоя. Отмечается цианоз, обусловленный кислородной недостаточностью, особенно характерен цианоз языка, свидетельствующий о наличии гипоксемии. О развившемся легочном сердце и легочной гипертензии могут свидетельствовать цианоз, сонливость, набухание шейных вен, инспираторная одышка, кардиалгия и учащенное сердцебиение.
Различают 3 степени тяжести дыхательной недостаточности.
I степень характеризуется непереносимостью нагрузок, превышающих их обычный объем. В покое показатели форсированного выдоха и газовый состав крови не нарушены. Частота дыхательных движений не превышает 20 раз в минуту, а после дозированной нагрузки составляет 26–28 раз в 1 минуту.
II степень характеризуется ограничением переносимости привычных нагрузок. В состоянии покоя частота дыхательных движений учащается (25 раз в минуту), изменяются также показатели функции внешнего дыхания и газового состава крови. После дозированных физических нагрузок появляются недомогания и цианоз, нарастает частота дыхательных движений и сердечных сокращений.
III степень характеризуется появлением признаков дыхательной недостаточности. Частота дыхательных движений превышает 30 раз в минуту, ухудшаются изменения показателей функции внешнего дыхания, возможно развитие гипоксемической комы.
Осложнениями дыхательной недостаточности могут быть легочное сердце и сердечно-сосудистая недостаточность.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов определения функции внешнего дыхания.
Лечение
Первоочередным мероприятием является обеспечение проходимости дыхательных путей, альвеолярной вентиляции и оксигенации крови.
Для этого выполняется следующее:
– для улучшения бронхиального дренажа стимулируется кашель, больной переворачивается с бока на бок, используются отхаркивающие средства, аспирация через интубационную трубку или трахеостому;
– оксигенотерапия воздушной смесью кислорода (не менее 18 часов в сутки через нос);
– по показаниям искусственная вентиляция легких;
– введение антибактериальных препаратов;
– коррекция вводно-электролитного баланса и нарушений гемодинамики (оксигенотерапия, мочегонные и др.).
Болезни органов пищеварения
Кариес зубов
Кариес зубов – заболевание, сопровождающееся прогрессирующим разрушением твердых тканей зуба. К факторам, приводящим к разрушению эмали и дентина, относятся нарушение качества питания и недостаточность витаминов (особенно витаминов D и группы В) и полноценного белка.
Кроме того, в эндемичных по фтору областях число заболеваний кариесом значительно выше.
Основные клинические симптомы
В начальном периоде на поверхности эмали появляются пятна беловатого, желтовато-коричневого или серого цвета. При поверхностном осмотре имеется только дефект эмали, при среднем – дефекты эмали и дентина, при глубоком кариесе поражается весь слой дентина.
При кариесе возникает боль при воздействии различных раздражителей (химических, термических или механических). Если не проводить лечение, поражается пульпа зуба, а затем может возникнуть периодонтит.
Лечение
Оно проводится врачом-стоматологом.
Пульпит
Пульпит – воспаление пульпы зуба, возникающее в результате нелеченного кариеса зуба.
Основные клинические симптомы
Появляется приступообразная боль, иррадиирущая в висок, ухо и глотку. В начале заболевания приступы болей кратковременные, часто человек не может указать на поврежденный зуб. С развитием процесса они учащаются, увеличивается их продолжительность, а при возникновении гнойного процесса они становятся пульсирующими. На этой стадии боль становится нетерпимой. Пораженный зуб часто имеет глубокую кариозную полость.
Лечение
Если нет возможности направить больного к врачу-стоматологу, в качестве неотложной помощи рекомендуют прополоскать рот теплой водой, очистить зуб от остатков пищи и на пораженную часть положить ватный шарик, смоченный раствором обезболивающих средств (новокаина, лидокаина, тримекаина и др.). Боль в этих случаях не проявляет себя в течение нескольких часов, а в дальнейшем необходимо строчное лечение у стоматолога.
Гингивит
Гингивит – воспаление слизистой оболочки десен, которое возникает при нарушениях обмена веществ, авитаминозах, многих заболеваний крови и внутренних органов. Кроме того, причиной гингивита может быть нерегулярная чистка зубов.
Основные клинические симптомы
Гингивиты могут быть острыми и хроническими. В первом случае наблюдаются повышенная кровоточивость десен, их гиперемия и болезненность во время приема пищи. Кроме того, могут появиться язвы на деснах и неприятный запах изо рта. Хронический гингивит характеризуется утолщением, гипертрофией десен, образованием зубодесневых карманов, в которых задерживается и разлагается пища, что проявляется неприятным запахом изо рта и отложением зубного камня.
Лечение
Воспаленные десны обрабатываются перекисью водорода и антисептическими растворами (фурацилином, отварами трав из календулы, ромашки, в виде орошений, полосканий). Не рекомендуется принимать горячую пищу, пряности, алкогольные напитки и пользоваться съемными протезами.
Общее лечение направлено на устранение основных заболеваний.
Острый пародонтит
Острый пародонтит – заболевание, сопровождающееся деструкцией пародонта и костной ткани альвеолярного отростка.
Основные клинические симптомы
Различают 3 стадии пародонта.
На I стадии появляются зуд, кровоточивость и расстройство чувствительности в области десен, а видимые изменения отсутствуют.
II стадия характеризуется явлениями гингивита и повышенной кровоточивостью десен. Они разрыхлены, появляются зубодесневые карманы. На рентгенограмме в области вершины межзубных и межкорневых перегородок определяется разрежение кортикального слоя кости. Зубы подвижны, при надкусывании ощущается боль.
На III стадии происходит атрофия десен и альвеолярных отростков с обнаженными шейками зубов, а боль при жевании способствует их расшатыванию. На рентгенограмме видна полная атрофия альвеолярного отростка, а зубы со временем выпадают.
Лечение
Проводится комплексное лечение. Общее лечение заключается в повышении защитных сил организма, назначении биогенных стимуляторов, витаминов и рациональном питании. Местное лечение включает в себя снятие зубного камня, промывание десен дезинфицирующими растворами, их массаж, зубное протезирование и рациональный гигиенический уход за деснами.
Пародонтоз
Пародонтоз – заболевание, характеризующееся дистрофическими процессами в связочном аппарате зуба и костной ткани.
Основным симптомом является болезненность в шейке зуба и деснах при отсутствии воспалительных явлений. Пародонтоз развивается чаще всего у больных пожилого возраста и связан с заболеваниями желудочно-кишечного тракта, эндокринными нарушениями, гипертонической болезнью и атеросклерозом.
Лечение проводится врачом-стоматологом.
Боль зубная
Зубная боль возникает при заболеваниях зуба, кариесе, пульпите и периодонтите. При кариесе она появляется при употреблении сладкой, соленой, кислой, холодной или горячей пищи и проходит сразу после устранения вызвавшей ее причины.
Для пульпита характерна самопроизвольная, приступообразная боль, которая отдает в висок или ухо и возникает самопроизвольно.
При периодонтите боль постоянная и локализованная, усиливается при постукивании по больному зубу и надкусывании.
Лечение проводится врачом-стоматологом.
Альвеолит
Альвеолит представляет собой воспаление лунки зуба после его удаления.
Основные клинические симптомы
Возникает боль в лунке зуба, которая покрывается серым налетом или сгустком грязно-серого цвета. В дальнейшем появляются запах изо рта, гиперемия и отечность в области лунки, затем присоединяется лимфаденит и повышается температура тела.
Лечение
Производится обработка лунки раствором перекиси водорода, после чего ее промывают антисептическим раствором. Для обезболивания водится турунда с анестезином. Кроме того, назначаются полоскания теплыми отварами трав.
Острый герпетический (афтозный) стоматит
Это заболевание вызывается вирусом герпеса. Чаще всего оно встречается у детей.
Основные клинические симптомы
В период высыпания афт отмечается повышение температуры в течение 2–3 дней, появляются слюнотечение и сильная боль при приеме пищи. На слизистой оболочке рта возникают афты (везикулы), которые имеют разную величину. Они лопаются и образуют эрозии, корочки и покрытия с беловато-серым налетом и ярко-красным окрашиванием слизистая оболочки десен, которая при этом гиперемирована. Заболевание продолжается от 1 до 2 недель и заканчивается рубцеванием язв.
Лечение
Местно применяются полоскания такими антисептическими средствами, как фурацилин, перманганат калия и отвары трав. Слизистая оболочка рта для обезболивания орошается новокаином или лидокаином.
Внутрь назначается интерферон 4–6 раз в день в виде местных аппликаций, а также препараты кальция, супрастин и др.
Флегмона и абсцесс полости рта
Флегмона – острое, гнойное воспаление клетчатки, располагающейся в области полости рта. А абсцесс представляет собой гнойный очаг, возникающий в результате воспаления, которое вызывается патогенной микрофлорой и возникает при распространении инфекции от зубов при периодонтите, затрудненном прорезывании зуба мудрости, остеомиелите или травме челюсти.
Чаще всего абсцесс формируется в подкожной клетчатке под слизистой оболочкой полости рта или надкостницей. Кроме того, он может локализоваться в толще мягких тканей.
Клиническая картина зависит от локализации процесса.
Основные клинические симптомы
Отмечаются повышение температуры тела, интоксикация, отеки тканей и асимметрия лица. В зависимости от локализации различают:
– абсцесс поднадкостный;
– абсцесс подчелюстной области;
– абсцесс твердого нёба;
– абсцесс и флегмону околоушной жевательной области;
– абсцесс и флегмону подчелюстной области;
– абсцесс и флегмону подъязычной области и дна полости рта;
– абсцесс и флегмону языка и шеечной области.
Лечение
Основное лечение проводится в стационаре путем вскрытия абсцесса.
Глоссит
Глоссит – заболевание языка, проявляющееся катаральным или гнойным воспалением тканей языка.
Основными причинами могут быть травмы, ранения, укусы или аномалии языка, а также различные заболевания, авитаминозы и др.
Основные клинические симптомы
При травматическом глоссите основными жалобами являются жжение в языке и боль при приеме острой пищи. Возникают гиперемия языка, отечность, трещины, язвы и эрозии.
В случае абсцесса языка появляются нарастающие боли при прикосновении, невнятная речь и слюнотечение. Язык увеличивается в размерах, границы припухлости четкие. При флегмоне языка появляется резкая отечность, он выступает из полости рта. Рот полуоткрыт, а отек затрудняет глотание.
Лечение
Основное лечение травматического глоссита направлено на устранение раздражающих факторов и смазывание пораженных участков асептическими средствами.
Абсцессы и флегмоны требуют срочного хирургического вмешательства.
Эзофагит
Эзофагит – воспаление слизистой оболочки пищевода, являющееся осложнением недостаточности кардиального отдела и развивающееся при отравлениях, ожогах или воспалительных заболеваний.
Различают острую, подострую и хроническую формы заболевания. Этимологически выделяют септический, асептический, специфический, неспецифический, механический, медикаментозный, аллергический и лучевой эзофагит. Кроме того, он может быть катаральным, эрозивным, язвенным, флегмонозным, абсцедирующим, некротическим, рубцовым, мембранозным или атрофическим.
Основные клинические симптомы
При остром эзофагите основными симптомами могут быть боль, дисфагия и изжога, а при эрозивном – кровотечение, нагноение и перфорация.
В случае развития фибринозного эзофагита образуются пленки, после отторжения которых появляются язвы и перепонки, закрывающие просвет пищевода и нарушающие прохождения пищи.
Для мембранозного эзофагита характерным является обнаружение пластов слизистой оболочки, которые отрыгиваются с болью. Осложнениями могут быть кровотечения и перфорация.
Основными признаками хронического эзофагита являются жжение за грудиной, дисфагия и боль, которая может быть непродолжительной и похожей на стенокардию.
Диагностика
Постановка окончательного диагноза производится на основании результатов рентгенологического исследования, эзофагофиброгастроскопии и биопсии слизистой оболочки.
Лечение
Основное лечение должно обеспечить купирование гастроэзофагеального рефлюкса, нейтрализацию кислого содержимого и излечение заболевания, послужившего причиной развития эзофагита.
Гастроэзофагеальный рефлюкс
Гастроэзофагеальный рефлюкс – патологическое состояние, характеризующееся клиническими симптомами и признаками поражения пищевода, вызванное забрасыванием в него содержимого желудка и двенадцатиперстной кишки.
Основной причиной его развития являются курение, употребление алкоголя, кофе, мяты и некоторых лекарственных препаратов, а также грыжа пищеводного отверстия диафрагмы. Гастроэзофагеальная болезнь может сопровождать системную склеродермию, дискинезию пищевода, метеоризм, язвенную болезнь и сиалоадениты.
Основные клинические симптомы
Для гастроэзофагеального рефлюкса характерны наличие постоянной или эпизодической изжоги, отрыжки в горизонтальном положении, при натуживании и наклонах вперед, а также дисфагии при проглатывании пищи и выраженной вегетативной дисфункции.
К эзофагеальным симптомам относятся срыгивание, дисфагия, икота, рвота, ощущение кома за грудиной, болезненность за грудиной и отрыжка пенистой жидкостью.
Экстраэзофагеальные симптомы могут выражаться осиплостью голоса, приступами удушья, кашлем и икоты, а также эрозиями на языке.
Диагностика
Решающим методом при постановке диагноза является фиброгастроскопия. Кроме того, рентгенологически выявляется спонтанный рефлюкс баритовой взвеси до верхнего уровня отверстия грудной клетки.
Лечение
Рекомендуется коррекция объема, частоты (4–6 раз в сутки) и времени приема пищи (последний раз за 3 часа до сна). Исключаются кислые фруктовые соки, чеснок, лук, перец, кофе, шоколад и жирные блюда. Необходимо снизить содержание в рационе жиров и повысить количество белков. Назначаются антациды, прокинетики (мотилиум, церукал и др.), ингибиторы протонной помпы (омепразол и др.) и Н2-блокаторы (фамотидин) при длительности курса лечения не менее 8 недель.
Из физических методов реабилитации используются импульсные токи. Положительный эффект достигается также с помощью иглорефлексотерапии и щелочных минеральных вод.
Курортное лечение проводится при неактивной фазе заболевания.
Дискинезия пищевода
Дискинезия пищевода – функциональное расстройство с нарушением его моторной функции, которое возникает в результате нарушения центральной и периферической регуляции. Она сопутствует миопии и заболеваниям желудочно-кишечного тракта, а также возникает в случае повреждения нервно-мышечного аппарата пищевода при ряде хронических заболеваний.
Основные клинические симптомы
Появляются загрудинная боль (как во время, так и после нее), ощущение кома в груди, изжога, отрыжка и рвота. Симптомы исчезают ночью. Провоцирующими факторами являются физические и психические перенапряжения, эмоциональные нагрузки, а также горячая или холодная пища, специи, употребление алкоголя и курение.
Диагностика
Наиболее информативными методами являются рентгенография и эзофаготокимографическое исследование.
При гиперкинетической форме проводится лечение основного заболевания, а при гипокинетической назначаются прозерин, карбахолин и общеукрепляющая терапия.
Язва желудка и двенадцатиперстной кишки
Язвенная болезнь представляет собой хроническое заболевание, основным проявлением которого является образование язвы в желудке или двенадцатиперстной кишке. Это мультифакторное заболевание.
Предрасполагающими факторами являются генетические и нервно-психические факторы, вредные привычки, лекарственные воздействия и инфекции (Helicobacter pylori).
Основные клинические симптомы
Наблюдаются болевой и астеноневротический синдромы, синдром ацидизма, повышение кислотообразующей функции желудка, язвенный дефект или рубцовые изменения слизистой желудка, а также инфицирование Helicobacter pylori.
Для болевого синдрома характерна тройная цикличность: связь боли с приемом пищи, временем суток и временем года.
Заболевание протекает с периодами обострения и ремиссии. По отношению ко времени приема пищи различают ранние (через 15–20 минут после еды), поздние (через 1,5–2 часа после еды), голодные и ночные боли. В период обострения они возникают ежедневно, натощак, уменьшаясь или исчезая после приема пищи при язвенной болезни через 0,5–1 час, при поражении двенадцатиперстной кишки – через 1,5–2,5 часа.
Для диспептического синдрома характерно наличие синдрома ацидизма. Обычно рвота возникает на высоте болей и приносит облегчение.
При развитии астеноневротического синдрома появляются кардиалгия, головная боль и нарушение сна. При осмотре выражены симптомы парасимпатикотонии (бледность, брадикардия, гипотония и др.), язык обложен, определяется болезненность в эпигастральной области. При язвенной болезни желудка боли появляются в зависимости от локализации язвы.
Язва луковицы двенадцатиперстной кишки чаще развивается у мужчин, при этом характерны поздние, ночные и голодные боли, которые локализуются справа от срединной линии в эпигастрии. Осложнениями язвенной болезни желудка являются перфорация, кровотечение, пенетрация и злокачественное перерождение.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных и результатов исследования желудочной секреции, выявляющего функциональные нарушения.
Рентгенологически определяются прямые и косвенные признаки язвенного процесса. К последним относятся рубцовая деформация, конвергенция складок, функциональные нарушения в виде гиперсекреции и изменение эвакуации. Прямым признаком язвенного процесса является «ниша».
Самым надежным методом является эндоскопия, выявляющая дефекты слизистой оболочки в виде язвы или рубца, а также изменения ее оболочки.
Лечение
Основное лечение язвенного процесса проводится в 3 этапа:
– лечение в период обострения;
– реабилитация во все периоды для восстановления нарушений гастродуоденальной системы;
– противорецидивное лечение в период ремиссии.
Госпитализации подлежат больные с впервые выявленной язвой, выраженным болевым синдромом или крупными язвами, а также при невозможности лечения в амбулаторных условиях.
Диетическое лечение предусматривает механическое и химическое щажение с приемом пищи 5–6 раз в день в соответствии с лечебным столом № 1.
Основными компонентами лечения являются медикаментозные средства. Они делятся на следующие группы:
– средства, направленные на подавление агрессивных свойств желудочного сока;
– препараты, направленные на защитные свойства слизистой оболочки;
– средства, воздействующие на регуляцию работы гуморальной системы.
К препаратам, которые оказывают антисекреторное действие, относятся блокаторы М-холино-рецепторов. Неселективные холиноблокаторы – атропин, платифиллин, метацин – являются базисной основой обострения язвенного процесса, но обладают рядом нежелательных свойств.
Лишен побочных действий селективный блокатор М-холинорецепторов – гастроцептин, который угнетает секрецию соляной кислоты и усиливает защитные силы слизистой оболочки.
Блокаторы Н2-рецепторов являются наиболее активными в плане аутосекреторного действия (особенно новое поколение из группы ранитидинов – ацилок, ранисан – и фамотидин – ульфамид, лецидил и др.).
Применяется также и омепразол – блокатор протеинового насоса на мембране обкладочных клеток. Он назначается по 30–60 мг в течение 2–4 недель.
Кроме того, применяются антациды в форме геля (альмагель, маалокс и др.). Они назначаются через 1–3 часа после еды.
Против Helicobacter pylori применяется комплексная антибактериальная терапия из нескольких средств. Она длится 7 дней, при этом назначаются следующие средства: ранитидин (или висмут цитрат), амоксициллин (по 1000 мг 2 раза в сутки) и кларитромицин (по 500 мг 2 раза в сутки).
Если положительный эффект отсутствует, проводят квадротерапию: ингибитор протоновой помпы 2 раза в сутки, субцитрат висмута (по 120 мг 4 раза в сутки), метронидазол (500 мг 3 раза в сутки) и тетрациклин (по 500 мг 4 раза в сутки).
После проведения этих курсов назначение протоновой помпы продолжается в течение еще 5 недель.
Обязательному оперативному лечению подлежат больные с декомпенсированным пилородуоденальным стенозом.
Немедикаментозное лечение включает в себя использование минеральных вод, физио– и курортотерапию с приемом минеральных вод, углекислых ванн, аппликаций парафина, озокерита и лечебных грязей.
Гастрит
Гастрит – заболевание, сопровождающееся воспалением слизистой оболочки желудка. Различают острый и хронический гастрит. Причинами развития заболевания могут быть экзогенные (химические и термические факторы, пищевые интоксикации, повреждающее действие лекарств, алиментарные воздействия, прием алкоголя) и эндогенные факторы (острые и хронические инфекционные процессы – туберкулез, дизентерия, тиф и др.). Отдельную группу составляют вторичные гастриты, возникающие при заболеваниях органов пищеварения и нарушениях обмена веществ.
Основные клинические симптомы
Для острого гастрита характерны острое начало, появление боли различной интенсивности, тошнота, рвота и жидкий стул. Кровотечения возможны при воздействии щелочей, кислот или спирта. Это также проявляется рвотой в виде кофейной гущи.
При хроническом гастрите возникает функциональная недостаточность желудка. Этот вид заболевания может сопровождаться недостаточной или повышенной секреторной функцией. В первом случае в связи с атрофией слизистой оболочки появляются следующие симптомы: нарушение аппетита, отрыжка воздухом, пищей и чувство давления в эпигастральной области. При гастрите с повышенной кислотностью наблюдаются изжога, отрыжка кислым, ощущение тяжести во время еды и запоры.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и результатов рентгенографии и эндоскопического обследования.
Лечение
В тяжелых случаях острого гастрита рекомендуются госпитализация, срочное промывание желудка теплой щелочной водой, прием адсорбентов и обволакивающих средств. Для купирования болевого синдрома и уменьшения тошноты и рвоты назначаются холиноблокаторы периферического действия (атропин или платифиллин) и спазмолитики (папаверин). При обезвоживании внутривенно вводится 5 %-ный раствор глюкозы или изотонический раствор хлорида натрия. При аллергических реакциях назначаются антигистаминные препараты.
Лечение хронического гастрита. Оно проводится как амбулаторно, так и в стационаре. К общим лечебным мероприятиям относятся регулярный прием пищи, отказ от табакокурения, употребления алкоголя, а также исключение препаратов, которые могут повреждать слизистую оболочку и устранение профессиональных вредностей. В фазе обострения назначается диета № 1б с дробным приемом пищи. Исключаются продукты и блюда, оказывающие сокогонное и раздражающее действие. Пищу принимают в полужидком виде, разрешены мясные блюда и блюда из картофеля без жарения. Кроме того, ограничивают употребление поваренной соли и углеводов (сахар, варенье и др.), а также исключаются продукты, содержащие экстрактивные вещества. В дальнейшем при улучшении состояния рекомендуется стол № 15.
Для медикаментозного лечения применяются средства, основной целью которых является ликвидация Helicobacter pylori.
Диафрагмальная грыжа
Диафрагмальная грыжа является грыжей пищеводного отверстия. Такие повреждения в основном являются скользящими: у них нет грыжевого мешка, а заднее средостение соскальзывает в кардиальный и абдоминальный сегменты пищевода. Это приводит к нарушению замыкательного аппарата кардиального отдела желудка и поступлению желудочного содержимого в пищевод.
Основные клинические симптомы
Появляются отрыжка и изжога, особенно при горизонтальном положении. Пищевод из-за попадания в него желудочного содержимого спастически сокращается, появляется боль за грудиной с иррадиацией в межлопаточное пространство, а затем образуются язвы пищевода.
Лечение
При развившейся клинической картине проводится оперативное вмешательство. Больному назначаются щадящий режим питания с дробным приемом пищи и употребление растительного масла перед едой. Кроме того, ему не рекомендуется принимать горизонтальное положение в течение 2–3 часов после еды.
Синдром раздраженного кишечника
Синдром раздражения кишечника является многофакторным заболеванием, сопровождающимся нарушением взаимодействия в системе головной мозг – кишечник, в результате чего происходят расстройство нервной и гуморальной регуляции двигательной функции кишечника и развитие висцеральной гиперчувствительности рецепторов толстой кишки.
Основные клинические симптомы
Различают 3 варианта синдрома раздражения кишечника.
1-й вариант – с преобладающей диареей – характеризуется жидким стулом слизистого характера 2–4 раза в день преимущественно в утренние часы после приема пищи. Также имеют место позывы на дефекацию, иногда с примесью слизи, а в ночные часы диарея отсутствует.
Для 2-го варианта – с преобладанием запоров – характерны отсутствие дефекации в течение 3 суток, боли, чередование запоров и поносов, чувство неполного опорожнения кишечника и стул в виде овечьего кала или лентообразный.
3-й вариант протекает со схваткообразными болями в животе и метеоризмом. Основными симптомами в этом случае могут быть болезненность участка толстой кишки при пальпации и боли, которые усиливаются перед дефекацией и уменьшаются после опорожнения кишечника.
Основными жалобами при синдроме раздраженного кишечника могут быть боли в животе, нарушения характера и частоты стула, появление диареи или запоров, вздутие живота, усиливающееся к вечеру, нарастающее перед дефекацией и уменьшающееся после нее.
Диагностика
Постановка окончательного диагноза производится на основании данных анамнеза и результатов лабораторных методов обследования. В копрограмме выявляется избыточное содержание слизи, а в анализе кала на дисбактериоз – дисбиотические изменения. Кроме того, проводятся УЗИ рюшной полости, ректороманоскопия и ректосигмоскопия. Синдром раздраженного кишечника протекает в течение многих лет. При своевременно начатом лечении отмечается благоприятное течение, которое часто заканчивается выздоровлением.
Лечение
Основное лечение предусматривает первичный курс в течение 6–8 недель и базовое лечение (от 1 до 3 месяцев).
Немедикаментозное лечение включает в себя психотерапию, рациональное питание с исключением продуктов, богатых эфирными маслами (лук, чеснок и др.), тугоплавких жиров и цельного молока. Основой лечебного питания являются пектины и пищевые волокна: отруби, корнеплоды, фрукты, ягоды и крупы. Мясо и рыба не исключаются, назначается обильное питье (до 2 л).
Запрещаются белый хлеб, сдобное тесто, рисовые и манные каши, а также консервы.
При неэффективности этого лечения добавляются следующие послабляющие смеси:
– 1–2 ст. л. муки, размоченной в воде;
– 1 стакан кефира и 1 ч. л. меда;
– по 300 г чернослива, инжира и кураги и 50 г меда (по 1 ст. л. 2 раза в день).
При преобладании диареи предлагается питаться дробно – 6 раз в сутки. Следует употреблять вареные блюда или блюда на пару, протертые и теплые, а также использовать продукты, обогащенные танином, бактерицидным действием и содержащие дубильные вещества. Можно употреблять черствый хлеб, печенье, слизистые супы на мясном бульоне и нежирные сорта мяса и рыбы.
Назначаются лечебные минеральные воды («Ессентуки № 17», «Московская» и др.).
Широко применяются настои трав при метеоризме (укроп, тмин, ромашка), запорах (крушина, ревень и др.) и диарее (ольха серая, шалфей, подорожник, зверобой и др.).
При преобладании диареи назначаются имодиум, смекта и бифидобактерин по установленным схемам.
В случае запора применяются препараты, усиливающие перистальтику кишечника (кординакс, гутталакс и др.), антрагликозиды (лист сены, кафиол, регулакс и др.), слабительные ректального действия (мотилиум, церукал и др.), при болевом синдроме – спазмолитики (ношпа и др.). Для уменьшения метеоризма используются ферментные препараты (панкреатин, мезим форте и др.).
Запор
Запор – нарушение функции кишечника, заключающееся в увеличении интервалов между дефекациями, или систематически недостаточное опорожнение кишечника.
Основные причины запоров – расстройство кишечной моторики и нескоординированная работа мышечных структур тазового дна и прямой кишки.
При функциональных запорах нарушается условно-рефлекторная деятельность.
Алиментарные запоры возникают при нарушении пищевого режима, недостатка клетчатки и жидкости (так называемые ложные запоры).
При наличии пороков развития и опухолей спинного мозга, болезни Гиршпрунга и других аномалиях возникают органические запоры. А при подавлениях позывов на дефекацию, стрессах, парапроктитах или трещинах заднего прохода развиваются условно-рефлекторные запоры.
Интоксикационные запоры возникают при острых и хронических интоксикациях.
Диагностика
Постановка окончательного диагноза производится на основании данных клиники, анамнеза и результатов пальцевого исследования прямой кишки, рентгенографии, ирригоскопии и эндоскопического исследования.
Лечение
Применяется индивидуальный подход. Изменяется характер питания, увеличивается количество жидкости. В рацион добавляются пищевые волокна, фрукты и овощи, а в случае ослабления моторной функции кишечника – холодные блюда, клетчатка, желчегонные и сахаристые вещества.
Используемые лекарственные средства представлены желчегонными и слабительными препаратами, поддерживающими мягкую консистенцию кала, а также прокинетиками и спазмолитиками.
Слабительные средства применяются в соответствии с механизмом их действия:
– гидрофильные вещества, увеличивающие объем кишечного содержимого (клетчатка пшеницы, отруби и семена льна);
– минеральное масло, разжижающее каловые массы;
– слабительные средства, адсорбирующие ионы (магния сульфат, натрия сульфат), и многоатомные спирты;
– слабительные средства с раздражающим действием (пурген, натрия гипосульфит, кора крушины и др.).
В случае спастических запоров назначаются миотропные спазмолитики и желчегонные препараты (листья артишока, холензим).
Вспомогательными методами являются лечебная физкультура и массаж.
Дискинезия кишечника
Дискинезия кишечника – нарушение моторной функции толстой и тонкой кишки, связанной с расстройствами регуляции. Причиной этого могут быть психическое перенапряжение, депрессия, страхи, рефлекторные влияния других отделов пищеварительного тракта и других органов.
Основные клинические симптомы
Наблюдаются хронические запоры или поносы, а каловые массы при этом не имеют патологических симптомов. Основными симптомами являются урчание, переливания в животе и неприятный вкус во рту.
Диагностика
При рентгеноскопии выявляется замедленный или ускоренный ритм бариевой смеси по кишечнику.
Лечение
Соблюдается режим питания, назначается щадящая диета. При преобладании спастических нарушений применяются спазмолитики, холинолитики, седативные и антигистаминные средства. Рекомендуются лечебная физкультура, самомассаж живота и активный образ жизни.
Трещина заднего прохода
Трещина заднего прохода возникает в результате запоров, поносов и колитов.
Основные клинические симптомы
Отмечаются жалобы на боли в положении сидя и во время акта дефекации.
Диагностика
При исследовании заднего прохода определяется характерная щелевидная язва слизистой оболочки анального отверстия.
Лечение
Проводится урегулирование диеты для регулярного стула, а также назначаются сидячие теплые ванны и свечи с обезболивающими и антиспастическими средствами.
Проктит
Проктит – это воспаление стенки прямой кишки. Различают острую и хроническую формы заболевания.
Острый проктит чаще всего возникает в результате травматических повреждений слизистой оболочки прямой кишки в результате травматических повреждений, наличия инородного тела, а также термических и лучевых ожогов.
Основные клинические симптомы
Появляется ощущение дискомфорта в области заднего прохода, наблюдаются частые позывы к дефекации, выделение из прямой кишки слизи и крови, а также боли при дефекации.
Лечение
Основное лечение острого проктита заключается в соблюдении диеты, исключающей острые блюда и приправы. Кроме того, назначаются сидячие ванны с раствором перманганата калия, свечи с белладонной и анестезином.
Дисбактериоз
Дисбактериоз – заболевание, возникающее в результате нарушения нормального биоценоза кишечника из-за инфекции, применения антибиотиков и расстройства моторики по разным причинам.
Основные клинические симптомы
В основном симптомы проявляются дисфункцией желудочно-кишечного тракта, которая выражается болями в животе, метеоризмом и расстройством стула при отсутствии симптомов общего состояния больного.
Диагностика
При постановке окончательного диагноза решающим методом является бактериологическое исследование кала.
Лечение
В основном назначаются препараты нормальной кишечной микрофлоры. Если имеет место выделение патогенной микрофлоры, применяется антибактериальное лечение в период обострения в течение 7–10 дней. В дальнейшем используют культуры бактериальных препаратов (колибактерин, бификол, бифидобактерин и бактисубтил): это создает возможность восстановления нормальной микрофлоры.
Перитонит
Перитонит – воспаление брюшины, которое чаще всего возникает в результате гнойных заболеваний, повреждения или прободения органов брюшной полости. Возможно также его развитие и гематогенным путем.
Различают местную и разлитую, а также ограниченную и распространенную, острую и хроническую формы перитонита.
Острый перитонит возникает в результате повреждения или прободения внутренних органов брюшной полости. В его течении различают 3 стадии.
I стадия характеризуется острым воспалением брюшины. На 2–3-й день развивается II стадия возникает, происходит вовлечение значительной части брюшины и ухудшение состояния больного. На III стадии перитонит принимает разлитой характер и распространяется на всю брюшную полость, что может привести к летальному исходу.
Основные клинические симптомы
Появляются острая боль в животе, тошнота и рвота. Характерным является симптом Щеткина – Блюмберга (при пальпации на живот возникает резкая болезненность в момент резкого отдергивания пальпирующей руки). Кишечные шумы не прослушиваются. Рвота становится неукротимой, артериальное давление падает, а пульс учащается. Температура сначала высокая, а затем снижается. Черты лица больного заостряются, лицо принимает характерный вид («маска Гиппократа»). Со стороны крови отмечается лейкоцитоз со сдвигом влево, а при рентгенологическом исследовании определяется наличие воздуха и газа.
Лечение
При подозрении на перитонит необходимы срочная госпитализация и проведение оперативного вмешательства.
Алкогольная болезнь печени
Алкогольная болезнь печени – заболевание, вызываемое длительным и систематическим употреблением алкоголя и сопровождающееся нарушением ее структуры и функциональных способностей. Она развивается в результате неспособности клеток печени окислять ацетальдегид, являющийся продуктом метаболизма спирта. При алкогольной болезни выявляются алкогольный фиброз или жировой гепатоз.
Основные клинические симптомы
Алкогольная болезнь печени проявляется в виде адаптивной гепатопатии, жирового гепатоза, фиброза, гепатита и цирроза. В начале заболевания появляются боли в области печени, чувство тяжести и распирания в правом подреберье, а также тошнота, рвота, вздутие живота, общая слабость, быстрая утомляемость и снижение работоспособности. Маркерами алкогольной болезни печени являются эмоциональная лабильность больного, развязность и симптомы психической депрессии.
Внешний вид имеет характерные черты: дефицит массы тела или ожирение, одутловатое, багрово-синюшное лицо с сетью кожных сосудов, «красный нос алкоголика», отечность век, потливость, тремор рук, век и языка, а также признаки гипогонадизма у мужчин, дисменорея и аменорея у женщин.
Алкогольный гепатит
Заболевание развивается при злоупотреблении алкоголем в течение не менее 5 лет и представляет собой острый или хронический гепатит. Могут диагностироваться следующие клинические варианты: латентный, желтушный, холестатический, фульминантный и вариант с выраженной портальной гипертензией. Все эти формы возникают после очередного запоя.
Желтушный вариант сопровождается желтухой без кожного зуда с появлением болей в правом подреберье, тошнотой и рвотой.
Холестатический вариант характеризуется появлением интенсивного кожного зуда, желтухой, темной мочой и светлым калом.
При фульминантном варианте нарастает общая слабость, выражены интенсивные боли, а также возникает печеночная энцефалопатия.
В случае развития варианта с портальной гипертензией наблюдаются асцит, варикозное расширение вен пищевода и желтуха геморроидальных вен.
При алкогольном циррозе печени признаки портальной гипертензии преобладают над симптомами печеночно-клеточной недостаточности.
Диагностика
Со стороны крови развиваются анемия, лейкопения и тромбоцитопения. При биохимическом исследовании выявляются повышенная активность трансфераз, гиперурикемия и повышение углеводно-дефицитного трансферрина. При гистологическом исследовании печени выявляется жировая дистрофия, поражение гепатоцитов и фиброз. С помощью УЗИ выявляют асцит, изменение диаметра воротной вены и выраженную портальную гипертензию.
Лечение
Главным является полный отказ от алкоголя. Назначаются стол № 5 и гепатопротекторы (эссенциале, силибор, карсил и др.). При всех формах используются комплексные витаминные препараты и лактулоза, а также дезинтоксикационная терапия.
Широко применяются физические методы реабилитации совместно с психотерапией.
Печеночная недостаточность
Печеночная недостаточность – это нарушение одной или нескольких функций печени, приводящее к расстройству различных видов обмена веществ и интоксикации организма продуктами белкового обмена вплоть до развития печеночной комы.
Причина печеночной недостаточности – поражение паренхимы печени, возникшее при острых и хронических заболеваниях печени, а также при нарушении кровообращения в печени. Провоцирующими факторами могут быть злоупотребление алкоголем, прием лекарственных препаратов с гепато– и церебротоксическим действием, оперативное вмешательство и чрезмерное употребление белковой пищи.
Печеночная недостаточность может быть острой и хронической.
Острая печеночная недостаточность. Она характерна для острых заболеваний печени, протекающих со значительными деструктивными изменениями. Основным симптомом является развитие печеночной энцефалопатии (гепаталгии), которая сопровождается сонливостью и сменяется возбуждением, прогрессирующей слабостью и адинамией. У больных исчезает аппетит, появляются тошнота, икота, геморрагический синдром, повышенная температура тела и желтуха.
При прогрессировании печеночной недостаточности наблюдаются зрительные и слуховые галлюцинации, замедление речи и «печеночный запах» изо рта. При ухудшении состояния появляется спутанность сознания и развивается печеночная кома, которая характеризуется потерей сознания. Кроме того, исчезает реакция на боль.
Лечение печеночной недостаточности проводится в стационаре. Основное внимание уделяется инфузионной терапии, целью которой являются обеспечение парентерального питания, дезинтоксикация организма, улучшение микроциркуляции и нормализация электролитных нарушений. Применяются гемодез, 1 %-ный раствор сорбита, маннита, аскорбиновая кислота и другие витамины, а также глюкокортикоиды и антибактериальные средства. Кроме того, проводятся плазмофорез, гемодиализ и экстракорпоральная перфузия крови.
Хроническая печеночная недостаточность. Она постепенно развивается у больных с хроническим заболеванием печени и проявляется теми же симптомами, что и острая. Однако нервно-психические расстройства носят преходящий характер и не достигают стадии глубокой комы. Прогрессирование хронической недостаточности часто связано с имеющимися заболеваниями печени.
Лечение направлено на удаление токсических веществ из организма. В диете ограничивается белок (до 50 г), а при тяжелых формах его исключают из диеты. Для выведения токсинов из организма производят промывание кишечника с помощью высоких клизм. Назначают солевые слабительные, лактулозу (по 30–50 мл в сутки) в течение длительного времени и другие симптоматические средства.
Фиброз и цирроз печени
Цирроз печени – хроническое заболевание, характеризующееся нарушением структуры этого органа в связи с разрастанием соединительной ткани и патологическими изменениями его ткани.
Причинами цирроза печени являются хронический алкоголизм, инфекционные гепатиты, прием гепатотоксичных лекарственных средств, действие токсических веществ, наследственные заболевания и гепатоцеребральная дистрофия.
При циррозе печени поражаются гепатоциты, разрастается соединительная ткань, а также происходят структурная перестройка и деформация органа.
Основные клинические симптомы
Заболевание развивается постепенно. При компенсированном циррозе печени наблюдается увеличение печени и селезенки. В случае развития субкомпенсированной формы к этому присоединяются слабость и быстрая утомляемость, снижается аппетит, наблюдаются диспептические явления, сопровождающиеся тошнотой, рвотой, непереносимостью жирной пищи и алкогольных напитков, а также тупые боли в правом подреберье. В некоторых случаях кожа становится сухой и приобретает желтовато-серый цвет, характерны сосудистые звездочки, красные ладони, скудное оволосение подмышечных впадин и лобка, а также повышенная кровоточивость слизистых оболочек, анемия и увеличение СОЭ.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных и результатов биохимических исследований, УЗИ, рентгенографии и других исследований печени.
Лечение
При всех формах цирроза печени основное лечение направлено на патогенетические звенья процесса в печени и отдельные его симптомы. Назначаются щадящий режим, диета, стол № 5 и регулярное питание 4–5 раз в день.
Лечебные мероприятия такие же, как и при хроническом гепатите. Назначаются лактулоза, различные гепатозащитные средства, витамины группы В, линолевая кислота и эссенциале. При анемии показаны препараты железа, ферментные препараты (креон), спазмолитические средства (ношпа, папаверин). В качестве гепатотропного средства назначается урсосан в течение 2–3 месяцев.
Активный патологический процесс лечится с помощью глюкокортикоидов, иммунодепрессантов и делагила.
При асците и отеках применяются мочегонные средства. При остром кровотечении из варикознорасширенных вен пищевода показаны голодание, остановка кровотечения путем введения через эзофагоскоп коагулирующих препаратов. При отсутствии положительного эффекта необходимо хирургическое вмешательство.
Абсцесс печени
Абсцесс печени – ограниченное скопление гноя в области печени, которое возникает в результате переноса инфекции из воспалительного очага в других органах.
Причиной развития абсцесса печени могут быть инфекционные заболевания, желчнокаменная болезнь, панкреатит, колит и др.
Основные клинические симптомы
В типичных случаях появляются боли в области печени, тошнота, рвота и дискомфорт при положении лежа на левом боку. Кожа приобретает землистый, слегка желтоватый цвет. Характерны озноб и повышение температуры.
При ощупывании, а также простукивании определяется резкая болезненность, а печень увеличена в размерах.
Со стороны крови отмечается лейкоцитоз, при биохимическом исследовании крови определяется гипербилирубинемия. Кроме того, возможно повышение концентрации ферментов печени в сыворотке крови.
Диагностика
Наряду с клиническими симптомами на обзорном рентгенологическом исследовании печени определяются деформация на верхней поверхности и уровень жидкости в проекции печеночной паренхимы. Диагноз подтверждается с помощью ультразвукового сканирования и ангиографии печени.
Лечение
Проводится хирургическое вмешательство – пункция абсцесса и его дренирование.
Портальная гипертензия
Портальная гипертензия является заболеванием, связанным с повышением давления крови в воротной вене из-за затрудненного оттока из нее. Причиной этого могут быть заболевания, при которых возникает препятствие для оттока венозной крови. В зависимости от местонахождения различают надпеченочную, внутрипеченочную и смешанные формы.
Надпеченочная форма наблюдается при тромбофлебите печеночных вен (болезнь Киари) или стенозе на уровне печеночных вен (синдром Бадда – Киари). Внутрипеченочная форма часто возникает при развитии опухоли печени, а смешанная – при циррозе печени.
Основные клинические симптомы
Ранними симптомами являются метеоризм, снижение аппетита, тошнота, слабость, быстрая утомляемость и чувство тяжести в верхней половине живота, а также снижение массы тела, увеличение живота и желтуха. Вокруг пупка выявляются расширенные вены («головка медузы»). У больных с внепеченочной формой асцита не бывает, а при надпеченочной форме это основной синдром. Кроме того, выражен и гепатолиенальный синдром. Отмечается также расширение вен желудка и пищевода, из которых может возникнуть кровотечение.
Диагностика
Постановка окончательного диагноза производится на основании имеющихся симптомов и результатов дополнительных обследований с помощью спленопортографии, эзофагоскопии, УЗИ и др.
Лечение
Показаны экстренная госпитализация и терапия основного заболевания. При массивном кровотечении необходимо срочное хирургическое вмешательство. В случае внепеченочной формы проводится в основном оперативное лечение.
Желчнокаменная болезнь
Желчнокаменная болезнь – полиэтиологическое заболевание, возникающее в результате образования конкрементов в желчном пузыре и желчных протоках. Она возникает при больших концентрациях холестерина в желчи, активации процессов перекисного окисления липидов и снижении холатохолестеринового коэффициента и лецитин-холестеринового коэффициента, а также при реакции желчи в кислую сторону, снижении или отсутствии липидного комплекса в желчи, развитии аутоантител воспалительного процесса в стенке желчного пузыря с выделением слизи с холестерином и образованием комочков, из которых образуются холестериновые желчные камни.
Различают следующие виды желчных камней:
– однородные камни (холестериновые камни у людей с ожирением, билирубиновые и известковые камни);
– смешанные камни (состоят из 3 основных элементов – холестерина, желчного пигмента и солей кальция);
– сложные камни (состоят из ядра холестерина и имеют оболочку из кальция, холестерина и билирубина).
Способствующими факторами могут быть беременность, нерегулярное питание, малоподвижный образ жизни, наследственность, перенесение инфекции и употребление жирной пищи, а также нарушение дуоденальной проходимости.
Основные клинические симптомы
Они зависят от формы заболевания и расположения желчных камней, а также их размера, состава и количества.
Различают латентную, диспептическую, болевую приступообразную и болевую торпидную формы заболевания.
Для желчнокаменной болезни характерны следующие симптомы:
– интенсивные приступообразные боли;
– рвота, горечь и сухость во рту;
– кожный зуд;
– повышение температуры тела;
– желтуха (редко);
– боли в правом подреберье и области желчного пузыря при пальпации.
При расположении камня в пузырном протоке возникают боли различной интенсивности и диспептические расстройства, а также образуется вентильный камень, который создает условия для оттока желчи. При закупорке пузырного протока желчный пузырь увеличивается в размерах и заполняется слизью, возникает водянка желчного пузыря.
При расположении камней в общем желчном протоке они могут не проявляться в течение длительного времени, если не создают препятствий оттоку желчи. В случае инфицирования могут возникнуть болевые ощущения, а также вероятно развитие холангита. Закрытие протока вызывает механическую желтуху.
Внутрипеченочные камни встречаются редко (чаще всего в молодом возрасте) и характеризуются болевыми ощущениями, диспептическими расстройствами, признаками холангита и общей интоксикацией.
Типичным симптомом желчнокаменной болезни является печеночная колика. Боль возникает случайно, часто ночью, локализуется в правом подреберье и иррадиирует в правую руку, плечо или лопатку. Она сильная, раздирающая, имеет режущий характер и может сопровождаться рвотой.
Диагностика
Постановка окончательного диагноза производится на основании результатов ультразвукового исследования желчного пузыря и холецистографии. В крови определяются лейкоцитоз, ускорение СОЭ, повышенное содержание трансаминаз, щелочной фосфатазы, в моче – положительная реакция на билирубин. В пузырной желчи наблюдается повышение удельного веса желчи, «песок» и др.
Лечение
В основном проводится консервативное и оперативное лечение.
При печеночной колике экстренную помощь начинают с введения спазмолитических средств (1 мл 0,2 %-ного раствора платифиллина или 0,1 %-ного раствора папаверина либо дибазола). Внутривенно вводится 5 мл 2,4 %-ного раствора эуфиллина в 10–20 мл 20 %-ного раствора глюкозы, внутримышечно ношпа и баралгин. В тяжелых случаях печеночной колики применяют промедол в сочетании с атропином.
При рвоте вводятся церукал, папаверин, пипольфен или промедол.
Хирургическое лечение является радикальным методом и проводится при частых болевых приступах или развитии обтурационной желтухи.
В межприступный период назначаются диетический режим питания и курс желчегонных и антиспастических препаратов.
В последнее время внедрены методики растворения отдельных видов камней с помощью препаратов хенодезоксихолевой и урсодезоксихолевой кислоты, которые назначаются по определенной схеме. Прямое растворение камней достигается применением третичного метилбутилэфира или другого растворителя, вводимого с помощью чрезкож-ного катетера в желчный пузырь.
Острый холецистит
Холецистит представляет собой воспалительный процесс, возникающий вследствие закупорки пузырного протока.
Основные клинические симптомы
Часто возникает приступ желчной колики, но боль в верхней части живота не стихает и иррадиирует в межлопаточную область, правую лопатку или плечо. Кроме того, могут быть выражены симптомы раздражения брюшины, появляются тошнота и рвота, происходит повышение температуры тела.
Диагностика
При постановке окончательного диагноза учитываются внезапное начало болевого приступа в правом подреберье, температурная реакция, лейкоцитоз со сдвигом влево, повышенная активность аминотрансфераз и уровень сывороточного билирубина.
Лечение
Проводится хирургическое вмешательство. До операции назначается консервативная терапия: холод на правое подреберье, коррекция электролитных нарушений, аналгетики, спазмолитики и антибиотики.
Неотложная холецистэктомия показана при эмпиеме, водянке и перфорации. Ранняя операция в первые 24–72 часа наиболее эффективна в неосложненных случаях. Отсрочка хирургического вмешательства производится при высоком риске ранней операции и крайне тяжелом состоянии больного.
Хронический холецистит
Хронический холецистит – хроническое полиэтиологическое заболевание, связанное с воспалением желчного пузыря и моторно-тоническими нарушениями желчевыводящей системы.
Клинические формы хронического холецистита могут быть следующими:
– хронический бескаменный холецистит с преобладанием воспалительного процесса или дискинетических расстройств;
– хронический калькулезный холецистит;
– хронический холецистит в сочетании с паразитарной инфекцией.
Причинами данного заболевания могут быть бактериальные инфекции и застой желчи.
Чаще всего холецистит вызывают кишечная палочка, стрептококки, энтерококки и лямблии, а также травмы желчного пузыря и заболевания печени и поджелудочной железы.
Способствующими факторами могут быть застой желчи, нарушения режима питания, рефлекторное влияние со стороны брюшной полости, перенесенный острый холецистит и дисбактериоз кишечника.
Основные клинические симптомы
Отмечаются боль в правом подреберье после приема алкоголя, приема жареной пищи, жирных продуктов, диспептические, холецистокардиальные симптомы, а также невротический, неврозо-подобный и аллергический симптомы.
Хронический холецистит проявляется иктеричностью склер и зудом кожи, связанным с нарушением желчевыделения. При пальпации характерны боли в области желчного пузыря и следующие симптомы:
– Кери (боль при вдохе при ощупывании желчного пузыря);
– Мерфи (при дотрагивании до проекции желчного пузыря больной прерывает вдох);
– Ортнера (боль при постукивании правой реберной дуги);
– боли в так называемой точке Мюсси (между ножками правой грудино-ключично-сосковой мышцей).
Из общих симптомов отмечаются слабость, раздражительность, плохой сон, вздутие кишечника, запоры или поносы, а также нарушение аппетита.
Диагностика
Постановка окончательного диагноза производится на основании результатов биохимического исследования крови, исследования пузырной желчи, холецистографии и УЗИ желчного пузыря.
Лечение
Основное лечение включает в себя следующее:
– рациональная диета и режим;
– лечение антибиотиками;
– назначение желчегонных средств, спазмолитиков и седативных препаратов;
– специфическое лечение сопутствующих заболеваний;
– лечебная физкультура и физиотерапия;
– противорецидивное лечение.
Холангит
Холангит – заболевание, сопровождающееся воспалением желчных протоков. Основными причинами его развития могут быть различные патологические процессы, приводящие к частичной обструкции желчных протоков и нарушению оттока желчи.
При остром холангите клинические симптомы определяются наличием бактерий в желчи.
Основные клинические симптомы
Наблюдаются желчная колика и желтуха, а также появляются лихорадка с ознобом и лейкоцитоз.
Диагностика
Постановка окончательного диагноза производится на основании результатов холангиографии, ретрографии, панкреоангиографии, ультразвуковой томографии и др.
Лечение
Проводится антибактериальная и дезинтоксикационная терапия. При лечении обструкции желчных протоков производится оперативное вмешательство для ликвидации окклюзии или создания обходного анастомоза. В стадии обострения назначаются антибиотики широкого спектра действия, а также желчегонные и спазмолитические средства.
Острый панкреатит
Панкреатит – острое воспалительное заболевание поджелудочной железы, сопровождающееся ее увеличением, развитием отека и некроза, болью, интоксикацией и повышением активности панкреатических ферментов.
Причины острого панкреатита могут быть следующими:
– употребление алкоголя;
– камни желчного пузыря;
– хирургическое вмешательство и эндоскопические исследования;
– травмы;
– метаболические нарушения при почечной недостаточности и других заболеваниях;
– наследственные факторы;
– инфекционные заболевания;
– прием лекарственных средств;
– аллергические заболевания;
– заболевания соединительной ткани;
– пенетрирующие язвы;
– обструкция ампулы большого дуоденального сосочка.
При поражении поджелудочной железы может возникнуть отечная форма, при которой наблюдаются интерстициальный отек и выраженный воспалительный экссудат. В случае геморрагической формы под действием эластазы развиваются некрозы кровеносных сосудов.
Основные клинические симптомы
Ведущим симптомом является боль, которая нарастает постепенно, локализуется в эпигастральной области и иррадиирует в спину, а иногда носит опоясывающий характер. Часто она уменьшается в положении сидя с притянутыми к груди ногами. Характерно также беспокойное поведение больного во время боли.
Помимо этих симптомов, отмечаются упорные тошнота и рвота, не приносящие облегчения. Типичными признаками являются метеоризм, уменьшение или полное исчезновение перистальтики и отсутствие стула. При пальпации живота отмечаются умеренная его болезненность и напряжение мышц в верхней его половине при мягкой нижней части.
Диагностика
Постановка окончательного диагноза производится на основании типичной клинической картины и определения активности амилазы в моче и крови.
С 3-го дня заболевания обычно повышенные показатели амилазы крови начинают снижаться, а в моче они остаются на высоком уровне в течение 5–7 дней от начала заболевания.
Наибольшее значение в диагностике острого панкреатита имеют компьютерная томография и УЗИ, с помощью которых визуально выявляют изменение плотности поджелудочной железы и окружающих тканей.
Лечение
В основном проводится консервативное лечение, которое заключается в следующем:
– голод на 2–3 дня, удаление содержимого желудка через пазогастральный зонд, поддержание pH желудка на уровне 5,0;
– форсированный диурез (внутривенное введение 150–300 мл 20 %-ного раствора маннитола, 300 мл гемодеза, а затем 1–2 мл фуросемида);
– назначение антиферментных препаратов (контрикал, гордокс) для предотвращения ферментной интоксикации;
– анальгетики для уменьшения болей;
– введение антибиотиков;
– предупреждение сосудистой недостаточности;
– коррекция водно-солевого обмена под контролем диуреза.
В дальнейшем лечение проводится по принципам хронического гепатита в течение 1–2 месяцев.
Хирургическое вмешательство показано при некрозе поджелудочной железы.
Хронический панкреатит
Хронический панкреатит – заболевание, характеризующееся развитием диффузного или сегментарного фиброза поджелудочной железы с возникновением в период обострения отека и локального некроза.
Различают первичный и вторичный хронический панкреатит.
Основные причины первичного панкреатита – злоупотребление алкоголя, вторичное заболевание желчевыводящих путей, заболевания кишечника, генетическая обусловленность, влияние лекарственных препаратов.
Основные клинические симптомы
К ним относятся болевой и диспептический симптомы, а также снижение массы тела и синдромы мальабсорбции.
Различают гиперферментные и гипоферментные панкреатиты.
Гиперферментные панкреатиты провоцируются погрешностями в диете, приемом алкоголя и психоэмоциональной напряженностью. Для них характерны следующие симптомы:
– боли в эпигастрии с иррадиацией влево и вверх, по типу «полупояс» и «пояс»;
– диспептический синдром (рвота, отрыжка и изжога);
– похудание вследствие ограничений в еде или временного снижения аппетита;
– цианоз боковых поверхностей живота и вокруг пупка, красные пятнышки на груди, животе и спине;
– болезненность при пальпации живота в зоне проекции поджелудочной железы.
Гипоферментный панкреатит наблюдается у лиц пожилого возраста и развивается постепенно. Основными его симптомами являются диспептические явления, потеря массы тела, синдромы недостаточности пищеварения, боли ноющего характера, авитаминоз, обезвоживание и нарушение электролитного обмена вследствие мальабсорбции, а также бледность и сухость кожи, снижение тургора тканей, глоссит, гингивит и гипотония.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов заболевания и результатов биохимических исследований крови и мочи, УЗИ, компьютерной томографии и прицельной биопсии железы.
Лечение
Проводится устранение действия патогенных факторов. Диета – стол № 5 г с исключением жирной, острой и жареной пищи, сладкого, сдобной выпечки, газированных напитков, сырых овощей и фруктов. Тактика лечения зависит от формы хронического панкреатита. Основная цель – лечение гиперферментного панкреатита и восстановление пассажа панкреатического секрета.
Для уменьшения внешнесекреторной функции поджелудочной железы назначаются холинолитики (гастроцепин и др.), блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы (омепразол) и антациды (альмагель).
Для подавления гиперферментов назначаются контрикал, гордокс и аминокапроновая кислота, а для купирования болевых синдромов – баралгин и наркотические анальгетики. Кроме того, проводится коррекция электролитных и микроциркулярных нарушений.
Гипоферментный хронический панкреатит требует проведения коррекции экскреторной недостаточности поджелудочной железы, назначения эуфиллина, глюконата кальция, а также назначается заместительная терапия ферментом (панзинорм, фестал, панцитрат и др.). Купирование болевого синдрома достигается коррекцией тонуса сфинктера Одди (гастроцепин, мотилиум и др.).
В фазе стойкой ремиссии применяется электрофорез папаверином, а также показаны радоновые, хлоридно-натриевые и хвойные ванны.
Хирургическое лечение проводится при местных осложнениях, не поддающихся консервативному лечению (псевдокисты, дуоденальный стеноз, абсцессы и др.). При ложных кистах пораженная часть железы удаляется.
Болезни кожи и подкожной клетчатки
Импетиго
Импетиго – поверхностное гнойное заболевание кожи, характеризующееся возникновением гнойничков с образованием корок. Оно вызывается стрептококками или стафилококками. Предрасполагающими факторами к его возникновению могут быть загрязнение, охлаждение, сухость и нарушение целостности эпидермиса. В зависимости от возбудителя различают стафило– и стрептостафилодермию.
Основные клинические симптомы
Они зависят от типа возбудителя. При стрептодермии различают кольцевидное, щелевидное и пузырчатое импетиго. В первом случае образуются фликтены, достигающие размеров монеты. При щелевидной форме поражение располагается в углах рта и носогубных складках, за ушами, на сосках у женщин. Пузырчатое импетиго характеризуется наличием пузырей размером от горошины до ореха с дряблой покрышкой. Заболевание часто встречается в виде пузырчатки новорожденного.
Стафилококковое импетиго развивается в устьях сально-волосяных фолликулов и встречается чаще у мужчин в виде острого фолликулита, проявляющегося папулами с пустулой на вершине. Заболевание может длиться годами.
Вульгарное импетиго представляет собой стрептококковую форму, осложненную стафилококковой инфекцией. Начало заболевания не отличается от стрептококковой формы, но через несколько часов поражения покрываются коркой янтарно-желтого цвета, состоящей из мелких крупинок.
Элементы растут по периферии. Они локализуются на лице и других участках кожного покрова. Заражение происходит контактным путем.
Лечение
Назначаются сульфаниламидные препараты, антибиотики и витамины. Местно производится обработка дезинфицирующими средствами.
Абсцесс кожи
Абсцесс кожи возникает в результате гонококковой инфекции (чаще всего золотистого стафилококка) и представляет собой гнойник, расположенный в слоях кожи. Механизм образования абсцесса – гнойное воспаление, приводящее к некрозу тканей. Характерным является наличие оболочки, вырабатывающей гной, которую формируют ткани, окружающие воспалительный очаг. Обычно возникшее накопление гноя прорывается наружу и образуется полость абсцесса, которая спадается и подвергается фиброзу.
Основные клинические симптомы
Наблюдаются боль и значительное повышение температуры тела. Гнойно-воспалительные изменения могут занимать различную площадь и глубину.
Лечение
Проводится вскрытие, опорожнение и дренирование абсцесса. Ведение больных такое же, как и при лечении гнойных ран.
Карбункул
Карбункул – острое гнойное некротическое воспаление нескольких волосяных мешочков и сальных желез, распространяющееся на подкожную клетчатку и кожу, сопровождающееся уплотнением и омертвением кожи.
Основные клинические симптомы
Главными симптомами являются сильная боль, наличие очага воспаления, повышение температуры, разбитость и потеря аппетита. В области карбункула определяется припухлость сине-багрового цвета, располагающаяся на лице, спине и пояснице, реже на конечностях. В начале заболевания может возникнуть несколько очагов воспаления, которые сливаются между собой и образуют припухлости, возвышающиеся над поверхностью кожи. Кожа под ними напряженная и лоснящаяся, в центре окраска более интенсивная. На поверхности очага воспаления определяются гнойники. Участки некроза прорываются в нескольких местах (симптом «сита»). Увеличиваются лимфатические лимфоузлы. При самопроизвольном вскрытии омертвевшие ткани отторгаются, и тогда образуется полость, покрытая ими.
Лечение
В начале лечение консервативное. После обработки карбункула 70 %-ным раствором этилового спирта накладывается асептическая повязка. Вводятся антибиотики и сульфаниламидные препараты.
При отсутствии положительного эффекта от консервативной терапии проводится хирургическое вмешательство, карбункул рассекается крестообразным разрезом и производится отделение омертвевших тканей, вскрываются гнойные затеки.
В послеоперационный период лечение проводится так же, как и при гнойных ранах.
Фурункул
Фурункул – это острое гнойное воспаление волосяного фолликула и окружающих его тканей.
Основные клинические симптомы
Вокруг волосяного фолликула формируется поверхностная пустула с небольшим воспалительным уплотнением. В этот период отмечаются зуд и покалывание, затем образуется красный, конусообразный, болезненный узелок, который быстро увеличивается и на его вершине образуется гнойник. Последний через 2–3 дня вскрывается с выделением стержня, после чего язва быстро заживает.
Лечение
Сначала назначаются сухое тепло и повязки с мазью Вишневского. При образовании гнойного стержня производится его удаление с помощью пинцета.
Флегмона
Флегмона – гнойное расплавление клетчатки, склонное к распространению по клеточным пространствам, а участки воспаления при этом не отграничены от окружающих тканей. Причиной ее развития является гнойная инфекция, проникающая через поврежденные ткани или слизистые оболочки и распространяющаяся гематогенным или лимфогенным путем при наличии сниженной реактивности организма.
Основные клинические симптомы
При возникновении флегмоны появляются резкие боли в зоне поражения, отек и инфильтрация тканей, а также участки размягчения, флюктуация и регионарный лимфаденит. Резко выражена интоксикация, могут появиться признаки расстройства кровообращения и дыхания, снижение давления, слабый пульс, почечная и печеночная недостаточность.
Диагностика
Постановка окончательного диагноза производится на основании появления и увеличения объема пораженной части тела, расстройства функции пораженной части тела, наличия инфильтрата.
Лечение
Основной метод – хирургическое вмешательство. Консервативное лечение заключается в назначении антибиотиков и блокад только в начальной стадии. Кроме того, проводится интенсивная терапия.
Острый лимфаденит
Лимфаденит – воспаление лимфоузлов, связанное с попаданием в них патогенной микрофлоры лимфогенным путем из очагов воспаления.
Основные клинические симптомы
Отмечается увеличение лимфатических узлов, соответствующих локализации первичного очага. Иногда они спаиваются между собой, а кожа над ними становится гиперемированной. При гнойном расплавлении отмечается флюктуация.
Лечение
При признаках нагноения производится вскрытие. На начальных стадиях назначаются тепловые процедуры и физиотерапевтическое лечение.
Пиодермия
Пиодермия – группа заболеваний, вызываемая стрепто– и стафилококками. Предрасполагающими факторами к ее развитию могут быть загрязнение кожи, микротравмы, переохлаждение, недостаток витаминов, нарушение углеводного обмена и длительное физическое перенапряжение.
При стафилококковой инфекции поражаются придатки кожи и развиваются гнойники или проявления гнойно-некротического характера. Разновидности стафилококковой пиодермии – гидраденит, карбункул, обыкновенный сикоз, фолликулит и фурункулез, а также везикулопустулез, пузырчатка и эксфолиативный дерматит.
Стрептококковая пиодермия проявляется стрептококковым импетиго, хронической язвенно-вегетирующей и хронической язвенной пиодермией. Она не связана с фолликулами и потовыми железами, поражает поверхностные слои кожи, вызывает поверхностные поражения и чаще всего располагается под роговым слоем и в складках кожи, сначала образуется серозный экссудат, а затем – гной. Кроме того, может возникать стрептококковая опрелость.
Стрептостафилококковая инфекция проявляется контагиозным импетиго хронической вегетирующей пиодермией и хронической язвенной пиодермией.
Диагностика
Постановка окончательного диагноза производится врачом на основании клинических данных, а также выделении возбудителя из кожных покровов.
Лечение
При распространенных формах проводят антибактериальную терапию и назначают иммуностимулирующие средства.
При поверхностном поражении – анилиновые красители, мази с антибиотиками, ультрафиолетовое облучение.
Эритразма
Эритразма – заболевание кожи, вызываемое коринебактериями, с появлениями очагов коричневого цвета с шелушением и резкими фигурными границами.
Чаще всего встречается у мужчин. Предрасполагающими факторами являются: потливость, потертости в области кожных складок и несоблюдение правил личной гигиены.
Основные клинические симптомы
В кожных складках появляются типичные элементы с резкими фигурными краями коричневого цвета в виде опрелости.
Лечение
Местно назначаются втирание эритромициновой мази и обработка 2 %-ным раствором йода. Для избегания рецидивов рекомендуется смазывать кожу в период ремиссии камфорным спиртом.
Пузырчатка
Пузырчатка (пемфигус) – заболевание кожи, характеризующееся высыпаниями на коже и слизистых оболочках пузырей. Этология не установлена.
Основные клинические симптомы
Различают мономорфную, листовидную и вегетирующую формы.
При вульгарной пузырчатке появляются мономорфные элементы пузырьков и пузырей на неизмененной коже и слизистых оболочках. Они имеют сначала прозрачное содержимое, затем постепенно мутнеют и самопроизвольно вскрываются, образуя на коже эрозии с серозно-кровянистым отделяемым с последующим появлением корочек, после удаления которых обнаруживаются участки гиперпигментации. Рубцов не остается. Заболевание часто рецидивирует с ремиссиями до 1 года.
При листовидной пузырчатке пузыри имеют небольшое количество содержимого и увеличиваются в размерах по периферии. Течение болезни менее тяжелое. Пузырчатка вегетирующая характеризуется тем, что пузыри быстро лопаются с появлением папилломатозных разращений на дне, а выделения имеют зловонный запах. Характерной локализацией являются полость и углы рта, а также подмышки.
Лечение
Основным является назначение глюкокортикоидных препаратов (преднизолон, дексаметазон и др.). Кроме того, применяются плазмофорез, ванны с перманганатом калия, антибактериальные мази и водные растворы красителей.
Атопический дерматит
Атопический дерматит (диффузный нейродермит) – заболевание кожи, характеризующееся зудом, кожными высыпаниями и хроническим рецидивирующим течением. Отмечается четкая сезонность: зимой – обострения и рецидивы, летом – ремиссии.
Провоцирующими факторами могут быть пищевые продукты, медикаменты и др.
Особенности клиники и течение атопического дерматита определяются воздействием строго определенного раздражителя.
Основные клинические симптомы
Атопический дерматит может проявиться в различных возрастных периодах: младенческом, детском и взрослом.
Младенческая фаза может начаться с 5–8-й недели жизни и длиться до 2 лет. Она характеризуется поражением кожи лица, которое иногда распространяется и на другие участки тела.
В детском возрасте (до полового созревания) папулы и экзематозные очаги чаще локализуются на боковых поверхностях спины, шеи и сгибах конечностей.
Во взрослом возрасте различают ограниченные, распространенные и универсальные формы, сопровождающиеся лихенизацией и высыпаниями в виде эритемы с отеком в остром периоде, после стихания процесса образуются корки и чешуйки.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов, данных анамнеза, результатах аллергических проб и наличии повышения содержания эозинофилов в крови и уровня Jg E.
Лечение
Необходимо устранение провоцирующего фактора и назначение гипоаллергенной диеты. Главным методом лечения являются противовоспалительные средства местного применения, например глюкокортикостероидные препараты, тормозящие основные компоненты аллергического воспаления. Однако следует учитывать осложнения в виде атрофии кожи и феномена привыкания. Традиционные противовоспалительные препараты используются при невозможности применения местных глюкокортикоидов. Из комбинированных противовоспалительных средств применяются пимафукорт, тридерм и акридерм. Из антигистаминных средств используются препараты I (клемастин, дифенгидрамин и др.) и II поколений (эбастин).
Для коррекции функций желудочно-кишечного тракта назначаются ферментные препараты (панцитрат, креон, мезим форте) и эубиотики (хилак форте, бифиформ и др.).
Из физиотерапии применяются переменное магнитное поле, КВЧ-терапия и ультрафиолетовое облучение.
Себорейный дерматит
Себорейный дерматит – воспалительные изменения кожи, связанные с повышенным выделением кожного сала.
Причинами являются эндокринно-нейрогенные нарушения.
Основные клинические симптомы
Местные проявления локализуются на участках, богатых сальными железами, чаще всего поражаются волосистая часть головы, лицо, грудь и спина. Поры сальных желез расширяются, образуются комедоны, связанные с возникновением сальных пробок, кожа выглядит утолщенной, появляются вульгарные угри. Волосы принимают сальный вид, образуется перхоть.
Лечение
Основное лечение заключается в ликвидации нейроэндокринных нарушений. Ограничивается употребление острой и соленой пищи, назначается витаминотерапия.
Местно применяют кремы для жирной кожи. При поражении волосистой части головы рекомендуется протирание 2 %-ным серно-салицило-вым спиртом и использование специальных шампуней.
Аллергический контактный дерматит
Аллергический контактный дерматит – заболевание, возникающее при повторном воздействии на кожу различных сенсибилизирующих веществ.
К контактным аллергенам относятся растения, фрукты, овощи, косметические аллергены. Кроме того, аллергический контактный дерматит может быть вызван металлами, лекарствами, инсектицидами, резиновыми изделиями и индустриальными химическими веществами. При контакте на коже появляются симптомы аллергического воспаления.
Основные клинические симптомы
Первым признаком развития заболевания является появление на месте контакта с аллергеном зудящей эритемы, затем возникают папулы, везикулы, эрозии, корочки и чешуйки. Характерен также полиморфизм элементов.
При отсутствии контакта с аллергеном явления дерматита стихают.
Диагностика
При постановке окончательного диагноза большое значение имеют данные о контакте, основные симптомы и постановка проб в период ремиссии с причинно-значимым аллергеном.
Лечение
Назначаются антигистаминные препараты и гормональные мази. Кроме того, необходимо исключение контактного аллергена.
Эксфолиативный дерматит
Эксфолиативный дерматит – поражение кожи и подкожной клетчатки с отделением эпидермиса и образованием крупных пузырей.
Причиной развития заболевания является стафилококковая инфекция.
Основные клинические симптомы
Заболевают новорожденные на 1–2-й неделе жизни, когда появляются покраснения кожи в области пупка и бедренной складки. Через несколько часов процесс распространяется на все тело. На коже появляются пузыри, она приобретает багрово-красный цвет. Развиваются явления омфалита. На слизистой оболочке рта могут появиться язвы. Наблюдаются симптомы интоксикации и обезвоживания.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и выделении возбудителя из кожных очагов поражения.
Лечение
Назначаются антибактериальные препараты, стафилококковый иммуноглобулин и плазма. Местно применяются ванны с раствором перманганата калия, а пораженные места обрабатываются 1 %-ным раствором бриллиантового зеленого.
Почесуха
Почесуха – группа заболеваний кожи, характеризующихся папулезными и везикулезными высыпаниями и выраженным зудом. Диагностируется у лиц с неустойчивой психикой и эндокринными расстройствами нервной системы.
Основные клинические симптомы
Заболевание имеет хроническое течение и встречается в возрасте 30–40 лет. На коже образуются папулы шаровидной формы, возвышающиеся над уровнем кожи, величиной до 1 см с гладкой поверхностью, покрытые плотными роговыми чешуйками. Они локализуются на разгибательных поверхностях конечностей.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов.
Лечение
Назначаются седативные средства и антигистаминные препараты. Широко используются гипноз, электросон и иглорефлексотерапия. Местно назначаются спиртовые обтирания с анестезином или ментолом, а также радоновые сернистые ванны и морские купания.
Зуд
Зуд – симптом, возникающий в результате видоизмененного чувства боли, связанного с раздражением нервных окончаний болевых рецепторов.
Основные причины: укусы насекомых, ожоги растениями, заболевания кожи и аллергическая реакция. Кроме того, зуд может быть симптом нервных и психических заболеваний. Он также может носить ограниченный характер или распространяться по всему телу.
Лечение
При ограниченном зуде, связанном с укусами, производится обработка спиртовыми растворами (салициловым спиртом, раствором календулы и др.). Другие его формы требуют лечения основного заболевания. Дополнительно назначаются ванны из различных отваров (ромашки, дубовой коры и др.).
Инфекционный дерматит
Инфекционный дерматит – поражения кожи, характерные для инфекционных заболеваний (корь, скарлатина, краснуха и т. д.).
Основные клинические симптомы
Они являются специфичными для каждого из инфекционных заболеваний.
При кори отмечается этапность высыпания сыпи: 1-й день – лицо, 2-й день – половина тела, 3-й день – все тело. Сыпь имеет пятнисто-папулезный характер и заканчивается пигментацией.
В случае развития скарлатины она имеет вид мелких пузырьков и держится в течение 5 дней, а на 2-й неделе появляется пластинчатое шелушение.
При ветреной оспе сыпь отличается полиморфизмом: сначала пятно, затем папула и везикулы, а после их лопания – корочки. При сыпном тифе она появляется на 4–5-й день, располагается на груди и животе и держится в течение 2 дней.
Диагностика
Постановка окончательного диагноза производится на основании клинических проявлений заболевания.
Лечение
Проводится комплексное лечение основного заболевания.
Псориаз
Псориаз (чешуйчатый лишай) – заболевание, характеризующееся нарушением кожного покрова с характерными кожными проявлениями.
Различают пятнистый, экссудативный, себорейный, застарелый, раздраженный, интертригинозный, цветной, пустулезный и артропатический псориаз.
Этиология не установлена.
Основные клинические симптомы
Заболевание начинается с появления на коже мелких светло-розовых пятен, быстро превращающихся в папулы, покрытые серебристо-белыми чешуйками. Высыпания обычно носят симметричный характер. Для диагностики важна триада симптомов, выявленных при соскабливании элементов: расслоение в виде серебряной пыли, выявление гладкой поверхности, появление на ней кровоизлияний. Папулы имеют склонность к росту с образованием бляшек размером до нескольких сантиметров, которые сливаются, образуя поражения с неровными очертаниями. Для этого заболевания характерно появление зуда. Бляшки могут рассасываться как с центра, так и периферийно с образованием венчика вокруг папулы – псевдоатрофического ободка.
Экссудативная форма сопровождается выраженной отечностью с образованием на поверхности корок желтоватого цвета. При фолликулярном псориазе в области устьев фолликул возникают мелкие папулы. В случае развития ладонно-подошвенного псориаза высыпания находятся на ладонях и подошвах и сопровождаются образованием трещин. Волосистая часть головы поражается при себорейном псориазе, а весь кожный покров захватывается при псориатической эритродермии. При артропатическом псориазе затрагиваются мелкие суставы, что сопровождается появлением резких болей, припухлостью суставов и их деформацией. При всех формах псориаза поражаются ногти: «истыканность» ногтевых пластин, их помутнение и утолщение.
Заболевание начинается в любом возрасте с появления зуда и жжения. Течение хроническое или обостренное. Заболевание часто возникает зимой.
Диагностика
Постановка окончательного диагноза производится на основании типичных клинических симптомов.
Лечение
Назначается диета с резким ограничением жиров, исключением алкоголя и острых блюд.
В остром периоде применяются седативные и антигистаминные средства, гемодез, диуретики, глюконат кальция и препараты магния. Местно назначаются мази с серой, псоркутан, лоринден и др. В тяжелых случаях проводится гормональная терапия, а также эффективно санаторное лечение.
Красный плоский лишай
Красный плоский лишай (лишай Вильсона) – дерматоз, характеризующийся зудящей папулезной мономорфной сыпью на коже и поражением слизистой оболочки и ногтей.
Причинами красного плоского лишая считаются неврогенные, эндокринные, инфекционные и наследственные факторы. При этом заболевании наблюдается гиперкератоз, экзантема и дистрофия.
Основные клинические симптомы
Наиболее частыми высыпаниями являются папулы – плоские, многогранные, с гладкой поверхностью, величиной с булавочную головку, центральная часть их пупковидно вдавлена. Они имеют цвет кожи или фиолетово-красный цвет. Папулы могут увеличиваться до размеров чечевицы и располагаются в виде различных фигур. Сыпь локализуется на сгибательных поверхностях лучезапястных суставов, внутренней поверхности предплечий и распространяется на слизистую оболочку рта и кожу половых органов. Она может также возникать на лице и волосистой части головы. Различают 5 клинических форм:
– типичная форма с серовато-беловатыми папулами, располагающимися в виде сетки;
– экссудативно-гиперемический красный плоский лишай;
– эрозивно-язвенный красный плоский лишай;
– буллезная форма;
– гиперкератотический плоский красный лишай.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных и результатов тестов. Например, после смазывания маслом выявляется сетки, а после согревающего компресса папулы приобретают перламутровый оттенок. Кроме того, проводится и гистологическое обследование.
Лечение
Исключаются возбуждающие средства. Назначаются антибиотики широкого спектра действия, антигистаминные препараты и др. Наружно применяются спиртовой раствор с анестезином или ментолом и болтушки.
При неэффективности лечения назначаются мази с кортикостероидом, делагил и др. Иногда зуд снимается водно-цинковой эмульсией. В упорных случаях производится обкалывание очагов поражения кортикостероидными препаратами.
Крапивница
Крапивница – заболевание, связанное с возникновением на поверхности кожи и слизистых оболочках зудящих пузырей.
Причиной ее развития могут быть укусы насекомых, пищевые продукты, лекарственные средства, а также механическое воздействие раздражающих веществ.
Основные симптомы заболевания
Крапивница может быть острой и хронической. В первом случае появляется зуд кожи с образованием волдырей. Сыпь может сливаться, иногда к высыпаниям присоединяются такие симптомы, как головная боль и повышение температуры тела. Элементы крапивницы по мере их развития в связи с отеком бледнеют, в центре может развиться отслойка эпидермиса с возникновением пузырька. Продолжительность заболевания составляет от нескольких дней до 3 недель.
Хроническая крапивница протекает волнообразно. Для нее характерны расчесы и возникновение больших бледных инфильтратов, не оставляющих ямок (отек Квинке).
Лечение
Из окружения больного устраняются аллергены. При острой форме крапивницы и отеке Квинке назначаются антигистаминные препараты и инъекции адреналина. При отеке гортани – госпитализация, по показаниям проводится трахеотомия. При хронической крапивнице назначаются антигистаминные препараты на длительный срок.
Для уменьшения зуда рекомендуются душ, обтирание полуспиртовыми растворами, свежеотжатым лимонным соком, 1 %-ным раствором димедрола, разведенным столовым уксусом в пропорции 1: 2.
Эритема многоформная
Многоформная эритема является инфекционным заболеванием кожи, которое наблюдается весной и осенью, малоконтагиозно и часто встречается при хронически протекающих инфекциях.
Основные клинические симптомы
Обычно перед появлением высыпаний отмечаются продромальные симптомы: головная боль, недомогание, повышение температуры и боли в горле. Для сыпи характерны пятна округлой формы с четкими границами, величиной до 1 см. Центр пятна запавший и цианотичный. Оно окружено ярко-красным валиком. Отмечаются также сливные пятна. Сыпь локализуется сначала на кистях и стопах симметрично, затем распространяется на предплечья и голени. Отмечаются отечность лица и трещины на губах. Больные жалуются на жжение, зуд и эрозии слизистых оболочек.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов.
Лечение
Применяются антигистаминные препараты, мази с глюкокортикоидами и антибиотики. Кроме того, производится обработка поражений щелочными растворами.
Ожог солнечный
Солнечный ожог – повреждение кожных покровов в результате воздействия высоких температур и солнечного света, которое возникает при длительном пребывании на солнце без одежды. В его основе лежат некроз клеток, массивная токсемия и развитие ожогового шока.
Основные клинические симптомы
Различают 3 степени ожога. При I степени возникает гиперемия кожи, при II степени появляются пузыри с серозным содержимым, а при III степени развивается некроз с нарушением чувствительности.
Диагностика
Постановка окончательного диагноза производится на основании анамнестических данных и клинических проявлений.
Лечение
При I и II степени проводится консервативное лечение: наносятся антисептические, увлажняющие мази и пантенол. При солнечном ожоге III степени необходима срочная госпитализация. Проводится комплексное лечение с применением хирургических методов.
Гнездная алопеция
Алопеция (гнездная плешивость) возникает вследствие нейротрофических расстройств.
Основные клинические симптомы
Заболевание начинается неожиданно с появления на голове крупных очагов выпадения волос при неизмененной коже.
Это может привести к быстрому и тотальному облысению.
Лечение
Назначаются кортикостероидные препараты, поливитамины, криомассаж, раздражающие спиртовые втирания и лидаза.
Угри обыкновенные
Угри – воспалительное заболевание кожи с поражением сальных желез, развивающееся в юношеском возрасте.
Основной причиной их развития является гиперфункция сальных желез, при которой кожное сало скапливается в протоках и устьях фолликулов с образованием комедонов виде черных точек.
Основные клинические симптомы
На коже лица появляются покрасневшие участки в виде болезненных и плотных уплотнений с черными точками, которые могут нагнаиваться.
Лечение
Назначается диета с исключением жирной, острой и сладкой пищи, пряностей, кофе, алкоголя и чая.
Проводится витаминотерапия. Уход за кожей выполняется с применением обезжиривающих кремов, отваров трав, Удаляют комедоны и принимают солнечные ванны.
При нагноении назначают антибактериальную терапию.
Розацеа
Розацеа – заболевание, характеризующееся разлитой эритемой с телеангиэктазией с мелкими пустулезными элементами.
Этиология не установлена.
Основные клинические симптомы
Появление на себорейном фоне стойкой эритемы лица, затем на этом фоне образуются ярко-красные папулы с пустулами в центре. Ощущаются зуд и жжение. Заболевание протекает длительно.
Лечение
Назначаются витамины группы В, антибиотики тетрациклинового ряда и другие средства. Кроме того, применяются криотерапия и электрокоагуляция.
Гнойный гидраденит
Гнойный гидраденит – воспаление потовых желез (чаще всего в подмышечных впадинах или паховой области). Способствующими факторами являются опрелости, потливость и травмы кожи при ссадинах.
Основные клинические симптомы
На коже появляются болезненные узелки, плотные на ощупь, которые размягчаются и превращаются в гнойники. Последние опорожняются и сливаются, образуя инфильтрат, который может превратиться в гнойный очаг. У больного отмечается выраженная температурная реакция.
Лечение
Проводится обработка пораженных областей антисептиками. При флюктуации назначаются вскрытие гнойника, применение мазевых антисептических повязок и физиотерапия.
Сикоз
Сикоз – хроническое гнойничковое заболевание кожи, вызываемое стафилококком, возникающее у мужчин и локализующееся на волосистой части лица.
Предрасполагающими факторами могут быть инфекционные процессы в носоглотке и загрязнение во время бритья.
Основные клинические симптомы
Заболевание начинается с возникновения мелких пустул, расположенных в устье волосяных фолликул. Через 2–3 дня они подсыхают с возникновением гнойных корок, которые затем отпадают.
Пустулы образуются непрерывно и образуют плотные воспалительные очаги. Из них развиваются бляшки красного цвета. Гнойные корки плотно спаяны с волосами.
Лечение
Волосы в очаге поражения удаляют с помощью пинцета. Местно применяются серно-таниновая мазь, мази с антибиотиками и растворы анилиновых красителей. Назначаются антибиотики, аутогемотерапия и стафилококковая вакцина.
Фолликулит
Фолликулит – воспаление волосяного мешочка, развивающееся на фоне повышенного потоотделения, раздражения частицами угля, цемента или зубьями расчески. Вызывается стафилококком.
Различают поверхностный и глубокий фолликулит, а также профессиональный, масляный и другие формы.
Основные клинические симптомы
При простом фолликулите возникают сначала пустулы, окруженные венчиком гиперемии с волосом в центре, затем их содержимое превращается в корочку, которая быстро отпадает, не оставляя следов. При глубоком фолликулите отмечаются узелки до 5 мм ярко-красного цвета, на верхушках которых развиваются пустулы. Через несколько дней они рассасываются и подвергаются гнойному воспалению с образованием небольшой язвы.
Лечение
Устраняются причины, вызывающие заболевание. Пустулы вскрывают и смазывают 1–2 %-ным спиртовым раствором анилиновых красителей. Пораженные участки смазываются 2 %-ным спиртовым раствором салициловой кислоты. Кроме того, назначаются антибиотики.
Мозоли
Мозоли – гиперкератоз, возникающий на местах давления и в результате плоскостопия, а также на руках у лиц, занимающихся физическим трудом.
Лечение
Проводится их распаривание, а затем механическое удаление. Кроме того, рекомендуется смазывать их мозольной жидкостью и применять мозольные пластыри.
Красная волчанка
Красная волчанка (эритематоз) – заболевание с диффузным поражением соединительной ткани, сопровождающееся кожными или системными проявлениями.
Основные клинические проявления
При кожной форме на лице появляются резко ограниченные розовые пятна, которые увеличиваются в размерах и покрываются плотными чешуйками, при снятии которых отмечается болезненность.
На слизистой оболочке рта возникают синюшно-кровянистые бляшки с беловатым центром. Очаги поражения стойкие, после них остаются рубцы. Заболевание протекает длительно.
Лечение
Назначаются поливитаминные и кортикостероидные мази. Делагил принимают по 1–2 таблетки в день. Больным запрещено находиться на солнце, рекомендуются использовать фотозащитные кремы.
Болезни костно-мышечной системы и соединительной ткани
Подагра
Подагра – заболевание, связанное с нарушением пуринового обмена, проявляющееся отложением мочевой кислоты в тканях и приводящее к характерному поражению сустава и других органов. Заболевание сопровождается периодическими болями в суставах рук и ног. Причинами развития подагры могут быть переедание, злоупотребление алкоголем, употребление в пищу продуктов, содержащих пуриновые основания (мясо, творог, жиры, рыба, красное вино) и сидячий образ жизни. Соли откладываются в суставах и синовиальных оболочках, вследствие чего происходит разрушение хрящей.
Основные клинические симптомы
Начало заболевания совпадает с началом артрита внезапно, часто ночью. Больной просыпается от рвущей боли, в большинстве случаев болевой синдром формируется в первом плюснефаланговом суставе большого пальца, но иногда начинается с нескольких суставов.
Кроме этого отмечается подъем температуры до 40 °C. Суставы увеличиваются в размерах, становятся болезненными, а кожа под ними гиперемирована.
Диагностика
Со стороны крови отмечаются увеличение мочевой кислоты, ускорение СОЭ и нейтрофильный лейкоцитоз. Рентгенологически определяются дефекты в местах отложения солей мочевой кислоты.
Лечение
Назначается диета с исключением пуринов, мяса, бобовых и копченостей. В остром периоде применяются нестероидные противовоспалительные средства и препараты, которые уменьшают синтез пуринов (аллопуринол и др.). Кроме того, назначаются массаж, ЛФК и санаторно-курортное лечение.
Артрозы
Артрозы – дегенеративные поражения хряща. Они могут быть первичными, если этиологический фактор неизвестен, и вторичными – после травмы, перелома или воспалительных заболеваний, приводящих к изменению суставных поверхностей и механическому повреждению хряща. Они могут осложняться воспалением синовиальной оболочки, тогда развиваются активный синовит, артроз с вторичным синовитом или артрозоартрит.
Коксартроз (деформирующий артроз тазобедренного сустава) – наиболее тяжелая форма артроза, характеризующаяся болью при опоре на ногу, появлением хромоты и ограничением движений в суставе. На поздней стадии происходит подвывих головки бедра. При двустороннем поражении возникает «утиная» походка.
Артроз коленного сустава – гоноартроз – характеризуется болью, возникающей при спускании с лестницы, и болезненностью при пальпации коленного сустава.
Развивается деформация за счет изменений в кости. Кроме того, периодически возникает небольшая припухлость.
Артроз дистальных межфаланговых суставов (геберденовские узелки) чаще всего возникает у женщин в климактерическом периоде. Развиваются симметричные стойкие утолщения межфаланговых суставов, болезненные при пальпации.
Диагностика
Основным критерием при постановке диагноза является стойкая деформация сустава без выраженных воспалительных изменений крови. На рентгенограмме определяют сужение суставной щели и краевой остеосклероз.
Лечение
В первую очередь необходимо снизить нагрузку на ноги и улучшить метаболизм хряща. Назначают индометацин, вольтарен, ацетилсалициловую кислоту, биостимуляторы и витаминотерапию. Внутрь сустава вводится гидрокортизон. Кроме того, показаны аппликации парафином, массаж, ЛФК, ультразвук и курортное лечение. При тяжелом коксартрозе проводится хирургическое вмешательство.
Системные поражения соединительной ткани
Поражение соединительной ткани – группа заболеваний, характеризующихся аутоиммунным и иммунокомплексным воспалением соединительной ткани или повышенным фиброзообразованием.
Причина развития поражений соединительной ткани неизвестна. Однако в качестве этиологических факторов могут быть половые различия и неспецифические воздействия внешней среды (инфекции, инсоляции, охлаждение, стрессы, несбалансированное питание, семейно-генетическое предрасположение к аутоиммунитету и др.).
Основные клинические симптомы
К признакам, характерным для болезней соединительной ткани, относятся артриты и миозиты, реже серозиты и поражения внутренних органов (почек и сосудов) и центральной нервной системы.
При лабораторных исследованиях наблюдаются также общие показатели иммунологического статуса. К ним относятся: гипериммуноглобулинемия, наличие антинуклеарных и ревматоидных факторов, обнаружение иммунных комплексов. Характерными индивидуальными показателями могут быть:
– высокий уровень антител к нативной ДНК (красная волчанка);
– антитела к РНП (смешанное заболевание соединительной ткани);
– антитела к цитоплазматическим антигенам (болезнь Шегрена).
Течение большинства диффузных болезней соединительной ткани рецидивирующее, прогрессирующее и требует применения комплексной терапии, включающей противовоспалительные препараты (нестероидные и гормональные), иммунодепрессанты и иммуномодуляторы. Широко применяют плазмофорез, фильтрацию плазмы и гемосорбцию.
К системным заболеваниям соединительной ткани относятся следующие:
– узелковый полиартрит и родственные состояния;
– системная красная волчанка;
– дерматополимиозит;
– системный склероз;
– другие системные поражения соединительной ткани, включающие болезнь Бехчета и ревматическую полимиалгию.
Остеохондроз позвоночника
Остеохондроз позвоночника – заболевание, сопровождающееся дегенерацией межпозвоночного диска со значительным снижением его высоты, склерозированием дисковых поверхностей позвонков и разрастанием краевых остеофитов.
Основная причина – постоянные перегрузки позвоночника, в результате чего диски утрачивают кровоснабжение и развиваются дистрофические изменения. В них появляются трещины и разрывы, через которые могут выпадать массы измененного пульпозного ядра с развитием грыжи.
Основные клинические проявления
Для шейного отдела позвоночника характерны боли в затылочной и межлопаточной областях, чувство тяжести в надплечье, боли в шее, онемение пальцев рук во время сна, а также головокружение и мелькание мушек.
При остеохондрозе грудного отдела наблюдаются утомляемость мышц спины, невозможность находиться в вертикальном положении и боли по ходу позвоночника.
Остеохондроз поясничного отдела характеризуется появлением чувства усталости, болями в ягодичной области и по задней поверхности бедра. Острые нестерпимые боли могут также возникнуть при подъеме тяжести.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных и результатов рентгенологического исследования.
Лечение
В период обострения назначаются постельный режим на щите под матрацем для разгрузки позвоночника, массаж, вытяжение позвоночника, аналептики, витамины группы В, а при сильной боли – новокаиновая блокада.
После исчезновения боли проводятся физиотерапия, гидротерапия и лечебная физкультура. Кроме того, необходимо ношение разгрузочного ортопедического корсета. При неэффективности консервативного лечения проводятся удаление хрящевой грыжи и сращение 2 соседних позвонков. Для предупреждения осложнений рекомендуются облегченная работа без нагрузки на позвоночник, жесткая постель, ЛФК, постоянное ношение корсета, а также сероводородные и радоновые ванны.
Спондилит
Спондилит – группа воспалительных заболеваний позвоночника, при которых происходит разрушение тел позвонков, что приводит к деформации позвоночника. Спондилиты могут быть специфическими и неспецифическими. К первым относятся туберкулезный и другие спондилиты, вызванные различными инфекциями, а к последним – гематогенный гнойный, ревматоидный спондилит и др.
Основные клинические симптомы
Клинически спондилит характеризуется острым началом, ознобом и повышенной температурой тела. Отмечаются резкая болезненность в области пораженного позвоночника с иррадиацией в живот или ноги в зависимости от уровня поражения позвоночника, локальная болезненность в месте поражения, лейкоцитоз и ускорение СОЭ. Заболевание может протекать хронически.
Лечение
Проводится хирургическое вмешательство.
Спондилез
Спондилез – хроническое заболевание, обусловленное дистрофическими изменениями в наружных отделах фиброзного кольца межпозвоночного диска и передней продольной связки с ограничением подвижности позвоночника. Заболевание развивается в результате статодинамических перегрузок или травм позвоночника.
Основные клинические симптомы
В конце дня возникают воли в спине, иногда наблюдаются поражения корешков.
Диагностика
На рентгенограмме отмечаются расстройства и костные разрастания по краям тел позвонков, имеющие заострения в виде клиновидных выступов или скоб.
Лечение
Назначаются снижение физической активности, нестероидные противовоспалительные средства и физиотерапия, а также ЛФК, массаж и др.
Ишиас
Ишиас – воспалительное поражение корешков спинномозговых нервов на уровне пояснично-крестцового отдела позвоночника.
Основные клинические симптомы
Наиболее важными признаками являются боли в поясничной области, иррадиирущие в ягодицу, по задней поверхности бедра и голени, наружному краю бедра, голени и стопы, а также нарушения чувствительности по корешковому типу и др.
Ишиас наблюдается при остеохондрозе позвоночника, травмах и инфекциях.
Лечение
Проводится комплексная терапия с учетом основного заболевания.
Миозит
Миозит – полиэтиологическое заболевание, которое характеризуется воспалительным процессом в мышцах, сопровождается болевым синдромом, мышечной слабостью и возможной атрофией мышц. Миозиты могут быть гнойными, негнойными, инфекционно-аллергическими, инфекционными и неинфекционными.
Они также подразделяются на острые, подострые и хронические. Кроме того, они могут быть локализованными и распространенными.
Миозит характеризуется выраженной реакцией соединительной ткани с развитием фиброза в воспаленной мышце.
Возможно появление склероза межмышечной ткани и костных элементов в ней, когда поражаются не только мышцы, но и сухожилия и мышечные оболочки.
Основные клинические симптомы
Совокупность расстройств при различных заболеваниях объединяются под общим названием миопатия. Различают:
– миопатию с нарушением координации между агонистами, антагонистами и синергистами;
– нарушение координации не только целых мышц, но и пучков внутри мышц;
– миофасцикулит, характеризующийся сочетанием с воспалительными изменениями в мышцах.
Диагностика
Постановка окончательного диагноза производится на основании характерной симптоматики и результатов клинических исследований, посева гноя и электромиографии.
Лечение
Применяются антибиотики и аналгетики, по показаниям – хирургические вмешательства и физиотерапия. Кроме того, проводятся уменьшение болевого синдрома и лечение основного заболевания.
Синовиты
Синовиты – заболевания, поражающие синовиальную оболочку, которая ограничивается ее пределами и сопровождается скоплением выпота.
Местом поражения чаще всего являются коленные, голеностопные, локтевые и лучезапястные суставы.
Синовиты возникают при инфекционном и асептическом воспалении, а также при травмах.
Основные клинические симптомы
Сустав увеличивается в размерах и меняет форму, наблюдает болезненность при пальпации. Отмечается также нарушение функции суставов: покраснение области сустава.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и результатов исследования пунктата суставной жидкости.
Лечение
Проводится хирургическое вмешательство, по показаниям – пункция сустава, дренирование полости сустава, УВЧ-терапия.
Тендосиновит
Тендосиновит – воспалительный процесс, который часто поражает место перехода сухожилия в мышцу.
Тендосиновит короткого разгибателя в длинной отводящей мышце большого пальца кисти развивается вследствие длительного напряжения. Проявляется болями в области шиловидного отростка лучевой кости, которые усиливаются при движении большого пальца.
Тендосиновит локтевого разгибателя запястья характеризуется болью в области шиловидного отростка локтевой кости, иррадиирущей в локоть IV и V пальцев.
«Защелкивающийся палец» возникает вследствие микротравм поверхностных сгибателей пальцев. Проявляется болью и припухлостью на ладонной поверхности пальцев. Ощущение препятствия и защелкивания преодолевается с помощью здоровой руки.
Синдром запястного пальца: внезапно возникают интенсивные боли и парестезии в области I и III пальцев со стороны ладони, отек кистей и появление эритемы, цианоза и мраморности кожи.
Лечение
Оно зависит от стадии заболевания. Назначаются противовоспалительные и обезболивающие средства внутрь или местно. При сдавливании нерва показано хирургическое вмешательство.
Бурсопатии
Бурсопатии – воспаления синовиальных сумок, располагающихся между сухожилиями и костными выступами. Они возникают при травмах или микротравмах и сопутствуют другим повреждениям. Исходом бурсита может быть фиброз. Чаще всего повреждаются локтевые и вертельные области. Различают локтевой, вертельный, седалищный и преднадколенный бурсит, а также бурсит гусиной лапки в области большеберцовой кости.
Лечение
Сначала назначается холод, затем тепло, глубокое прогревание и противовоспалительные средства. При гнойном бурсите проводится хирургическое вмешательство.
Пяточная шпора
Пяточная шпора – выросты на поверхности пяточной кости или пяточного бугра, представляющие собой образование костной структуры с преобладанием склерозирования.
Основные клинические симптомы
При ходьбе, беге или ношении неудобной обуви возникает сильная боль в области пяточной кости.
Диагностика
Постановка окончательного диагноза производится на основании выявления на рентгенограмме выроста шиповидной, пирамидной или клиновидной формы.
Лечение
Проводится консервативное лечение, назначаются физиопроцедуры, ЛФК и массаж.
Остеопороз
Остеопороз – заболевание, характеризующееся снижением плотности кости в результате уменьшения костного вещества или недостаточной его минерализации.
Основные причины развития остеопороза: снижение двигательной активности, характер питания, употребление алкоголя, курение, недостаток поступления витаминов, а также снижение питания с уменьшением поступления кальция и фосфора. Остеопороз может быть местным и общим. Первый развивается чаще всего при нарушениях кровообращения и длительной обездвиженности, связанной с переломами, невритами, обморожением или появлением флегмоны. Общий остеопороз регистрируется при интоксикациях, пищевых и обменных расстройствах, возрастной инволюции и эндокринных заболеваниях, а также при применении глюкокортикоидов.
Основные клинические симптомы
Остеопороз может протекать без особой симптоматики, больные жалуются на боли в костях и мышцах спины. Переломы при остеопорозе возникают без травматического воздействия после небольшой нагрузки. Обычно они возникают в грудных позвонках, регистрируются также и переломы шейки бедра. При вторичном остеопорозе симптоматика обусловлена основным заболеванием.
Диагностика
Содержание кальция и фосфора при первичном остеопорозе в пределах нормы, но может быть повышен уровень щелочной фосфатазы, снижено содержание паратиреоидных гормонов. Кроме того, определяется выведение кальция с мочой.
Основным методом исследования является рентгенография, с помощью которой выявляется снижение плотности кости.
Лечение
Назначаются витамин D и кальцитонин. В настоящее время появилось множество комплексных препаратов. Излечение вторичного остеопороза заключается в терапии основного заболевания.
Следует учитывать, что развитию остеопороза препятствуют двигательная активность и рациональное питание с достаточным введением кальция и фосфора в равной пропорции. Суточная дозировка кальция в зависимости от возраста составляет 1000–1500 мг. Источником кальция являются молочные продукты, а источником фосфора – морепродукты, фасоль и отруби.
Остеомаляция
Остеомаляция (размягчение костей) – синдром, возникающий при недостаточной минерализации костной ткани в результате обеднения организма солями кальция и фосфора.
Это состояние может быть связано с недостатком витамина D, повышенной фильтрацией солей в почках и нарушением их всасывания в кишечнике. При этом уменьшаются объем костного вещества и его минерализация, что сопровождается размягчением костей и их искривлением.
Основные клинические симптомы
Наиболее показательными признаками являются деформация костей, боли в костях, переломы, гипотония и гипотрофия мышц. На рентгенограммах определяется остеопения. У детей изменения локализуются в метафазах трубчатых костей.
Лечение
Детям назначают витамин D, препараты кальция и фосфора, исправление деформации и общеукрепляющую терапию. Лечение взрослых направлено на нормализацию фосфорно-кальциево-го обмена для улучшения минерализации костной ткани.
Остеомиелит
Остеомиелит – воспалительный процесс с поражением всех структурных элементов кости и костного мозга.
Основным этиологическим фактором является гноеродная микрофлора. Входными воротами инфекции при гематогенном остеомиелите могут быть слизистая носоглотки и очаги хронической инфекции.
Негематогенный остеомиелит возникает при травмах. Кроме того, по течению заболевание может быть острым и хроническим.
Основные клинические симптомы
Различают 3 формы остеомиелита.
При легкой форме местные симптомы преобладают над общими. Интоксикация выражена умеренно, температура тела не превышает 38 °C. Местные изменения локализованы в местах поражения, боль умеренная.
Септикопиемическая (тяжелая) форма характеризуется внезапным началом, ознобом, подъемом температуры выше 40 °C. Наблюдаются симптомы интоксикации: слабость, адинамия, тошнота и рвота. Отмечается выраженность местных проявлений. Довольно быстро возникают резкие боли, заставляющие ограничить движения и принять вынужденное положение. Над очагом поражения кожа краснеет, более четко проявляется венозный рисунок. При неблагоприятном течении заболевания симптомы интоксикации усиливаются.
При молниеносной форме в первые сутки развивается тяжелая интоксикация со спутанностью сознания, судорогами, симптомами раздражения мозговых оболочек и сердечно-сосудистой недостаточностью. Больные могут погибнуть в 1-е сутки от начала заболевания.
Осложнениями остеомиелита являются сепсис, гнойный артрит, пневмония, миокардит, патологический перелом и переход в хроническую форму.
Диагностика
Постановка окончательного диагноза производится на основании характерных клинических симптомов и результатов рентгенологического исследования.
Лечение
Проводятся оперативное лечение местного процесса, направленное воздействие на возбудителя путем назначения антибиотика и улучшение устойчивости организма путем повышения калорийности питания. Кроме того, назначаются витамины, микроэлементы и иммуномодуляторы, а также дезинтоксикационная и симптоматическая терапия.
Болезни мочеполовой системы
Острый нефротический синдром
Это генетически обусловленное двустороннее иммуновоспалительное заболевание с преимущественным поражением клубочков и вовлечением в процесс всех почечных структур. Различают острую, подострую и хроническую формы.
Острый нефротический синдром в классическом варианте проявляется отеками, артериальной гипертензией и гематурией.
Основные клинические симптомы
Они зависят от остроты процесса. Среди предшествующих симптомов острого нефритического синдрома могут быть общая слабость, снижение работоспособности и уменьшение диуреза. В связи с задержкой натрия и воды возникает отечный синдром, который характеризуется появлением отеков по утрам на лице, которые днем смещаются вниз к лодыжкам. Возникает лицо нефритика – набухание шейных вен, бледность кожи и отеки на лице. При прогрессировании заболевания последние распространяются по всему телу.
У 70 % больных отмечается повышение артериального давления.
Для мочевого синдрома характерны протеинурия до 3 г в сутки, гематурия вплоть до появления мочи цвета мясных помоев, а также анурия с высокой плотностью мочи. В период обратного развития заболевания отмечается снижение артериального давления.
Осложнениями могут быть сердечная недостаточность, кровоизлияния во внутренние органы и острая почечная недостаточность.
Лечение
Этиологическое лечение предусматривает введение антибиотиков в течение 10–14 дней. К патогенетической терапии относится введение антикоагулянтов (гепарин) и антиагрегантов (курантил). Также проводится симптоматическое лечение, включающее мочегонные препараты (фуросемид, гипотиазид и др.). Для лечения гематурического синдрома применяют аминокапроновую кислоту или дицинон. При затянувшейся терапии используются глюкокортикоиды.
По выписке из стационара назначение лекарственных средств и их дозировка зависят от выраженности мочевого и нефротического синдрома, а также проводится понедельное их снижение.
Физиотерапевтические методы не назначаются. При неосложненной форме больной трудоспособен через 2 месяца. Прогноз заболевания благоприятный.
При отсутствии противопоказаний и лабораторных признаков в жаркое, сухое время года показано санаторно-курортное лечение.
Хронический нефротический синдром
Хронический нефротический синдром – хроническое иммуновоспалительное поражение клубочков, прогрессирующее, переходящее на всю почечную паренхиму и приводящее к постепенному снижению почечных функций. Это заболевание связано с отложением в клубочках нефритогенных иммунных комплексов и нарушением почечной гемодинамики. Деструкция глобулярного фильтра приводит к протеинурии и гематурии. Наиболее частой причиной хронического нефрита является несвоевременное и неадекватное лечение острой формы заболевания.
Основные клинические симптомы
Они зависят от клинической формы. Чаще всего выявляются отечный синдром, повышение артериального давления и почечный синдром. Клинические формы зависят от формы хронического нефрита (латентной, гипертонической, нефротической, смешанной, терминальной).
Морфологически различают следующие формы:
– фокально-сегментарный гломерулосклероз,
– мезангиопролиферативный гломерулонефрит;
– мембранозный гломерулонефрит;
– мембранозно-пролиферативный гломерулонефрит;
– склерозирующий гломерулонефрит.
Лечение
Основное лечение проводится в период обострения в специализированном стационаре. Оно определяется клинической формой заболевания. Общими правилами для больных с хроническим нефритом являются соблюдение соответствующего режима, проведение диетического лечения и прием медикаментозных средств. Больным необходимо избегать переохлаждения, недопустима физическая и психическая нагрузка.
Диетический режим зависит от формы заболевания и функционального состояния почек. При нефротической и гематурической форме суточное количество употребляемой поваренной соли снижается до 6 г, а при нарастании отеков – до 4 г. Количество принимаемой жидкости должно соответствовать суточному диурезу. Диета – стол № 7. Белок назначается из расчета 1 г/кг массы тела и ограничивается при появлении почечной недостаточности.
Большинству больных назначается патогенетическая и симптоматическая терапия. Лечение проводится для ликвидации патологического процесса в почках.
Назначаются препараты, подавляющие иммунное воспаление и улучшающие микроциркуляцию в почках, нестероидные противовоспалительные средства, а также препараты для симптоматического лечения.
Острая почечная недостаточность
Острая почечная недостаточность – заболевание, возникающее внезапно в результате нарушения почечного кровотока, клубочковой фильтрации и канальцевой реабсорбции и характеризующееся быстрым накоплением в крови токсических продуктов.
Проявлениями этого могут быть гиперазотемия и нарушение водно-электролитного обмена и кислотно-щелочного баланса.
Причины острой почечной недостаточности могут быть преренальными:
– нарушение гемодинамики, в результате различных видов шока;
– обструкция мочевых путей при приеме токсических лекарственных средств;
– гемолиз после переливания несовместимой крови;
– инфекционные заболевания.
Поражения почечной паренхимы могут возникнуть при воздействии на почки нефротоксических веществ, инфекционных заболеваниях и отсутствии почки, а также при аутоиммунных нарушениях почек. К постренальным причинам относятся закупорка мочевыводящих путей, беременность, заболевание спинного мозга и гипертрофия предстательной железы.
Основные клинические симптомы
Сначала появляются симптомы шока и острого отравления, а затем – снижение диуреза и полное его отсутствие. При исследовании крови обнаруживается повышение уровня мочевины, креатинина, остаточного азота и др. Появляются сонливость, тошнота, боли в животе и мышечные подергивания. Поражается сердечно-сосудистая система, может развиться отек легкого. Смерть наступает от уремической комы. Улучшение состояния происходит постепенно с появления полиурии и снижения уровня азотемии.
В случае восстановления фильтрационной и концентрационной способности почек процесс приобретает хронический характер.
Диагностика
Постановка окончательного диагноза производится на основании на клинико-лабораторных данных, нарастания показателей мочевины в крови и результатов проведения инструментальных и ультразвуковых обследований.
Лечение
Оно зависит от причины, вызвавшей острую почечную недостаточность. При гемолизе назначаются переливание крови, плазмофорез и глюкокортикоиды. При отравлениях проводится гемосорбция с применением антидотов.
В случае наличия заболеваний почек назначаются гипотензивные средства, антикоагулянты и экстракорпоральный плазмодиализ. В начальном периоде вводится фуросемид.
Кроме того, назначается диета с уменьшением количества белка и увеличением содержания углеводов и жиров.
Хроническая почечная недостаточность
Хроническая почечная недостаточность возникает вследствие постепенной гибели нефронов, что происходит при любом прогрессирующем заболевании почек. Различают быстро прогрессирующую, медленно прогрессирующую, рецидивирующую и персистирующую разновидности. Часто она возникает на фоне хронического пиелонефрита, хронических форм нефрита, поликистоза почек, хромосомных болезней, лекарственных нефропатий или обструкции мочевыводящих путей.
При хронической недостаточности ткань почки замещается соединительной тканью.
Основные клинические симптомы
Различают 3 стадии хронической почечной недостаточности.
На I стадии явные признаки сначала не выражены. Постепенно появляются неспецифические симптомы: жажда, сухость кожи, нарушение сна, слабость и быстрая утомляемость.
II (азотемическая) стадия характеризуется гибелью большей части нефронов. Появляются неприятный вкус во рту, тошнота, рвота, сухость кожных покровов и снижение мышечного тонуса. Возникают боли в костях и суставах, границы сердца расширяются, выявляется приглушенность тонов.
На III (терминальной) стадии отмечается декомпенсация функции почек и других органов.
Резко выражены изменения многих органов, связанных с накоплением продуктов белкового обмена (мочевины, креатинина, мочевой кислоты и др.). У больных появляются бледность, заторможенность и аммиачный запах изо рта, неадекватное поведение, снижается аппетит, лицо становится одутловатым, а язык покрывается налетом. Кроме того, наблюдаются срыгивание и жидкий зловонный стул темного цвета. Температура тела снижается.
Диагностика
Постановка окончательного диагноза производится на основании результатов комплексного исследования.
Лечение
Консервативное лечение проводится при клубочковой фильтрации от 10 до 35 мл/мин, повышении уровня креатинина более 0,02 г/л и мочевины более 0,5 г/л. Если фильтрация составляет ниже 10 г/л при нарастании азотемии, необходимо проведение гемодиализа или перитонеального диализа, а также решается вопрос о трансплантации почек.
Назначается лечение основного заболевание, анемии и остеодистрофии, применение энтеросорбентов, коррекция кислотно-щелочного равновесия и предупреждение осложнений.
Мочекаменная болезнь
Мочекаменная болезнь (уролитиаз) – хроническое заболевание, характеризующееся образованием камней в полостной системе почек и моче-выводящей системе, что связано с нарушением обмена веществ, уродинамическими расстройствами, инфекцией мочевыводящей системы, травмой почек, авитаминозами и нарушениями минерального обмена.
Нарушения фосфатно-кальциевого обмена могут возникнуть в результате гиперпаратиреоза, эндокринопатий и гипервитаминоза D, а также при длительном приеме щелочей и солей. Фосфатные камни образуются при pH мочи около 7, оксалаты – при pH мочи около 5,5 и поступлении с пищей щавелевой кислоты и большого количества аскорбиновой кислоты.
Ураты образуются при нарушении обмена мочевой кислоты, подагре и поступлении с пищей пуриновых оснований. Уратные камни возникают при pH мочи менее 5,5, а растворяются при pH мочи более 6,6.
Основные клинические симптомы
Камни могут долгое время не проявляться клинически. При присоединении пиелонефрита могут появиться боли и чувство тяжести в поясничной области, которые могут иррадиировать в низ живота или ногу.
Диагностика
Основными критериями при постановке диагноза «мочекаменная болезнь» являются гематурия и преобладание эритроцитов под лейкоцитами.
Лечение
При уратах и камнях назначают уралит, при оксалатах – соли магния, а при фосфатных камнях – хлорид или цитрат аммония либо метионин (по 0,5 г 3–4 раза в день).
По показаниям проводится дробление или извлечение камней. В период ремиссии противопоказана работа в сырых и холодных помещениях, а также деятельность, связанная с вибрацией. Эффективно лечение на курортах с минеральными водами. При мочекислых камнях назначаются «Ессентуки № 17», «Боржоми», при оксалатурии – «Ессентуки № 20», а при фосфатурии – «Нарзан», «Арзни».
Почечная колика
Почечная колика – симптом, характеризующийся острыми болями в поясничной области и возникающий при заболеваниях почек.
Причинами ее развития могут быть почечно-каменная болезнь, нефроптоз или гидронефроз. При почечной колике нарушается уродинамика верхних мочевых путей, возникающая часто при спазме мочевых путей с их ишемией, при лоханочно-кишечном рефлюксе, растяжении фиброзной капсулы почки.
Основные клинические симптомы
Приступ развивается внезапно, появляются резкие боли в поясничной области, которые могут быстро нарастать. Больной мечется, стонет и держится за больной бок. Боль иррадиирует по ходу мочеточника и в паховую область, а также отмечаются боли в животе. Приступ сопровождается температурой, ознобом, тахикардией, лейкоцитозом и ускорением СОЭ.
Диагностика
Постановка окончательного диагноза производится на основании клинических симптомов и результатов исследования мочи и инструментальных исследований.
Лечение
Назначаются тепло, спазмолитики и обезболивающие средства. По показаниям проводится катетеризация мочеточника в условиях стационара.
Почечная остеодистрофия
Почечная остеодистрофия – заболевание, возникающее на фоне расстройств фосфорно-кальциевого обмена и заключающееся в диффузном поражении почечной ткани.
Основная причина ее развития – хроническая почечная недостаточность, тубулопатии, ацидоз канальцев или заболевание, сопровождающееся нарушением функции канальцев.
Основные клинические симптомы
Отмечаются жалобы на тупые боли в костях (особенно по ночам и при смене погоды) и слабость мышц спины, плечевого и тазового пояса. Боль локализуется в костях ребер, позвоночника, предплечий, голеней и стоп. Происходит компрессия тел позвонков, из-за этого возникает уменьшение роста, развитие кифоза и деформация грудной клетки. Могут внезапно наступить переломы костей, отрыв сухожилий в местах прикреплений, развиваются и артриты. Течение прогрессирующее.
Диагностика
Постановка окончательного диагноза производится на основании выявления почечной недостаточности и результатов биохимических исследований крови, рентгенографии костей и биопсии костной ткани.
Лечение
Устраняется ацидоз, гиперфосфатемия и дефицит витамина D. Назначаются витамин D, антацидные средства, сорбит фосфата, гемодиализ и средства нормализации абсорбции и секреции паратгормона. По показаниям проводится субтотальная паратиреодэктомия.
Цистит
Цистит – заболевание, характеризующееся воспалением слизистой оболочки мочевого пузыря и нарушением его функции. Чаще всего диагностируется у женщин.
Различают первичные и вторичные, острые и хронические, инфекционные и неинфекционные формы заболевания. Первичные острые циститы вызывают разнообразные факторы: инфекционные, химические, термические, алиментарные и лекарственные.
Причиной первичных хронических циститов могут быть различные факторы (лучевые, инфекционные и возрастные) и травмы.
Развитию вторичных циститов пузырного происхождения могут способствовать камни, инородные тела, травмы, опухоли, аномалии развития и хирургические операции, а также переутомление, недостаточность питания и гиповитаминозы.
Острый цистит. Основными клиническими симптомами являются боли внизу живота, учащенное мочеиспускание и пиурия.
Боли возникают при мочеиспускании, но иногда они носят постоянный характер. Часто больные не удерживают мочу при мочеиспускании.
Диагноз «острый цистит» подтверждается анализами мочи, при которых выявляются бактериурия и лейкоцитурия.
Хронический цистит. Он часто является вторичным хроническим заболеванием, протекает в виде непрерывного процесса с наличием постоянных болей и имеет волнообразное течение. Его осложнениями могут быть восходящие инфекции.
Лечение
Лечение острого цистита заключается в назначении антибиотиков и тепловых процедур на низ живота. Для экстренной помощи в качестве снижающего боль средства вводится атропин.
Хронический цистит лечится длительно. Терапия зависит от лечения основного заболевания и включает прием антибиотиков в сочетании с нитрофурановыми или сульфаниламидными препаратами. Назначается местное лечение – промывание теплыми растворами дезинфицирующих средств.
Уретрит и уретральный синдром
Уретрит – воспалительное изменение в области мочеиспускательного канала. Это заболевание может иметь гонококковое или негонококковое происхождение. Негонококковые уретриты подразделяются на инфекционные и неинфекционные. Первые бактериями, спирохетами, простейшими и амебами, а последние могут возникнуть при травмах мочеиспускательного канала и воздействиях аллергических веществ.
В зависимости от локализации различают передний, задний и тотальный уретрит.
Основные клинические симптомы
Признаки развития как острого, так и хронического уретрита могут быть следующими: рези при мочеиспускании, выделения из уретры гноя и крови, припухание и гиперемия губок мочеиспускательного канала, а также гиперемия слизистой оболочки уретры.
Диагностика
Постановка окончательного диагноза производится на основании результатов исследования выделений, гноя из уретры и эпителиального соскоба. У мужчин дополнительно исследуется сок простаты. Обязательным является проведение рентгено– и урографии. Уретроскопия и бужирование не проводятся из-за возможности травмирования мочеиспускательного канала.
Лечение
Учитывается этиологический фактор и назначается специфическая терапия в зависимости от вида возбудителя заболевания.
Травмы, отравления и некоторые другие последствия воздействия внешних причин
Травмы глаза и глазницы
Травмы глазницы
Травмы глазницы встречаются в виде контузий и ранений, часто сочетаются с травмами лица, глаза и его вспомогательного аппарата. Ранними ее признаками могут быть кровотечение из носа, рта или ушей, тошнота, рвота и потеря сознания. Могут возникнуть также следующие осложнения: кровоизлияния, переломы кости глазницы, повреждения зрительного нерва и латеральной мышцы глаза.
Ранения глазницы, как и повреждения нижней и внутренней ее стенок, довольно опасны, поскольку это может привести к развитию флегмоны глазницы. В этих случаях возможно развитие менингита или миелита.
Неотложная помощь
При контузии накладывается повязка на глазницу, дается сульфаниламидный препарат, после чего больной направляется в офтальмологический стационар.
При ранениях глазницы на рану накладывается стерильная повязка. В случае загрязненной раны вводится антибиотик широкого спектра действия. При симптомах сотрясения мозга больной госпитализируется на носилках.
Травмы глаза
Травмы глаза сопровождаются повреждением внутренней оболочки глаза и его содержимого. Кроме того, они могут появиться как от непосредственного повреждения, так и в результате повреждения окружающих тканей.
Наиболее часто встречаются повреждение роговицы (эрозия) и кровоизлияния в оболочки и прозрачные структуры глаза.
Кровоизлияния в первые часы видно при осмотре, затем кровь оседает на дно камеры глаза и может закрыть зрачок. Кроме того, может произойти ее попадание в сетчатку или стекловидное тело. А также наблюдаются такие симптомы, как разрыв склеры и сосудистой оболочки, смещение, подвывих и помутнение роговицы, контузии глаза, отрыв или разрыв зрительного нерва, что сопровождается полной слепотой.
При травмах глаза необходим срочный осмотр врача-окулиста.
Ранения глаза
Они могут быть непроникающими, когда роговица и склера не повреждены насквозь, и проникающими – при нарушении целостности капсулы глаза.
Непроникающие ранения могут быть следствием повреждения острым предметом (ножом, проволокой, осколкам металла). Неотложная или доврачебная помощь в этом случае заключается в закапывании глазных растворов и закладывании за веки глазных дезинфицирующих мазей. При болях в глазу проводятся инстилляции 0,25 %-ным раствором дикаина или 4–5 %-ным раствором новокаина. Необходимо осмотреть нижнее и верхнее веко, а при наличии инородных тел – удалить их.
В некоторых случаях в рану могут выпасть поврежденные внутренние оболочки, которые нельзя удалять. Нужно наложить стерильную повязку и госпитализировать больного в стационар.
Абсолютными признаками проникающего ранения являются наличие зияющей раны роговицы или склеры либо инородного тела внутри глаза, ущемление между краями раны или выпадение в нее внутренних оболочек или стекловидного тела. Выпадение последнего в небольшую ранку выглядит как прозрачный пузырек на поверхности глаза. При тяжелых ранениях глаз утрачивает форму шара.
Дополнительными признаками проникающих ранений являются понижение внутриглазного давления, истечение водянистой влаги и внутриглазные кровоизлияния, а также помутнение или смещение хрусталика.
Лечение
Неотложная помощь при проникающих ранениях глаза заключается в следующем: кожу век обрабатывают дезинфицирующим 1 %-ным спиртовым раствором, в глаз закапывают несколько капель 30 %-ного раствора сульфацила натрия или 2 %-ного раствора левомицетина. После этого больного доставляют в глазной стационар в положении лежа на боку на стороне раненного глаза, который при этом должен быть закрыт стерильной повязкой.
Лечение проникающих ранений заключается в хирургической обработке раны под общей анестезией. Одновременно с удалением инородного тела производятся реконструктивные операции. После этого проводят общее и местное лечение, а также (по рекомендации врача) обеспечивается фиксированное положение головы.
Травмы грудной клетки
Травмы грудной клетки могут быть открытыми и закрытыми, в виде ушиба, сотрясения или сдавления, а возникают они в результате травм и ранений.
Существует следующая классификация повреждений грудной клетки:
I непроникающие ранения (сквозные и слепые):
– без повреждений внутренних органов, с повреждением костей (или без этого);
– с повреждением внутренних органов и костей (или без этого).
II проникающие ранения грудной клетки (сквозные и слепые):
– ранения плевры и легкого (или только плевры) без открытого пневмоторакса, с открытым или клапанным пневмотораксом;
– ранения переднего или заднего средостения.
Основные клинические симптомы
Главными признаками травматической асфиксии являются синюшно-багрово-фиолетовый цвет головы, лица, шеи верхней части груди, а также петехиальные кровоизлияния в кожу, склеры и др.
Переломы ребер возникают в результате удара, падения или сжатия. Различают неосложненный и осложненный переломы ребер с разрывом межреберных сосудов, нервов или плевры легкого, а также комбинированный с переломом ключицы, грудины, лопатки или позвоночника и множественные переломы. Основной симптом этого состояния – боль в груди при вдохе.
Перелом грудины чаще возникает в месте перехода рукоятки в тело грудины. Симптомами этого являются боль и гематома.
При ранениях плевры возможно развитие пневмоторакса и гемоторакса, а при повреждении легкого к этим симптомом присоединяются легочное кровотечение и кровохарканье.
Лечение
Основное лечение травм грудной клетки – хирургическое.
При ушибах грудной клетки в первые часы после травмы назначаются местное применение холода и болеутоляющие средства внутрь. В случае сотрясения грудной клетки используются симптоматические средства, а больной госпитализируется в специализированное отделение.
Раны
Раны – механические повреждения ткани тела с нарушением целостности кожи и слизистых оболочек. Они относятся к открытым повреждениям тела.
Основные клинические симптомы
Главными признаками являются боль, зияние и кровотечение. Раны сопровождаются такими общими симптомами, как шок, анемия и нарушение функции поврежденной части тела.
Величина боли зависит от места расположения раны, вида оружия, которым нанесена рана, быстроты повреждений тела, психического состояния человека и его индивидуальных особенностей.
Расхождение краев раны (зияние) зависит от места ранения, вида ранящего предмета и характера повреждения. Различают следующие виды ран:
– огнестрельные;
– рубленые;
– колотые;
– резаные;
– ушибленные;
– укушенные;
– отравленные;
– комбинированные.
В зависимости от инфицированности ран различают асептические, бактериально загрязненные и инфицированные.
Лечение
Проводится первичная обработка ран. Мелкие травматические повреждения обрабатывают раствором перекиси водорода, 5 %-ным раствором йода или 2 %-ным раствором бриллиантового зеленого, после чего накладывают стерильную повязку.
Загрязненную кожу очищают стерильной салфеткой, смоченной дезинфицирующим раствором или спиртом. При глубоких ранах предварительно останавливают кровотечение, дезинфицируют кожу и накладывают асептическую повязку, а также обеспечивают иммобилизацию.
В дальнейшем производится хирургическая обработка раны, которая заключается в обезболивании и проведении операции с рассечением раны, удалением нежизнеспособных тканей и инородных тел из раны, остановке кровотечения и дренировании раны.
Туалет раны проводится при любом ранении. Кожу очищают от грязи вокруг раны, а ее края смазывают 5 %-ным спиртовым раствором или йодом, после чего промывают 1–2 %-ным раствором перекиси водорода и накладывают асептическую повязку. По показанию проводится местное или общее обезболивание.
Первичные швы на рану накладывают при отсутствии видимого загрязнения раны и возможности удаления инородных тел и нежизнеспособных тканей. Если первичные швы не накладывались и прошло 2–3 суток, а симптомов раневой инфекции не обнаруживаются, накладывают отсроченные первичные швы.
Вторичные швы накладывают с 7-го по 20-й день. Лечение инфицированных ран предусматривает снятие воспалительного процесса, обеспечение оттока воспалительного экссудата и дренирование. Кроме того, назначается антибактериальная терапия.
Перелом
Переломы представляют собой повреждения кости с нарушением ее целостности. Они могут быть закрытыми или открытыми. По уровню перелома различают эпифизарные (внутрисуставные), метафизарные (в гуммозной части) и диафизарные.
По линии перелома они делятся на поперечные, косые, спиральные, продольные, Т-образные, линейные, вдавленные, компрессионные и др.
Они могут быть множественными и единичными, осложненными и неосложненными, а также сопровождаться смещением костных отломков.
Переломы также могут иметь вид надлома, трещины или вдавления.
Особую группу составляют огнестрельные переломы.
Открытые переломы могут быть первично и вторично закрытыми. Последние возникают в результате прокола кожи острым обломком кости изнутри и образованием раны и зоны повреждения мягких тканей.
Основные клинические симптомы
Наблюдаются боль, отечность, патологическая подвижность, деформация места повреждения. При переломах со смещением отмечаются необычное положение кости, деформация, припухлость и кровоподтек. Кроме того, при внутрисуставных переломах происходят сглаживание контуров суставов и увеличение его в объеме.
Диагностика
Постановка окончательного диагноза производится на основании результатов рентгенологического исследования в 2 стандартных отведениях.
Лечение
Первая медицинская помощь направлена на снятие боли и обеспечение покоя. При открытых переломах в первую очередь производится купирование боли введением ненаркотических и наркотических обезболивающих средств. На перелом накладывается асептическая повязка. Артериальное кровотечение останавливают наложением жгута. После этого производятся транспортировка и лечебная иммобилизация.
При транспортной иммобилизации применяются подручные материалы и специальные шины. При их отсутствии проводят аутоиммобилизацию путем бинтования верхней конечности к туловищу, а нижней – к здоровой ноге. В дальнейшем лечение проводится в специализированном стационаре.
Термические и химические ожоги наружных поверхностей тела, уточненных по их локализации
Ожоги – повреждение тканей в результате воздействия высокой температуры, а также химических веществ, электрического тока или лучистой энергии.
Термические ожоги. Такого рода повреждения встречаются чаще всего. Различают 4 степени таких ожогов:
– I степень – гиперемия и отек кожи;
– II степень – отслойка эпидермиса и образование пузырей;
– IIIА степень – поражение дермы с сохранением ростковой зоны и островков эпителия;
– IIIБ – некроз всех слоев кожи;
– IV степень сочетается с поражением глубжележащих тканей.
Тяжесть ожогов зависит от площади поражения. Для определения площади ожогов используется метод «девяток»:
– голова и шея – 9 %;
– верхняя конечность – 9 %;
– туловище спереди – 18 %;
– туловище сзади – 18 %;
– одной нижней конечности – 18 %;
– промежность и наружные половые органы – 1 % от площади тела.
Ожоговая болезнь возникает в том случае, если площадь ожога составляет 10–15 % от всей площади тела.
Основные клинические симптомы
В 1-е сутки появляются осиплость голоса, одышка и затрудненное дыхание. На 2-е сутки наблюдаются нарастание отека дыхательных путей, бронхоспазм и закупорка просвета бронхов слизью. Клинически отмечаются резкое увеличение одышки, развитие острой эмфиземы легких и бронхопневмония.
Ожоговый шок может развиться при глубоких ожогах свыше 15 % тела, при этом основными симптомами являются болевой синдром, интоксикация, развитие ожоговой септикотоксемии, связанной с нагноением и отторжением ожогового струпа. В периоде реконвалесценции происходят заживление ожоговых ран, приживление кожных трансплантатов и восстановление функций внутренних органов.
Химические ожоги. Они возникают при воздействии на кожу кислот, щелочей, солей тяжелых металлов, фосфора (кислотный ожог). По тяжести химические ожоги также подразделяются на 4 степени, однако при II степени пузыри не образуются, а ожоговая поверхность имеет четкие границы. Тяжесть химических ожогов зависит от скорости оказания медицинской помощи.
Диагностика
Окончательный диагноз формируется в зависимости от распространенности и глубины местных поражений.
Лечение
Основное лечение термических ожогов предусматривает оказание помощи в следующей последовательности:
– прекращение действия поражающего фактора;
– охлаждение ожоговой поверхности;
– введение болеутоляющих средств;
– наложение защитной повязки;
– введение нейролептиков и антигистаминных средств;
– дача теплого чая, кофе или щелочной воды;
– эвакуация пострадавшего в лечебное учреждение.
Манипуляции на ожоговых повреждениях кожи не рекомендуются. Исключение составляют химические ожоги, при которых необходимо как можно раньше начать промывание пораженного участка проточной водой.
Ожоговую поверхность накрывают сухими стерильными салфетками.
Эвакуация больного в лечебное учреждение выполняется в положении лежа.
Противошоковая терапия проводится по определенной схеме: корректировка кровообращения, регуляция щелочно-кислотного баланса и выделительной функции почек, психоэмоциональный покой, борьба с токсемией и другими симптомами ожоговой болезни.
Местное лечение начинают после выведения больного из шока с проведения туалета поврежденных участков тела. Это делается в операционной после предварительного обезболивания.
Лечение ожогов проводится открытым или закрытым способом. При химических ожогах поверхность обмывается в течение 10–15 минут проточной водой (а также не менее 40–60 минут при запоздавшей помощи). Однако это не делается при ожогах органическими соединениями, так как при соединении с водой они возгораются. Их удаляют с кожи с помощью стерильной салфетки смоченной спиртом. В каждом случае жидкость для промывания подбирается индивидуально в соответствии с поражающим фактором. В дальнейшем поверхностные ожоги лечатся консервативно, а в случае глубоких ожогов требуется хирургическое восстановление потерянной кожи.
Лучевые ожоги. Это поражения, которые образуются после воздействия проникающей радиации.
Различают 3 степени тяжести лучевых ожогов.
Лучевые ожоги I степени возникают при дозе облучения от 5,5 до 12 Гр. В период первичной реакции возникают временное покраснение и ощущение жжения, покалывания и зуда, которые быстро исчезают.
Поражения кожи появляются на 8–15-й день болезненной отечностью и стойким покраснением с багрово-синюшным оттенком. Они держатся в течение 1–2 недель, после чего исчезают, оставляя пигментацию.
При дозе облучения свыше 8 Гр на пораженных участках возникают пузыри и язвы, которые месяцами не заживают. Выпадение волос начинается на 10–17-й день.
Лучевые ожоги средней тяжести – II степень – возникают при облучении дозами от 12 до 20 Гр, а III степень – более 20 Гр. При этом развивается некроз кожи, а также глубжележащей ткани.
При отсутствии общей реакции организма применяется только местное лечение с применением мазевых повязок с антисептиками, антибиотиками и кортикостероидными гормонами. При тяжелых случаях назначается общее лечение, а по показаниям хирургическое.
Термические и химические ожоги глаза и внутренних органов
Ожоги глаз могут быть термическими, химическими (щелочи, кислота), лучевыми (ультрафиолетовые, рентгеновские, электрические или радиоактивные лучи) или комбинированными.
Выделяют 3 степени тяжести такого рода повреждений:
– I степень – гиперемия кожи и слизистых оболочек век и глазного яблока, отечность;
– II степень – образование пузырей, отек век, нарушение целостности конъюнктивы и эпителия роговицы;
– III степень – повреждение средних и глубоких слоев кожи, конъюнктивы и роговицы, а также окружающих тканей со значительными разрушениями.
При I и II степени зрительные функции еще можно восстановить.
Термические ожоги. Они сопровождаются отеками век, которые поражаются сильнее, чем глаза. Неотложная помощь: в глаз закапывают 30 %-ный раствор сульфата натрия, за веки закладывают дезинфицирующую глазную мазь, после чего накладывают стерильную повязку и направляют больного в специализированное учреждение.
Химические ожоги. Они могут быть вызваны конторским клеем, перманганатом калия, нашатырным спиртом и другими веществами. Ожоги щелочами более опасны, чем кислотные.
Неотложная помощь заключается в удалении ожогового вещества бинтом или ватным тампоном и обильном промывании конъюнктивальной полости с помощью клизменного баллона. Для этого используют разные растворы в зависимости от повреждающего агента. При ожогах щелочью вводят 2 %-ный раствор борной кислоты, негашеной известью – раствор нитрата аммония.
После обильного промывания в течение 10–20 минут закапывают раствор сульфацила натрия.
Термохимические ожоги. К ним относятся ожоги горящим фосфором, щелочами, нефтепродуктами и др. Неотложная помощь: при ожогах фосфором удаляют крошки вещества и проводят промывание нейтральным раствором, при остальных все действия выполняются по общепринятой схеме.
Термомеханические повреждения. Они возникают при взрывах. Обычно в этом случае накладывают повязку, дают болеутоляющие средства и госпитализируют пострадавшего в стационар.
Лучевые ожоги. Они могут быть следствием воздействия ультрафиолетовых, инфракрасных, рентгеновских и радиоактивных лучей. Неотложная помощь: больной помещается в теплое помещение, закапываются в глаза обезболивающие средства (например, 2 %-ный раствор новокаина).
Обморожение
Обморожение – повреждение тканей тела, вызванное действием низкой температуры. Основной причиной его развития являются длительный спазм кровеносных сосудов и нарушение кровообращения тканей.
Различают 4 степени обморожения:
– I степень – появляется после краткой экспозиции холода; после согревания бледность кожи сменяется гиперемией или синюшностью с развитием отека;
– II степень – появление на коже пузырей, наполненных жидкостью (они могут появиться на 2–3-й день), восстановление кожи происходит через 1–2 недели, ногти с поврежденных конечностей отпадают, а затем снова отрастают;
– III степень – при длительном воздействии холода; после согревания быстро образуются пузыри, наполненные кровянистой жидкостью, затем на их месте появляются участки омертвения, которые заменяются рубцеванием, для замещения дефектов требуется пересадка кожи;
– IV степень – повреждаются, помимо кожи, мягкие ткани и кости; после согревания поврежденный участок синюшный и холодный, через 1–2 часа развивается отек, в дальнейшем ткани мумифицируются и отпадают, а заживление происходит длительно.
Лечение
Больного необходимо поместить в теплое помещение и согреть пораженные участки. Пораженную часть помещают в теплую воду (37 °C), растирают до порозовения и восстанавливают чувствительность. Обмороженную поверхность нельзя растирать холодной водой или снегом. Затем накладывается асептическая повязка, пораженному дают горячее питье (чай, кофе) и эвакуируют его в лечебное учреждение.
Дальнейшее лечение начинается с обработки очага поражения. В дальнейшем проводится консервативное и оперативное лечение. Хирургическое вмешательство проводится через 1 неделю после обморожения. После формирования некроза удаляют пораженные ткани, а после формирования демаркационной линии, отделяющей здоровые ткани от омертвевших, производится ампутация конечности.
Список литературы
Белоусов Ю. В. и др. Диагностика и лечение детских заболеваний. М.: ЭКСМО, 2004.
Белякова Н. И. и др. Внутренние болезни. М.: Крон Пресс, 1999.
Бортникова С. М., Зубахина Т. Р. Нервные и психические болезни. Ростов-на-Дону: Феникс, 2004.
Воробьев Л. и др. Справочник терапевта. Москва, Дом ОНИКС XXI век, 2003.
Елисеев А. Г. и др. Большая медицинская энциклопедия. М.: ЭКСМО, 2005.
Журавлева Т. Л. и др. Справочник участкового терапевта. М.: ЭКСМО, 2003.
Лазарева Г. Ю. Нефрология и урология. Ростов-на-Дону: Феникс, 2008.
Мишенькин П. Н., Негамова А. Ю. Общая хирургия, М.: ЭКСМО, 2006.
Нельсон-Андерсон Д. Л. Настольная медицинская энциклопедия. М.: Сова, 2004.
Николаев Л. А. Доврачебная помощь. Минск: Высшая школа, 1999.
Обуховец Т. П. Основы сестринского дела. Ростов-на-Дону: Феникс, 2006.
Петрова Н. Б. Краткая энциклопедия фельдшера. Минск: Харвест, 2004.
Полушкина Н. Н. Диагностический справочник хирурга. М.: АСТ, 2006.
Родионова Г. Н. и др. Справочник фельдшера. М.: ЭКСМО, 2007.
Соков Л. П., Соков С. Л. Курс медицины. М.: Университет дружбы народов, 1999.
Федюкович Н. И. Внутренние болезни. Ростов-на-Дону: Феникс, 2004.
Фомина И. Н. Общий уход за больным. М.: Медицина, 2006.
Шаповалова И. Н. Справочник по глазным болезням. Ростов-на-Дону: Феникс, 2006.